Objetivo docente
Los tumores testiculares representan sólo el 1% de todas las neoplasias en varones,
pero es la lesión maligna más frecuente entre los 15 y 34 años.
Nuestros objetivos son establecer las características de los tumores testiculares en base a su epidemiología,
marcadores tumorales y ecografía,
así como diferenciarlos de las lesiones benignas que no requieren orquiectomía.
Revisión del tema
Introducción
El carcinoma testicular es la lesión maligna más frecuente en niños y hombres jóvenes de entre 15 y 34 años,
aunque es un tumor relativamente raro que sólo representa el 1 % de los tumores malignos en varones1.
Los tumores testiculares pueden dividirse en tumores de células germinales y tumores de células no germinales.
Los tumores de células germinales representan el 95% y se dividen en seminomas y no seminomatosos.
Los tumores de células no germinales representan el 4 % y derivan de los...
Conclusiones
El radiólogo está implicado en el diagnóstico inicial de una masa testicular así como en la estadificación tumoral,
por lo que es importante conocer las características de los tumores testiculares.
Los tumores de células germinales representan el 95% de los tumores testiculares,
y se dividen en seminomas y no seminomatosos.
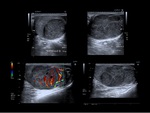
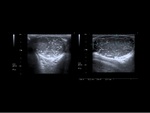
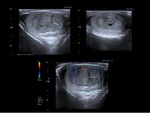
Los seminomas suelen ser lesiones homogéneas bien definidas,
en cambio los tumores no seminomatosos tienen características ecográficas más variables.
Los tumores de células no germinales representan el 4 % y derivan de los cordones sexuales...