Objetivos
Introducción.
Objetivos
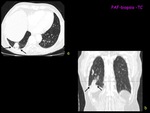
La punción transtorácica es un método ampliamente aceptado para el diagnóstico de las lesiones pulmonares.
Se piensa que fue Leyden el primero en realizar en 1883 una punción transtorácica para el diagnóstico de una neumonía.
La técnica se extendió para el diagnóstico de tumores a partir de 1930 (1).
La primera descripción del método de biopsia transtorácica fue realizada por Haaga y Alfidi en 1976 (2).
La punción percutánea se ha convertido en el pilar diagnóstico no quirúrgico de las lesiones pulmonares dado...
Material y método
Material y métodos:
Estudio retrospectivo observacional que incluye todos los pacientes con lesiones pulmonares en los que se practicó punción aguja fina (PAF) o biopsia aguja gruesa (BAG) desde 1 de marzo de 2012 hasta 30 de septiembre de 2013.
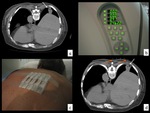
Todos los pacientes disponían de un estudio previo de TC que sirvió para planificar la punción.
A todos los pacientes se les explicó en que consistía el procedimiento que se iba a realizar y se les entregó el consentimiento informado.
Todas las punciones fueron realizadas...
Resultados
Resultados:
Se obtuvo una muestra de 89 pacientes de los que un 66,3% eran varones (n=59) y el restante 33,7% eran mujeres (n=30).
La edad media de la población total de pacientes era 66,37±10,87 años con un rango de edades comprendido entre 38-87 años y con una mediana de edad de 66 años.
La edad media de la población de varones era de 69,15±8,49 años con un rango de edades comprendido entre 51-87 años y con una mediana de edad de 67 años.
La edad...
Conclusiones
Conclusiones:
1.- La PAF precisa un mayor número de pases que BAG para obtener una muestra válida para el diagnóstico,
siendo las diferencias estadísticamente significativas.
2.- Existe un mayor rendimiento diagnóstico en BAG que en PAF,
sin encontrar diferencias estadísticamente significativas.
3.- Existe mayor porcentaje de complicaciones totales en PAF frente BAG siendo las diferencias estadísticamente significativas.
Existe un mayor porcentaje de hemotórax en PAF que BAG,
siendo las diferencias también estadísticamente significativas.
Las diferencias encontradas entre PAF y BAG para el neumotórax y para...
Bibliografía
Bibliografía:
1.-Khankan A a,
Al-Muaikeel M.
Image-guided percutaneous transthoracic biopsy in lung cancer--emphasis on CT-guided technique.
J Infect Public Health [Internet].
King Saud Bin Abdulaziz University for Health Sciences; 2012 Dec [cited 2013 Oct 11];5 Suppl 1:S22–30.
Available from: http://www.ncbi.nlm.nih.gov/pubmed/23244183
2.-Min L,
Xu X,
Song Y,
Issahar B-D,
Wu J,
Zhang L,
et al.
Breath-hold after forced expiration before removal of the biopsy needle decreased the rate of pneumothorax in CT-guided transthoracic lung biopsy.
Eur J Radiol [Internet].
Elsevier Ireland Ltd; 2013 Jan [cited 2013...