RESULTADOS
De los 429 nódulos evaluados,
326 (76%) se clasificaron como benignos y 103 (24%) como malignos según los resultados citopatológicos.
La tabla 2 resume los principales resultados demográficos,
así como los hallazgos de ultrasonido.
La edad media de los pacientes fue de 53,9 años ± 14,7 (rango entre 18 y 87 años).
No hubo diferencias estadísticamente significativas entre el sexo y el diagnóstico citopatológico (p = 0.556).
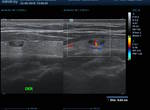
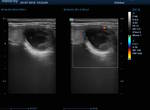
Los nódulos malignos obtuvieron valores significativamente más altos cuando estuvieron presentes los siguientes hallazgos de EE.
UU .: hipoecogenicidad,
sólidos,
márgenes irregulares,
ausencia de halo (p <0,001).
El análisis bivariado demostró la asociación entre cada característica de los EE.
UU.
Y la probabilidad de malignidad,
como lo demuestran los resultados citopatológicos.
En el análisis posterior en el grupo de casos pareados (casos / controles),
utilizando un modelo de regresión logística,
las mismas características ecográficas se asociaron con una mayor o menor probabilidad de malignidad y la asociación independiente de estos se determinó como predictores de malignidad en función de Los patrones de ultrasonido que mostraron significación.
Sin embargo,
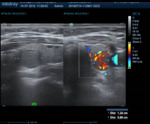
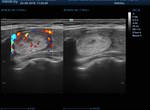
la vascularización intranodular (flujo central) fue el hallazgo de EE.
UU.
Con un valor de P no significativo (p = 0.130).
No se encontraron diferencias significativas entre la edad o el sexo en este análisis de subgrupos (p = 0,84 yp = 0,57).
MODELO DE PREDICTOR DE MALIGNANCIA (PUNTUACIÓN DE ALFA)
Desarrollamos un modelo de predictor basado en el análisis de regresión logística de las características del ultrasonido y una puntuación específica de acuerdo con su asociación con la probabilidad de malignidad (Tabla 2).
El diseño de la puntuación cualitativa consistió en asignar una puntuación en función de la presencia o ausencia de la característica estadounidense medida y de acuerdo con la probabilidad asociada con la malignidad.
El puntaje máximo posible fue 10 y mínimo 0.
Los nódulos con un resultado maligno obtuvieron puntajes más altos que los benignos (7.24 ± 1.87 vs.
3.74 ± 1.83) (Figura 1).
La curva ROC obtuvo un área bajo la curva (AUC) de 0.906 con una sensibilidad del 47,6% y una especificidad del 98,1%.
La prevalencia de malignidad en los nódulos que obtuvieron una puntuación de 2 a 3 en el modelo fue inferior al 1,9% (n = 2) y se clasificó como de baja sospecha de malignidad.
El punto de corte que separa la categoría altamente sospechosa de malignidad de la sospecha moderada de malignidad fue de 7,
que fue la puntuación media obtenida por los nódulos malignos según el sistema de Bethesda.
De lo contrario,
los nódulos que asustaban de 0 a 1 se clasificaron como benignos.
(Tabla 3).
Posteriormente,
se realizó un subanálisis para comparar la puntuación obtenida por los nódulos utilizando ACR TIRADS 2017 y nuestro examen de los mismos nódulos con nuestro sistema de puntuación.
Se determinó que los nódulos clasificados como altamente sospechosos de malignidad obtuvieron una puntuación de 4.4 (± 0.62) usando ACR TI-RADS,
mientras que la sospecha moderada y baja obtuvo una puntuación de 3.6 (± 0.79) y 2.5 (± 0.91) respectivamente.
Por otro lado,
los nódulos benignos obtuvieron 1.8 (± 0.66) con la puntuación ACR TI-RADS (Figura 2).