A) REVISIÓN DEL TEMA.
El término Espondiloartropatía (EA) se refiere a un grupo heterogéneo de enfermedades reumáticas inflamatorias crónicas que se caracterizan por el compromiso de la columna vertebral (espondilitis),
articulaciones axiales (sacroileitis) y en algunas de ellas,
las articulaciones periféricas en forma de oligoartritis asimétrica de predominio en MMII; característicamente presentan un FR negativo y con frecuencia se asocian con la presencia de HLA B27.
Pueden distinguirse 5 subgrupos: espondilitis anquilopoyética,
artritis reactiva (síndrome de Reiter),
artritis psoriásica,
artritis asociada a enfermedad inflamatoria intestinal y espondiloartropatía indiferenciada.
Conocer el estado de las articulaciones sacro ilíacas (ASI) y columna vertebral tiene un importante papel en el diagnóstico,
clasificación y valoración evolutiva sobre todo de la espondilitis anquilosante y también del resto de EA.
Tradicionalmente la radiología simple ha sido,
y todavía es,
una herramienta muy importante en la detección de alteraciones en pacientes con EA; tanto es así que los hallazgos radiológicos han formado parte de los criterios diagnósticos de Roma (1961),
los Criterios modificados de Nueva York en 1984 (Table 1) y posteriormente de los criterios de Amor (1990/1992) (Table 2) y del Grupo Europeo de Estudio de Espondiloartropatías (ESSG) que amplió los criterios para incluir a las espondiloartropatías axiales y periféricas así como las fases iniciales de la enfermedad donde los cambios no son detectables en la RX (Table 3 ).
La detección de inflamación aguda por RM,
especialmente en las sacroiliacas,
en estos pacientes ha supuesto un punto de inflexión ya que permite realizar un diagnóstico precoz de la enfermedad,
con importantes implicaciones terapéuticas,
debido al desarrollo de nuevas terapias biológicas con antagonistas del Factor de Necrosis Tumoral (anti-TNF),
así como la monitorización del mismo.
Además los cambios estructurales detectados en RM,
también juegan su papel,
no sólo en el diagnóstico,
sino en el manejo y pronóstico de la enfermedad.
Por ello el estudio RM de ASI es actualmente,
el método más destacado para el diagnóstico y clasificación de los pacientes con espondiloartropatías incipientes.
A pesar de ello,
ninguna de las clasificaciones mencionadas hasta ahora incluía los hallazgos de la RM como un criterio a tener en cuenta en el diagnóstico,
por lo que mientras la tecnología de los equipos y la radiología en este sentido avanzaban a pasos agigantados,
el manejo clínico de las espondiloartropatías seguía ancladas en la era pre-RM.
Por otra parte,
la comunidad radiológica durante los últimos años ha publicado estudios acerca de la utilidad y necesidad de realizar RM con contraste como parte del protocolo habitual para la detección de lesiones activas así como diferentes,
y en ocasiones complicados,
métodos de puntuación y clasificación de lesiones cuya finalidad era homogeneizar e incrementar la reproducibilidad interobservador,
que sin embargo ninguno ha demostrado ser mejor que otro.
De cualquier forma,
carecíamos de criterios comunes e internacionalmente aceptados,
para diagnosticar sacroileitis mediante RM.
Debido a la necesidad de actualizar el manejo clínico-radiológico de estas entidades y homogeneizar criterios,
el grupo de trabajo ASAS/OMERACT(Outcome Measures in Rheumatoid Artritis Clinical Trials) en el año 2009 desarrolla una nueva clasificación para las EA axiales en la que los estudios de imagen juegan un papel muy importante: se describen y establecen los hallazgos radiológicos que han de confluir en un estudio RM para que sea considerado positivo para sacroileitis,
y además,
se incluye el resultado de la RM como criterio diagnóstico aplicable a fases muy precoces de las EA (Table 4).
B) HALLAZGOS RM:
El grupo internacional de expertos (ASAS/OMERACT MRI Working Group) formado por ocho reumatólogos y dos radiólogos,
ha definido,
de forma consensuada,
qué hallazgos encontrados en la RM constituyen cambios inflamatorios,
y cuales son estructurales,
así como las secuencias de estudio más aptas para su determinación.
Los hallazgos radiológicos encontrados en los estudios RM de ASI en pacientes con EA,
hemos de clasificarlos como: lesiones inflamatorias/activas y estructurales.
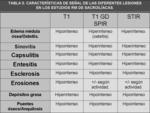
El protocolo de RM de ASI deben incluir una secuencia T1 turbo espín eco (TSE) que suele ser suficiente para valorar los cambios crónicos,
como erosiones y depósitos de grasa,
si bien añadir una secuencia T2 eco gradiente (EG),
puede ayudarnos a visualizar mejor el cartílago y por tanto a una mayor detección de erosiones. Para la valoración de lesiones inflamatorias activas debe realizarse una secuencia STIR, preferentemente para detectar edema, complementándose con una secuencia T1 con saturación grasa y contraste (gadolinio) para visualizar el resto (Table 5). La orientación,
sobre todo de estas dos últimas secuencias,
ha de realizarse en planos semicoronales (paralelos a la línea de unión entre los márgenes dorsales superiores de S1 y S3).
-
LESIONES INFLAMATORIAS ACTIVAS.
Se describen cuatro tipos de lesiones inflamatorias activas diferenciables en los estudios de RM.
- EDEMA DE MÉDULA ÓSEA/OSTEÍTIS.
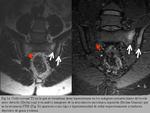
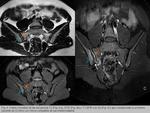
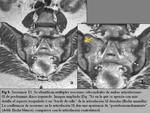
El edema de médula ósea (EMO)/Osteítis es un indicador de sacroileitis activa (especificidad del 90%) ,
aunque puede encontrarse en otras enfermedades.
Afectan típicamente a las áreas periarticulares ó al hueso subcondral.
El EMO se describe como un aumento de la intensidad de señal en la secuencia STIR,
frecuentemente hipointensa en secuencias pT1.
Puede acompañarse de lesiones estructurales (Fig. 1).
Por consenso,
deben existir1 área de EMO en dos cortes consecutivos o si hay más de un foco,
sólo en un corte,
sea cual sea su tamaño en ambos casos.
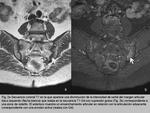
Las áreas de aumento de señal en las secuencias T1 con Gd y saturación grasa reflejan un aumento de perfusión reactiva a la inflamación y se refieren a un foco de “osteítis” (Fig. 2 y Fig. 3); como referencia se toma la señal de la médula ósea sacra interforaminal.
Utilizando únicamente las secuencias STIR no podemos diferenciar entre sinovitis y líquido articular fisiológico; por ello la sinovitis se identifica en las secuencias T1 Gd con supresión grasa como un aumento de señal en el margen sinovial de las articulaciones SI que es similar a la de los vasos (Fig. 4).
La sinovitis como único hallazgo aislado no es suficiente para establecer el diagnóstico de sacroileitis.
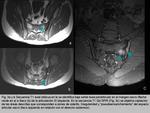
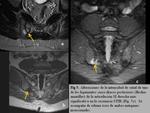
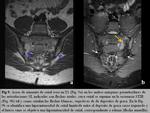
Se trata de un aumento de señal en las secuencias STIR y/ó T1 Gd con supresión grasa en las áreas de inserción ósea de tendones y ligamentos (Fig. 5),
incluyendo el espacio retroarticular (ligamentos interóseos).
Este aumento de señal puede extenderse a la MO y partes blandas.
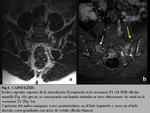
La capsulitis muestra unos hallazgos similares a la sinovitis pero en este caso los cambios afectan a las capsulas anterior y posterior (Fig. 6).
Existen otras patologías que pueden simular estas lesiones inflamatorias.
Es importante destacar que la inflamación de las ASI por EA esta limitada al hueso subcondral y que no atraviesa otros límites anatómicos; por el contrario,
la inflamación secundaria a una infección (sacroileitis séptica) normalmente sobrepasa estos límites y afecta a los tejidos blandos.
Otras entidades pueden acompañarse de EMO y osteítis como por ejemplo las fracturas,
típicamente por insuficiencia en el sacro,
y tumores como el osteosarcoma.
La osteoartritis de las ASI también puede asociarse con EMO a lo largo de la articulación.
Los ligamentos que se encuentran rodeados por vasos pueden aparecer hiperintensos en la secuencia STIR y confundirse con una lesión inflamatoria.
También artefactos técnicos como el llamado “coil effect” puede confundirnos en interpretar el aumento de señal que produce como un área patológica; en los cortes semicoronales este artefacto aparece típicamente en el aspecto inferior del sacro y a veces del iliaco y tejidos blandos adyacentes.
2. LESIONES ESTRUCTURALES.
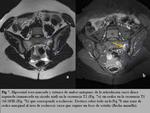
Las áreas de esclerosis pueden identificarse como focos hipointensos/vacío de señal en todas las secuencias sin mostrar captación de contraste (Fig. 7).
La esclerosis atribuible a EA debe extenderse al menos 5 mm desde el espacio articular SI,
debido a que pequeños focos de esclerosis periarticular pueden observarse en sujetos sanos.
Las erosiones son defectos óseos en el margen de la articulación.
Inicialmente aparecen como lesiones aisladas y puede dar un aspecto de “pseudoensanchamiento” articular (Fig. 8).
Aparecen como imágenes de baja señal en secuencias T1 y alta señal en secuencias STIR si la lesión es activa.
Las secuencias más útiles para su detección son T2 EG y/o T1 TSE.
- DEPÓSITOS DE GRASA PERIARTICULAR.
Los depósitos de grasa son el resultado de la esterificación de los ácidos grasos por la inflamación,
más frecuentemente en la región periarticular (Fig. 9).
Los depósitos de grasa se caracterizan en RM como un aumento de señal ósea en secuencias potenciadas en T1.
En general los depósitos de grasa es un hallazgo inespecífico.
En pacientes con EA revelan probables áreas previamente inflamadas.
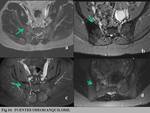
- PUENTES ÓSEOS/ANQUILOSIS.
Los puentes óseos o la anquilosis de las ASI aparecen como lesiones de baja señal en todas las secuencias RM,
en ocasiones rodeadas de áreas hiperintensas en T1 correspondientes a depósitos de grasa.
Inicialmente los “brotes óseos” que se enfrentan uno a otro,
confluyen formando puentes que atraviesan la articulación y en casos severos «borran»el espacio articular (Fig. 10).
Ahora bien,
una vez que hemos descrito estas lesiones ¿cuales de estas pueden asumirse,
agrupadas ó individualmente,
diagnósticas de sacroileitis?
Dentro de los hallazgos RM de inflamación aguda,
el edema de médula ósea subcondral,
valorado con tecnicas de saturación grasa (FS,
SPIR,
STIR...) y la osteítis,
visible en secuencias post-Gd,
constituyen los dados clave para establecer el diagnóstico de "sacroileitis por RM",
mientras el resto (sinovitis,
capsulitis y entesitis),
así como los hallazgos de tipo estructural se consideran útiles,
aunque no diagnósticos "per se" si no van asociados a los dos primeros (Table 6).
| TABLA 6.
CRITERIOS DIAGNÓSTICOS DE SACROILEITIS POR RM. |
|
Hallazgos requeridos para el diagnóstico de sacroileitis.
- Se requiere la presencia de lesiones activas en las articulaciones sacroiliacas (reflejan sacroileitis activa) para cumplir el criterio de "RM positiva para sacroileitis" y aplicarse en la clasificación diagnóstica de EA de la ASAS.
- El EMO (STIR) u osteitis (T1 post-Gd) son muy sugestivos de EA siempre y cuando afecten a las áreas subcondral y periarticular de la médula ósea*.
- La existencia aislada de otras lesiones inflamatorias activas (sinovitis,
entesitis o capsulitis) sin EMO/osteítis asociada NO es suficiente para la definición de sacroileitis por RM.
- Las lesiones estructurales (depósitos de grasa,
erosiones,
esclerosis ó anquilosis) probablemente reflejan inflamación previa; sin embargo,
su presencia sin EMO/osteítis NO es suficiente para el diagnóstico de sacroileitis.
|
|
* Alteración de señal obligatoria.
- Si existe una única lesión activa (EMO/osteítis),
la alteración de señal deberá estar presente en,
al menos,
dos cortes consecutivos.
- Si existe más de una alteración de señal (EMO/osteítis) en un corte,
es suficiente un único corte.
|
Tabla de criterios diagnósticos/definición de sacroileitis (estudio RM POSITIVO)