INTRODUCCIÓN:
El dolor en la región anterior de la rodilla constituye una causa frecuente de consulta.
La alteración en la mecánica articular produce compromiso de las superficies articulares con afectación ósea y condral a lo largo del tiempo.
En la bibliografía no hay un consenso sobre cuáles son las alteraciones anatómicas o los valores normales que el informe radiológico debería incluir
Se valoran de forma retrospectiva 30 estudios de dinámica fémoro-patelar realizados ante la sospecha de inestabilidad desde Junio del 2009 hasta Junio del 2011.
ANATOMÍA:
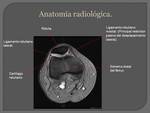
La articulación de la rodilla es una articulación extensa que une el muslo con la pierna,
poniendo en contacto tres huesos: fémur,
tibia y rótula (patela).
Si bien esta articulación se puede considerar como formada por articulaciones yuxtapuestas (fémoro-tibial y fémoro-patelar),
desde el punto de vista fisiológico no existe sino una sola articulación.
Su anatomía está dominada por el hecho de que en ella solo se realizan movimientos anteroposteriores de flexión y extensión.
La articulación de la rodilla asegura además una función estática en la cual la transmisión del peso del cuerpo a la pierna le exige una integridad y solidez considerables.
De allí la extrema importancia anatómica de su aparato ligamentoso.
Se trata de una articulación sinovial de tipo trocleartrosis,
siendo la articulación fémoro-patelar puramente trocleana.
ARTICULACIÓN FEMORO-PATELAR:
La articulación fémoro-patelar actúa como una polea durante la flexo-extensión de la rodilla.
Huesos que la componen:
- Extremidad inferior del fémur:
Cuya superficie articular es la tróclea,
que presenta una garganta en cuyo fondo convergen dos vertientes,
medial y lateral.
Están cubiertas por cartílago hialino.
- Rótula:
En los tres cuartos superiores de su cara posterior,
opone a la tróclea femoral una superficie articular,
con una saliente mediana y dos caras laterales.
La superficie articular presenta un revestimiento cartilaginoso de considerable espesor.
Ligamentos y tendones:
Tendón rotuliano que une el ápex de la patela a la tuberosidad anterior de la tibia,
reforzado adelante por las fibras del tendón del músculo recto anterior del cuádriceps.
A cada lado de la rótula existe un conjunto de formaciones que la amarran a los epicóndilos y a las partes laterales de la articulación.
El retináculo patelar lateral y el medial (fascículo longitudinal) forman un plano de fibras verticales; son expansiones de los músculos vastos lateral y medial del cuádriceps; y un plano de fibras transversales,
las aletas rotulianas,
que corresponden a la parte superior del ligamento epicóndilo meniscal cuyo vértice se inserta en el epicóndilo y base en la patela.
Su cara profunda está en relación con la sinovial.
Fig. 1
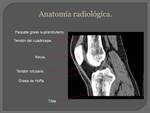
Se describen tres bolsas serosas:
Suprarotuliana se desarrolla por encima de la patela y se sitúa entre el fémur y el músculo cuádriceps; puede comunicar frecuentemente con la bolsa serosa del cuádriceps.
Prerotuliana: Situada por debajo de la piel en un desdoblamiento de la fascia superficialis
Subrotuliana: Situada por delante de la tibia,
por detrás del tendón rotuliano y por debajo del cuerpo adiposo anterior de la rodilla.
Paquetes grasos:
Son fácilmente identificados en los cortes sagitales de TC y RM.
Por encima de la rótula y por detrás y a la derecha del tendón del cuadriceps,
se encuentra el paquete graso suprarotuliano,
Detrás de este y por delante de la cara anterior del fémur se encuentra el paquete graso prefemoral,
Este último es variable en forma y tamaño.
Ente ambos paquetes grasos discurren la bursa suprarotuliana y el receso superior de la sinovial articular,
que generalmente son espacios potenciales.
Grasa de Hoffa: Se trata de una almohadilla de grasa de localización infrapatelar,
que se extiende por debajo del tendón rotuliano,
y por detrás del retináculo medial.
Fig. 2
INTRODUCCIÓN A LA INESTABILIDAD FEMORO-PATELAR.
Se trata de una patología en la cual la patela falla en la correcta entrada en la tróclea.
Es bastante frecuente en pacientes jóvenes,
tiene una prevalencia de 6-77 casos cada 100.000 habitantes.
Es frecuente en pacientes con variantes anatómicas de los estabilizadores rotulianos,
como la discrepancia troclear,
un mal alineamiento patelofemoral,
rótula alta o inestabilidad rotuliana,
y en la lateralización de la tuberosidad tibia con disfunción patelofemoral.
Tiene una etiología multifactorial con factores anatómicos,
morfológicos y dinámicos originados en la articulación patelofemoral y el la extremidad inferior.
A.- Factores anatómicos
-Tróclea femoral
-Patela
-Relación entre la tróclea y la patela
-Tuberosidad anterior de la tibia
-Tejidos blandos
-Anteversión acetabular (AVA)
-Anteversión femoral (AVF)
-Torsión tibial externa (TTE)
-Genu valgo,
genu recurvatum
B.- Factores dinámicos
-Interacción de las estructuras anatómicas durante la flexo-extensión
Es muy frecuente es el desgarro del ligamento medial patelofemoral,
esto favorece futuras luxaciones rotulianas.
Más de la mitad de los pacientes que alguna vez sufrieron una luxación de rótula,
con tratamiento convencional,
sufrirán trastornos posteriores como reducción de la movilidad,
limitación en actividades vigorosas,
etc.
La inestabilidad crónica puede conducir al desgaste articular y artrosis (condromalacia patelofemoral).
Dentro de los hallazgos clínicos encontramos:
Dolor en la región anterior de la rodilla.
La exploración clínica tiene una escasa sensibilidad.
La terminología suele ser ambigua y confusa,
debido entre otras cosas a la discrepancia entre la clínica y la imagen.
No hay un consenso en relación a cuáles son las alteraciones anatómicas o los valores normales que el informe radiológico debiera incluir.
CLASIFICACIÓN:
Según el cuadro clínico:
1.
Inestabilidad objetiva con factores anatómicos: pacientes con episodios repetidos de luxación patelofemoral.
2.
Inestabilidad potencial: pacientes sin luxación pero con dolor y factores anatómicos presentes.
3.
Dolor sin inestabilidad ni factores anatómicos etiológicos.
Según el cuadro clínico y el mal alineamiento patelofemoral:
Historia de dolor patelofemoral sin factores anatómicos etiológicos.
Historia de dolor patelofemoral con factores etiológicos anatómicos.
Historia de luxación con factores anatómicos.
EVALUACIÓN POR IMÁGENES:
La evaluación con métodos de imágenes de la articulación se realiza con radiografías simples,
tomografías computadas y resonancia magnéticas.
El protocolo de TC que utilizamos en nuestro servicio y en que nos basamos para obtener las mediciones es el siguiente:
Colocación del paciente: Decúbito supino con ligera rotación externa de los pies (15º).
Topograma: Transversal.
Orientación del corte: Transversal (axial puro).
Inicio y final del corte: Desde 1cm por encima del polo superior de la rótula hasta 1cm por debajo de la tuberosidad tibial anterior.
Espesor de corte: 3mm.
Incremento de corte: 3mm.
Técnica:
- Kv: “Standard” (120).
- mAs: El más bajo posible para obtener una imagen de calidad (30mAs).
-ESTUDIO CON LEVE FLEXION DE LAS RODILLAS (15º-20º).
1º) Con relajación del cuádriceps (en toda la rodilla).
2º) Con contracción del cuádriceps (desde el polo superior al polo inferior de la rótula).
-ESTUDIO CON FLEXIÓN (45%) DE LAS RODILLAS.
1º) Con relajación del cuádriceps (desde el polo superior al polo inferior de la rótula).
2º) Con contracción del cuádriceps (desde el polo superior al polo inferior de la rótula).
Reconstrucción (sólo del estudio con leve flexión de las rodillas y en relajación): Ventana ósea y partes blandas; reconstrucción en plano sagital de ambas rodillas.
Calcular los distintas mediciones rotacionales que se describen posteriormente seleccionando el radiólogo las imágenes pertinentes.
LOS ÁNGULOS Y MEDICIONES NECESARIOS PARA LA CORRECTA EVALUACIÓN DE LA ARTICULACIÓN PATELOFEMORAL SON LOS SIGUIENTES:
EVALUACIÓN DE LA TROCLEA FEMORAL:
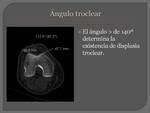
ANGULO TROCLEAR:
Mide el ángulo de apertura de la tróclea.
Se determina en el corte axial un ángulo entre el punto más profundo de la tróclea y los puntos más superiores y anteriores de ambos cóndilos femorales.
Se define displasia de la tróclea a la apertura exagerada de este ángulo.
Se considera normal hasta 140º.
Fig. 3
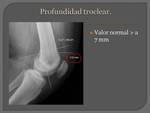
PROFUNDIDAD TROCLEAR:
Se estudia en la radiografía lateral de rodilla,
trazando una línea tangente a la cortical posterior del fémur distal,
luego una perpendicular a ésta,
a la altura del margen posterior y superior de los cóndilos femorales,
finalmente una tercera línea formando un ángulo de 15º (esta línea cruza el surco troclear) La profundidad de la tróclea corresponde,
siguiendo esta última línea cuya longitud es desde el fondo de la tróclea y el borde condíleo anterior.
Valor normal >7mm.
Fig. 4 Fig. 4
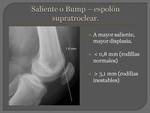
ESPOLÓN SUPRATROCLEAR:
Se estudia en Rx lateral.
Permite cuantificar la posición del fondo de la tróclea en relación a la cortical anterior del fémur.
Se traza una línea tangencial a la cortical anterior del fémur.
La línea del fondo de la tróclea puede terminar por delante (valor positivo),
sobre la línea cortical (valor neutro) o por detrás de ella (valor negativo).
Se mide la distancia entre el fondo de la tróclea y la cortical anterior del fémur.
Valor normal < 0.8mm.
(> 3.1mm se considera inestable).
Fig. 5
EVALUACIÓN DE LA PATELA:
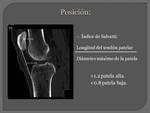
POSICIÓN: La altura patelar es uno de los factores etiológicos más importantes.
Frecuentemente se encuentra en las luxaciones recidivantes.
Se relaciona con un tendón rotuliano largo que afecta la entrada de la patela en la tróclea y además se observa una luxación lateral por la tensión permanente del retináculo lateral al inicio de la flexión.
Se puede evaluar en un TC mediante un corte sagital en la línea media o con radiografía simple de rodilla en proyección lateral.
Utilizamos el índice de Insall Salvatti que está dado por la relación entre la longitud del tendón patelar y el diámetro máximo de la patela.
Valor normal entre 0.8 y 1.2).
Fig. 6
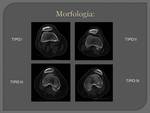
MORFOLOGÍA:
Utilizamos la clasificación de Wiberg según la morfología de la faceta interna:
- Tipo I: La faceta interna es de concavidad suave y de la misma medida que la externa.
(10%)
- Tipo II: La faceta interna es menor que la lateral y es plana o ligeramente convexa.
(65%)
- Tipo III: La faceta interna es muy pequeña en comparación con la lateral y es convexa (casi vertical)
- Tipo IV: Se caracteriza por la ausencia de cresta medial o de faceta interna,
también conocida como gorra de cazador.
Fig. 7
EVALUACION DE LA RELACIÓN ENTRE LA TROCLEA Y LA PATELA
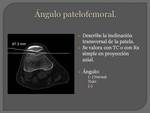
ANGULO PATELOFEMORAL:
Hace referencia a la inclinación transversal de la patela con respecto a los cóndilos femorales.
Se mide en una radiografía simple en proyección axial en 20º de flexión o en un corte axial de rodilla que pase por la cresta patelar.
Se mide trazando dos rectas,
la primera corta al punto más anterior de los cóndilos y la otra es tangente a la faceta patelar lateral.
El ángulo formado es positivo cuando está abierto hacia fuera,
nulo cuando las dos rectas son paralelas o negativo cuando está abierto hacia dentro.
Lo normal es que sea positivo.
Fig. 8
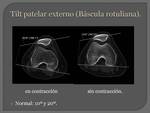
BASCULA ROTULIANA:
Se objetiva la displasia de la tróclea en el estudio dinámico.
Se comparan los ángulos obtenidos en contracción y en relajación.
Se evalúa en TC,
en el corte axial que pasa por el medio de la patela.
Se mide el ángulo formado por el eje transversal de la rótula y la línea bicondílea posterior.
La medición se realiza en el estudio con la rodilla en extensión/leve flexión,
con y sin contracción del cuádriceps.
Es normal que haya una diferencia de entre 10º y 20º,
en la mayoría de los pacientes con inestabilidad la diferencia de medición es mayor a 20º.
Fig. 9
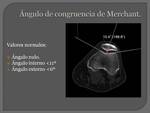
ÁNGULO DE CONGRUENCIA DE MERCHANT:
Es muy útil para determinar la subluxación patelar.
Se mide trazando la bisectriz del ángulo troclear en flexión leve y después una recta que une el fondo de la tróclea y la cresta de la patela; el ángulo formado entre éstas es el ángulo de congruencia.
Si la punta de la patela está situada en el exterior de la bisectriz,
mayor a 6º,
el ángulo es positivo y traduce una subluxación externa; si la punta está situada en el interior de la bisectriz,
mayor a 11º,
es negativo y traduce una subluxación interna.
Fig. 10
EVALUACIÓN DE LA TUBEROSISDAD ANTERIOR DE LA TIBIA:
DISTANCIA ENTRE EL SURCO INTERTROCLEAR Y LA TUBEROSIDAD ANTERIOR DE LA TIBIA (TA-GT):
La posición de la tuberosidad anterior de la tibia (TAT) determina el valgo del aparato extensor de la rodilla y la distancia entre la TAT y el surco troclear.
Da una idea del vector en valgo del aparato extensor.
En el caso de encontrarse lateralizado,
predispone en mayor medida a la luxación rotuliana.
Para su evaluación primeramente se deben hacer superposición de cortes axiales de TC realizados a distintos niveles: uno a nivel de la tróclea en el tercio medio y otro a nivel de la tuberosidad anterior de la tibia.
Se traza una línea vertical que pasa por el punto más profundo de la tróclea y una segunda línea paralela a la anterior,
que pasa por la TAT.
Debemos medir la distancia entre ambas líneas,
se considera como valor normal hasta 15mm.
Fig. 11
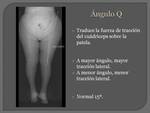
ÁNGULO “Q”:
Representa la fuerza de tracción del músculo cuádriceps sobre la patela,
determinando la magnitud de la fuerza luxante hacia lateral.
Se mide entre el eje del vasto lateral del cuádriceps y el eje del tendón patelar.
La contracción muscular tiende a desplazar a la patela hacia lateral,
aumentando el ángulo Q.
Se considera normal hasta 15º.
Fig. 12
EVALUACIÓN MEDIANTE ESTUDIOS ROTACIONALES:
La anatomía rotacional del fémur y de la tibia son diferentes,
lo que produce rotaciones que influyen en la dinámica fémoro-patelar y son condicionantes indirectos de la estabilidad de la APF.
El fémur tiene un valgo fisiológico de 5 a 7°,
y una curvatura de concavidad posterior.
La tibia una gran curvatura de concavidad posterior proximal (inclinando los platillos tibiales 5º hacia atrás).
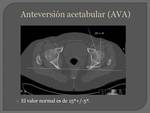
ANGULO DE ANTEVERSIÓN ACETABULAR (AVA):
Se elige el corte axial a nivel de las cabezas femorales.
Se mide trazando una línea que pase por ambas cabezas femorales,
luego una línea perpendicular a esta que pase por el margen lateral a la pared acetabular posterior y una última línea que une los márgenes laterales de las paredes acetabulares anterior y posterior.
El ángulo entre la línea perpendicular y la que une las paredes acetabulares corresponde al ángulo de anteversión acetabular.
El valor normal es de 15±5º.
Fig. 13
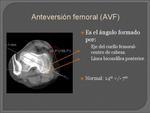
ANGULO DE ANTEVERSIÓN FEMORAL (AVF): Se mide mediante superposición de imágenes de cortes axiales de TC,
seleccionamos uno donde figure la porción más posterior de ambos cóndilos y otra que pase por el cuello femoral.
La AVF este ángulo está formado por el eje del cuello femoral-centro de cabeza y la línea bicondílea posterior del extremo distal del fémur (se obtiene trazando una tangente en el borde posterior de ambos cóndilos femorales).
Valor normal: 14±7°.
Fig. 14
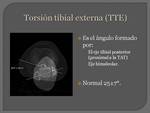
TORSION TIBIAL EXTERNA (TTE): Se mide mediante superposición de imágenes de cortes axiales de TC,
seleccionamos uno donde figure el extremo proximal de la tibia lo más próximo a la superficie articular y otro donde figure los maléolos tibial y peroneo.
Trazamos una línea paralela al margen posterior de la tibia proximal y otra que una ambos maléolos.
Valor normal del ángulo entre ambas líneas 25±7°.
Fig. 15