La esterilización histeroscopia transcervical ha llevado la esterilización femenina de una técnica laparoscópica (ligadura tubárica) que requiere acceso a cavidad abdominal ,
quirófano y anestesia general,
a un procedimiento histeroscópico menos invasivo,
sin anestesia general,
en consulta y de forma ambulatoria.
Actualmente existen dos métodos de esterilización transcervical disponibles aprobados por la Food and Drug Administration (FDA): Essure® (Conceptus,
Inc.,
Mountain View,
CA) y Adiana® (Hologic,
Inc.,
Bedford,
MA) , aunque existe mayor experiencia con el primero.
Fue aprobado en la UE en 2001 y por la U.S.
FDA en noviembre de 2002.
DESCRIPCION Y MECANISMO DE ACCION DEL SISTEMA ESSURE®
Los elementos que integran el sistema Essure® están basados en estructuras y materiales con sólida aceptación en radiología vascular ; el dispositivo es similar a un stent .
Está integrado por una doble hélice que en expansión mide 4 cm.
de longitud y 1.5 a 2 mm.
de diámetro (Fig.
2).
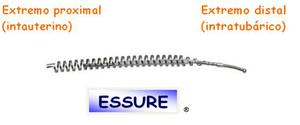
Fig. 2: Essure®
La espiral exterior está compuesta por una aleación de niquel y titanio (nitinol) y la interior,
íntimamente adherida,
es de acero inoxidable.
En el interior discurren unas fibras sintéticas de tereftalato de polietileno (dacrón),
causantes de la reacción inflamatoria,
el crecimiento tisular,
la fibrosis y la obstrucción tubárica definitiva.
Se eligieron las fibras de dacrón ya que se conocía su propiedad de estimular el crecimiento tisular en otros dispositivos como las prótesis vasculares.
En las pacientes con alergia al niquel demostrada por pruebas cutáneas,
estos dispositivos están contraindicados.
El procedimiento se realiza por vía histerocópica de forma ambulatoria en la consulta,
previa administración de AINES y 5 mg.
de diazepan por vía oral.
Habitualmente se pauta previamente tratamiento con anticonceptivos hormonales.
El procedimiento dura unos 10-15 min.
de media.
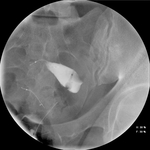
El dispositivo se coloca mediante un catéter de introducción que discurre a lo largo del canal de trabajo del histeroscopio.
En el extremo proximal de este catéter se encuentra el mango de liberación,
desde donde se acciona el botón que despliega las espirales una vez situado en la porción intramural de la luz tubárica,
quedando anclado el inserto a lo largo de un segmento de 3 cm.
de la trompa.
(figs. 3 y 4).
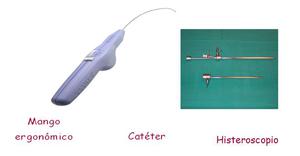
Fig. 3: Material para la introducción del inserto.
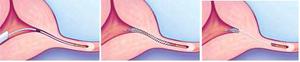
Fig. 4: Introducción y alojamiento del Essure®
References: The Essure® Permanent Birth Control System
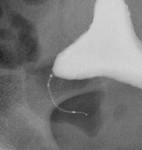
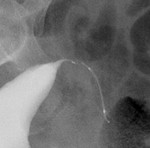
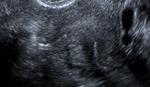
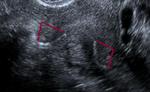
Una vez desplegado debe haber de 3 a 8 anillas en la cavidad uterina en cada ostium (fácilmente visible por histeroscopia) (fig. 5 y 6).
Los factores que pueden impedir la colocación bilateral incluyen anomalías uterinas (adherencias,
pólipos,
etc),
oclusión tubárica bilateral,
tortuosidad,
espasmo o estenosis.
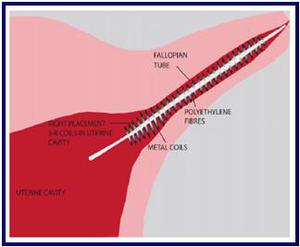
Fig. 5: Colocación correcta (3-8 anillas en la cavidad uterina).
References: The Essure® Permanent Birth Control System
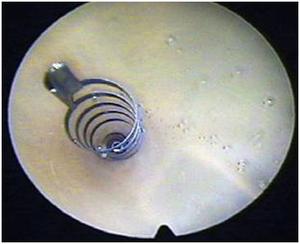
Fig. 6: Extremo intrauterino del microinserto bien colocado tras su introducción en ostium tubárico.
Después de su colocación las fibras de dacrón estimulan una respuesta tisular benigna que permite la invasión de macrófagos,
fibroblastos,
células gigantes a cuerpo extraño y plasmáticas.
En varias semanas,
el crecimiento fibrótico alrededor del dispositivo provoca la oclusión tubárica completa.
(Fig.
7).
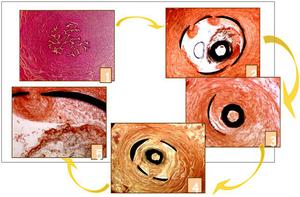
Fig. 7: Cortes histológicos de la trompa con dispositivo en su interior: Fibroblastos y células inflamatorias migrando dentro del dispositivo y fibrosis progresiva hasta ocluir por completo la luz tubárica. La reacción queda limitada al área adyacente al dispositivo y no se extiende al resto de la trompa. Las líneas negras ilustran el crecimiento del tejido.
References: Valle RF. Tissue response to the STOP microcoil transcervical permanent contraceptive device: results from a prehysterectomy study. Fertil Steril 2001;76(5):974-80-Fase 1B
CONTROL TRAS EL PROCEDIMIENTO
La técnica de imagen para el control varía según la localización.
En Estados Unidos se usa la histerosalpingografía,
mientras que en Europa como primer método de control se realiza una radiografía simple de abdomen y cada vez más extendida la ecografía transvaginal (ETV).
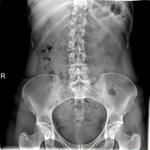
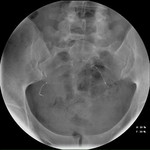
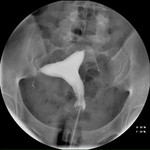
Interpretación de la radiografía simple de abdomen/pelvis
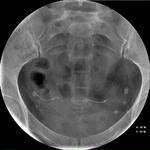
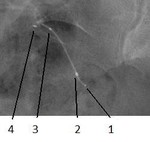
Se deben tener en cuenta los siguientes criterios de colocación correcta en relación a los cuatro marcadores radioopacos del Essure® (figs. 8-13):

Fig. 8: Essure® con las marcas radioopacas de las espirales: 1-3: Espiral interior. 2-4: Espiral exterior.
- La presencia de los dos microinsertos.
- Ambas puntas están en dirección opuesta.
Los dispositivos no deben estar en paralelo.
No deben cruzarse.
- Simetría en la forma
- La distancia entre los marcadores radioopacos proximales debe ser menor que la longitud de un microinserto (<4cm).
- Los 4 marcadores radioopacos deben estar alineados.
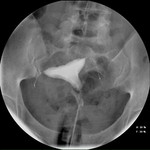
Protocolo de la Histerosalpingografía (HSG)
En Estados Unidos la oclusión tubárica y el posicionamiento adecuado del Essure®se debe de confirmar a las 12 semanas del procedimiento mediante histerosalpingografía,
mientras que en Europa se realiza en aquellos casos de colocación insatisfactoria durante la inserción o cuando no cumple criterios de colocación correcta en Rx simple de abdomen o ETV,
realizadas a los tres meses.
Sin esta evidencia objetiva no se puede confiar en este dispositivo como anticonceptivo.
Es precisa la anticoncepción oral suplementaria hasta confirmar la localización adecuada/oclusión tubárica bilateral.
Los aspectos a tener en cuenta en el procedimiento de HSG son:
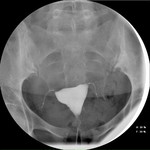
- La cavidad uterina debe verse claramente,
con buen relleno de ambos cuernos.
- El haz fluoroscópico respecto al útero debe estar lo más próximo posible a la proyección AP.
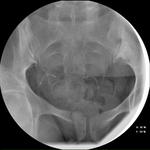
- Deben tomarse un mínimo de 6 radiografías: En vacío, replección mínima,
parcial,
total y ampliación de ambos cuernos uterinos (figs.
14-19).
Interpretación de la Histerosalpingografía:
En la placa en vacío se valoran los criterios de la Rx simple de abdomen.
Tras la introducción del contraste se valora la ubicación y la oclusión tubárica.
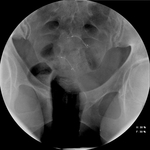
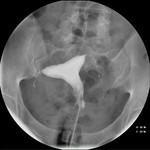
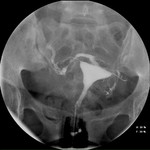
1.-Ubicación. Objetivo: Estudiar la relación entre el extremo proximal de la espiral interior (3) con el cuerno uterino,
verificando que el microinserto cruza de unión uterotubárica.
Espiral interior(1-3) (figs.
20-22) cruza la unión uterotubárica:
- < 50% de su longitud dentro de cavidad uterina.
- Extremo proximal en el interior (3) de la trompa pero a < 30 mm desde relleno cornual por medio de contraste.
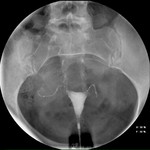
2.-Oclusión. Objetivo: Verificar la falta de relleno completo de las trompas.
- Trompa ocluida a nivel de cuerno uterino (fig.
23).
- Medio de contraste en trompa pero no más allá del extremo distal de la espiral exterior (2).
La identificación de la ubicación del dispositivo es tan importante como demostrar la oclusión tubárica,
ya que mitiga el riesgo de “oclusión” temporal por espasmo tubárico durante la HSG, que puede alcanzar el 30 %.
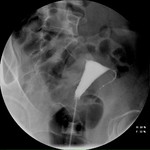
También hay que tener en cuenta que se pueden producir falsos negativos por intravasación vascular (fig.
24).
En los ensayos clínicos de la FDA con Essure® la oclusión tubárica bilateral se produjo en el 96.5% a los 3 meses y en el 100% a los 6 meses en los casos de colocación correcta.
En los casos de colocación incorrecta o falta de oclusión tubárica a los 6 meses,
será necesario realizar ligadura tubárica laparoscópica.
(Figs.
25 y 26).
Actualmente en la Comunidad Europea son ya numerosos los grupos que realizan este control de imagen postinserción mediante ecografía transvaginal (ETV),
pues se ha comprobado la efectividad en la detección del dispositivo por este método.
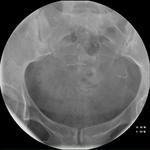
En el control ecográfico se valora la colocación de los dispositivos mediante un corte transversal a nivel de los cuernos uterinos (figs.
27 y 28).
Criterios de colocación correcta:
- Localización en la región cornual.
Estos deben visualizarse como estructuras hiperecogénicas lineales que,
originándose en el cuerno uterino,
describen la disposición esperada de las trompas de Falopio hacia los ovarios.
- Los microinsertos deben atravesar todo el espesor de la pared uterina y la porción más proximal se visualiza en íntima relación con la cavidad endometrial.
- La colocación adecuada se correlaciona muy bien con oclusión tubárica.
En los casos de colocación incorrecta se indica la realización de HSG.
PROTOCOLO DE SEGUIMIENTO POSTINSERCION
El seguimiento recomendado en la ficha técnica del Essure® para Europa en los casos de inserción bilateral correcta o satisfactoria se refleja en la tabla 1.
En aquellos casos de inserción incorrecta o no satisfactoria (menos de 3 o más de 8 anillas,
inserción dificultosa…) se pasa directamente a la histerosalpingografía a los tres meses,
con el mismo protocolo de seguimiento posteriormente,
así como en aquellos casos de inserción unilateral correcta o satisfactoria; si la inserción unilateral es insatisfactoria no se hace prueba de imagen,
pasando directamente a ligadura laparoscópica (LPS).
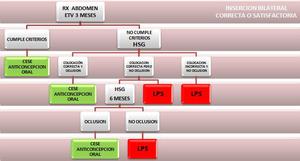
Table 1: Protocolo Europeo de seguimiento tras inserción bilateral correcta o satisfactoria. ETV: Ecografía transvaginal. HSG: Histerosalpingografía. LPS (laparoscopia): Ligadura tubárica laparoscópica.
COMPLICACIONES DE LA ESTERILIZACION CON ESSURE®
La incidencia de efectos adversos el día del procedimiento es muy baja (0-3.1%).
Incluyen respuesta vasovagal,
hipervolemia por los medios de distensión uterina y vómitos por analgésicos.
No se han descrito complicaciones severas (muerte,
lesión intestinal o vascular,
etc).
La “perforación” es una complicación potencial.
Se ha descrito en el 0-2.8 % de pacientes en la literatura.
Tiene el mismo riesgo que cualquier otra técnica histerocópica.
Una revisión de la FDA MAUDE desde la introducción del Essure® en 2002 hasta abril de 2009 recogió 3 casos de perforación uterina a la cavidad abdominal,
requiriendo la retirada laparoscópica. (fig.
29) .
Otra complicación extremadamente rara es el dolor incesante postprocedimiento incluso con colocación satisfactoria.
El dolor desaparece con la retirada de los dispositivos.
Aunque la retirada laparoscópica o histeroscópica es siempre posible para tratar esas complicaciones,
hay que hacer énfasis en que la técnica se debe considerar irreversible.
El embarazo es otra posible complicación (2.6 embarazos / 1000 procedimientos).
Tan sólo la ligadura tubárica laparoscópica unipolar tiene mejores resultados que el Essure®.
Las causas de embarazo se recogen en un estudio de Levy B sobre 50.000 procedimientos entre el año 1997 y 2005 (tabla 2).
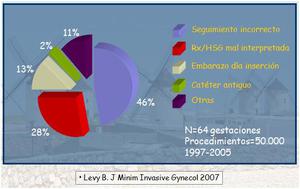
Table 2: Causas de embarazo en el estudio de Lewy, año 2007.
References: Levy B. J Minim Invasive Gynecol 2007
La falta de seguimiento apropiado fue el factor más importante que contribuyó al mayor porcentaje de los embarazos comunicados en este estudio.
En segundo lugar,
un alto porcentaje fueron debidos a mala interpretación Rx/HSG,
de ahí la gran importancia del conocimiento de la técnica apropiada y su interpretación,
así como educar a las pacientes para que realicen el seguimiento y el apoyo anticonceptivo hasta demostrar la correcta colocación del Essure®/ oclusión tubárica.
Otras complicaciones se reflejan en el estudio de Arjona (tabla 3).
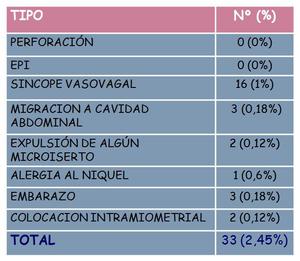
Table 3: Complicaciones del Essure®. Arjona, 2008.
References: Arjona. Sterilization office without anesthesia or sedation. Fertil Steril. 2008
No se han demostrado efectos adversos relacionados con el uso de la Resonancia Magnética en pacientes portadoras de Essure®.
Finalmente,
en las mujeres con graves problemas médicos tales como cardiopatías severas,
que requieran contracepción permanente,
y que podrían tener alto riesgo quirúrgico por la anestesia general,
el Essure® ha demostrado ser una excelente alternativa a la ligadura de trompas.