Los pacientes fueron 4 mujeres y 2 hombres.
La edad media fue de 47,5 años (rango,
35-58).
Todos los pacientes presentaban dolor,
acompañado en 2 casos de limitación de la movilidad.
Todos los pacientes fueron estudiados mediante RXS,
si bien en 3 casos no pudieron ser evaluadas,
aunque disponíamos del informe radiológico.
Se realizó TC en 2 pacientes.
Todos los pacientes fueron estudiados mediante RM.
Se encontraron 3 lesiones líticas con calcificación interna.
5 casos presentaban erosión de la cortical.
Todos los casos mostraban edema óseo intenso.
Se demostraron las calcificaciones de partes blandas en todos los casos.
3 pacientes fueron tratados de forma conservadora y 3 requirieron cirugía.
Todos mostraron una evolución favorable tras el tratamiento.
No disponemos del estudio anatomopatológico de los casos intervenidos,
en un caso por derivación a la Seguridad Social y en los casos intervenidos en nuestro centro porque no se realizó.
CASO 1:
Una mujer de 53 años consultó por omalgia derecha de reciente aparición,
sin antecedente traumático.
Se realizó una RXS en otro centro de ASEPEYO la cual no pudimos evaluar,
si bien no se describían hallazgos patológicos.
Se solicitó una RM de hombro por sospecha de tendinopatía del supraespinoso.
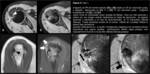
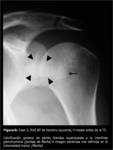
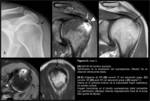
La RM (Fig. 2) reveló la presencia de una lesión subcondral en la vertiente posterior de la tuberosidad mayor,
mixta con halo escleroso periférico y centro marcadamente hipointenso que sugería nódulo calcificado,
con una línea de hiperseñal T2 interpuesta.
Existía erosión de la cortical.
Asociaba un moderado edema óseo perilesional.
El tendón infraespinoso adyacente mostraba engrosamiento y aumento de señal,
que sugería cambios inflamatorios,
y un tenue punteado laminar hipointenso que sugería la posible presencia de calcificaciones intratendinosas.
Se apreciaba también un leve engrosamiento focal de la bursa SAD.
Se sugirió la realización de TC para confirmar la presencia de calcificaciones tendinosas,
pero la paciente fue derivada a la Seguridad Social al tratarse de patología no laboral (recordamos que ASEPEYO es una mutua de accidentes de trabajo y enfermedades profesionales), y no se llegó a realizar.
En consultas de seguimiento,
la paciente refirió que había recibido una infiltración córtico-anestésica y seguía un tratamiento con AINEs y rehabilitación,
con importante mejoría sintomática.
CASO 2:
Una mujer de 35 años acudió a la consulta de traumatología por dolor en el hombro derecho y limitación de la movilidad.
La paciente tenía antecedentes de tendinopatía calcificante bilateral estudiada hacía 3 años mediante RM,
que en el hombro contralateral había requerido tratamiento quirúrgico,
realizado en otro centro de ASEPEYO.
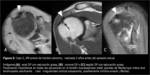
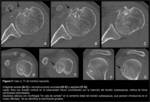
En el hombro derecho (Fig. 3) se apreciaba una tendinopatía calcificante del supraespinoso no complicada,
aunque se apreciaba una leve irregularidad del hueso subyacente.
Las RXS (Fig. 4) realizadas por sospecha de tendinopatía calcificante revelaron la presencia de calcificaciones “en cola de cometa” próximas a la tuberosidad mayor,
en la teórica localización de los tendones del supra o infraespinoso,
no pudiendo precisar en cuál de ellos ya que no se apreciaban claramente en la proyección en Y.
No se observaba lesión ósea.
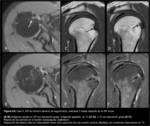
La RM (Fig. 5) mostraba un intenso edema en la tuberosidad mayor a nivel de la inserción del supraespinoso,
y pérdida de definición de la cortical.
Existía aumento de señal en la vertiente distal del tendón supraespinoso y se visualizaba una pequeña imagen hipointensa que sugería calcificación intratendinosa.
Se apreciaban discretos cambios inflamatorios de partes blandas adyacentes y una leve bursitis SAD.
La paciente de inicio recibió tratamiento conservador con AINEs y rehabilitación,
pero no mejoró su sintomatología,
por lo que finalmente fue intervenida,
realizándose bursectomía y limpieza de calcificaciones intratendinosas,
con resolución de la sintomatología.
CASO 3:
Una mujer de 46 años consultó en un centro provincial de ASEPEYO por omalgia izquierda y movilidad limitada.
Se le había realizado una RM 3 meses antes en el centro en cuyo diagnóstico sugerían la posibilidad de lesión neoplásica.
Para estudio de la lesión fue remitida a nuestro hospital.
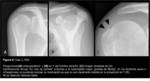
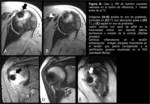
Aportaba una RXS simple realizada hacía 4 meses (Fig. 6) en la que se visualizaba una calcificación grande superpuesta a la interlínea glenohumeral y una imagen esclerosa mal definida en la tuberosidad menor.
A continuación realizamos una TC (Fig. 7) que ponía de manifiesto focos redondeados de densidad calcio en el interior de una lesión lítica en la tuberosidad menor coincidiendo con la inserción del tendón subescapular,
con erosión de la cortical.
Se apreciaban depósitos cálcicos confluentes con morfología “en cola de cometa” en la vertiente distal del tendón subescapular.
No se identificó la calcificación de mayor tamaño visualizada en la RXS,
pero sí se identificaba una imagen hipointensa de mayor tamaño en el tendón subescapular en la RM aportada,
por lo que consideramos que se había reabsorbido parcialmente.
La revisión de la RM (Fig. 8) reveló también una lesión nodular con vacío de señal en la tuberosidad menor con discreto edema perilesional,
erosión de la cortical y cambios inflamatorios en el tendón subescapular.
Tras sugerir el diagnóstico de probable afectación ósea secundaria a tendinopatía calcificante,
la paciente fue derivada a la Seguridad Social donde recibió tratamiento quirúrgico con curetaje de la lesión ósea y limpieza de restos cálcicos,
con resolución de la sintomatología.
CASO 4:
Un varón de 46 años consultó por omalgia derecha de más de un mes de evolución,
sin antecedente traumático.
El paciente lo relacionaba con movimientos repetidos de elevación del brazo.
Se realizó una RXS en el centro de referencia,
la cual no pudimos valorar,
teóricamente sin hallazgos reseñables.
Se solicitó una RM por sospecha de patología del manguito.
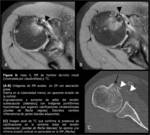
Inicialmente se realizó un estudio incompleto (Fig. 9 A y B) ya que el paciente era claustrofóbico y no toleró la exploración,
obteniendo únicamente una secuencia axial.
En estas imágenes se apreciaba un engrosamiento y aumento de señal en el tendón subescapular,
sin signos de rotura,
con imágenes puntiformes hipointensas que sugerían la presencia de calcificaciones intratendinosas,
y edema en la tuberosidad menor a nivel de la inserción tendinosa,
sin erosión de la cortical.
Existían discretos cambios inflamatorios de partes blandas adyacentes.
Se realizó TC (Fig. 9 C) que confirmó la presencia de calcificaciones milimétricas en la vertiente distal del tendón subescapular y demostró una mínima erosión cortical no apreciable en la RM.
Se instauró tratamiento conservador con AINEs y rehabilitación,
con mejoría clínica relativa.
3 meses después se realizó una RM de control (Fig. 10) en un equipo abierto de alto campo (Philips Panorama 1.0T),
que demostró la mejoría de los cambios en el tendón subescapular,
con menor engrosamiento y disminución de la señal,
y resolución del edema óseo en tuberosidad menor.
Sin embargo,
había aparecido una erosión cortical bien definida en la localización previa del edema,
con hiperintensidad de señal en T2.
Esta evolución ha sido descrita previamente en la literatura (5).
El paciente finalizó el tratamiento rehabilitador con resolución completa de la sintomatología,
por lo que no se realizó seguimiento adicional.
CASO 5:
Un hombre de 47 años acudió a la consulta de traumatología por omalgia izquierda de 1 mes de evolución.
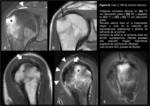
Se inició el estudio con RXS (Fig. 11A) que demostraba una calcificación en la teórica localización del supraespinoso y no revelaba alteraciones óseas.
Debido a que el paciente presentaba dolor intenso que no cedía ante tratamiento sintomático,
se realizó RM complementaria (Fig. 11 B-E) que demostró un área de intenso edema en la vertiente anterior de la tuberosidad mayor,
sin solución de continuidad cortical,
y una imagen hipointensa en el tendón supraespinoso distal compatible con calcificación intratendinosa.
Se apreciaba un discreto engrosamiento focal de la bursa SAD.
El paciente fue manejado con tratamiento conservador,
mediante infiltración de la bursa SAD,
rehabilitación y AINEs,
con mejoría clínica paulatina hasta la resolución de síntomas en un plazo de 3 meses.
CASO 6:
Mujer de 58 años que acude a la consulta de traumatología por omalgia izquierda de meses de evolución.
No constaban antecedentes traumáticos.
Aportaba una RXS realizada en otro centro ASEPEYO,
la cual no pudimos revisar,
en la que se visualizaban calcificaciones redondeadas en partes blandas.
NO se mencionaba presencia de lesión ósea.
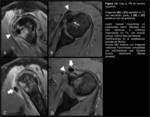
Realizamos RM (Fig. 12) que demostró una lesión lítica subcondral bien delimitada con halo escleroso en la tuberosidad menor,
con un defecto cortical,
rellena por un nódulo marcadamente hipointenso que sugería calcificación intralesional,
rodeado por un halo de hiperintensidad de señal.
Se acompañaba de un moderado edema óseo medular.
En la inserción adyacente del tendón subescapular existían varias calcificaciones alargadas.
Además existía una profusa bursitis SAD anterior,
en el interior de la cual se observaban imágenes nodulares hipointensas compatibles con calcificaciones (bursitis calcificante).
Se realizó tratamiento quirúrgico con bursectomía,
curetaje de la lesión ósea y limpieza de calcificaciones intratendinosas del subescapular,
tras lo que el paciente mejoró significativamente.
REVISIÓN DE LA LITERATURA
Las formas de tendinopatía calcificante con predominio de la afectación ósea son raras,
y han sido descritos de forma esporádica en la literatura.
Las localizaciones más frecuentes son la diáfisis humeral en la inserción del pectoral mayor y la inserción femoral del glúteo mayor (1,
3-5).
Aunque la tendinitis calcificante simple es muy frecuente en el manguito rotador,
la afectación ósea de las tuberosidades humerales es menos frecuente que en otras localizaciones (1,
3).
Clínicamente,
los pacientes suelen presentar dolor intenso,
si bien pueden existir casos asintomáticos (1,
3-5).
La patofisiología de la tendinopatía calcificante se desconoce (1,
3,
4) y se cree que puede estar relacionada con cambios hipóxicos e insulto mecánico,
que inician una transformación fibrocartilaginosa con posterior calcificación,
que con el tiempo sufre reabsorción.
Se cree que los cambios inflamatorios de la fase reabsortiva,
la reacción inflamatoria promovida por los depósitos cálcicos o el aumento de la presión intratendinosa son responsables del dolor (3,
4).
La migración ósea de los depósitos cálcicos se especula que se debe a la fuerza ejercida por la musculatura en su inserción,
por lo que es relativamente infrecuente en la inserción de los tendones del manguito rotador,
poco potentes (1,
3,
4).
También se ha propuesto la teoría de que se deba al aumento de vascularización local y inflamación activa en la inserción tendinosa (1,
4).
En realidad se trata de un proceso inflamatorio y reactivo que implica a la entésis (3).
En el diagnóstico por imagen,
las RXS pueden mostrar calcificaciones en el tendón afectado o la bursa adyacente y signos de afectación ósea (1,
3,
4).
Las calcificaciones de partes blandas suelen ser más pequeñas que en los casos de tendinopatía calcificante aislada,
incluso hay casos con calcificación de partes blandas inexistente o muy escasa,
que son los más difíciles de diagnosticar (1).
Las calcificaciones se describen típicamente en “cola de cometa” (1,
3,
4).
La afectación ósea puede estar representada de distintas maneras,
en forma de erosión cortical,
la más frecuente,
lesión mixta o incluso esclerosa (1-4,
7,
8).
La reacción perióstica no es tan frecuente (32%) y suele estar restringida a la afectación diafisaria (1),
por lo que en los casos de tendinopatía calcificante del manguito es un hallazgo raro.
En los casos en los que está presente,
predomina la reacción perióstica sólida,
no agresiva (1).
La TC y la RM permiten una valoración más integral de la patología que la RXS,
pero paradójicamente pueden llevar a confusión (1,
3).
Además,
la afectación ósea probablemente esté subestimada en los pacientes estudiados únicamente con RX (1).
La TC proporciona una valoración óptima de la afectación ósea y es la técnica más sensible para la detección de calcificaciones de partes blandas (1,
A,
B).
La erosión cortical es la forma de presentación más común (78%) (1),
aunque existen otras formas como la reacción osteolítica en las tuberosidades rellena o no de sales de calcio (1,
4) o la lesión esclerosa con halo radiolucente (1-4,
5).
Lo que es importante tener en cuenta es que la lesión ósea siempre está directamente adyacente a las calcificaciones de partes blandas (1).
En algunos casos,
las calcificaciones de partes blandas podrían reabsorberse dejando únicamente la lesión ósea,
por lo que se debe considerar este diagnóstico si se encuentra una lesión en una inserción tendinosa típicamente afectada (1),
como las tuberosidades humerales en la inserción de los tendones del manguito rotador.
Con el tiempo incluso puede desaparecer la lesión ósea.
En la TC las calcificaciones suelen adoptar un aspecto “en llamarada” (3).
La RM permite una valoración insuperable de la afectación ósea medular.
En el hueso podremos apreciar una lesión lítica,
con o sin contenido hipointenso que representa calcio,
típicamente con extenso edema de médula ósea perilesional (1-3).
Puede aparecer edema óseo intenso sin defecto cortical reconocible (1,
3).
La presencia de masa de partes blandas se ha descrito pero no es un hallazgo frecuente (1).
Sí son habituales los cambios en los tendones,
que mostrarán engrosamiento y aumento de la señal,
y los cambios inflamatorios de partes blandas adyacentes (1).
Las calcificaciones en RM muestran predominantemente hipointensidad de señal en T1 y T2 (1),
pero puede ser difícil detectar calcificaciones pequeñas,
por lo que si hay duda se debe valorar la realización de una RXS o TC (1,
3).
Ante la sospecha de neoplasia ósea en RM,
es importante obtener correlación con RXS ya que muchas veces facilita el diagnóstico.
Estas lesiones muestran captación en los estudios gammagráficos (1,
5).
El diagnóstico diferencial es amplio ante una lesión esclerosa o lítica solitaria en cabeza humeral (2).
Los hallazgos de lesión medular con destrucción cortical y afectación de partes blandas pueden sugerir neoplasia,
especialmente de estirpe condroide o metástasis corticales (1,
3).
También existen quistes subcondrales,
de etiología degenerativa,
que se encuentran frecuentemente en pacientes con patología del manguito y el edema óseo puede asociarse también a roturas del manguito o cambios postraumáticos (9).
En ocasiones,
los hallazgos pueden remedar un proceso infeccioso (7).
La clave para el diagnóstico está en la coexistencia o preexistencia de tendinopatía calcificante en la misma localización y la localización típica nos debe hacer pensar en esta patología.
La biopsia puede evitarse si los hallazgos radiológicos sugieren esta patología (1-4).
El estudio anatomopatológico de estas lesiones desvela calcificaciones de tipo psamomatoso,
fibrosis estromal,
inflamación crónica y proliferación de células gigantes multinucleadas,
tejido de granulación,
formación de hueso,
hiperplasia tenosinovial e incluso metaplasia condroide (1,
4).
Si se considera necesaria la biopsia,
es importante alertar al patólogo del diagnóstico de sospecha ya que puede existir metaplasia condroide formando parte de la reacción histológica de esta entidad,
que puede confundirse con una neoplasia condroide (1).
El tratamiento de inicio es sintomático,
con AINEs y rehabilitación,
ya que habitualmente es una patología auto-limitada con resolución espontánea (1,
3,
5).
En casos muy sintomáticos o persistentes se puede considerar la inyección intralesional de corticoides o el aspirado de los depósitos cálcicos (1,
3).
La resección quirúrgica es curativa (1-3,
9,
10).