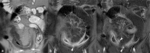
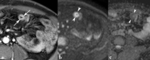
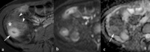
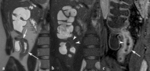
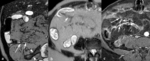
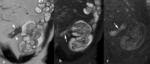
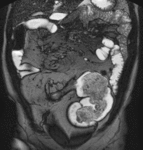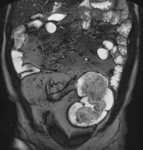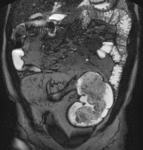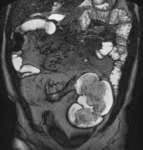
La enfermedad de Crohn es una enfermedad intestinal inflamatoria crónica y recurrente.
La localización más frecuente es en el íleon terminal aunque puede afectar a todo el tracto digestivo de forma segmentaria y discontinua.
Los pacientes suelen ser adultos jóvenes (15-25 años) que requieren la realización de numerosos estudios endoscópicos y radiológicos a lo largo de su vida.
Los índices clínicos de valoración de la enfermedad son poco precisos,
subjetivos y no tienen en cuenta la presencia de complicaciones extramurales que pueden modificar el tratamiento.
La enterografía con TC o RM se utilizan cada vez con más frecuencia en la práctica clínica como métodos objetivos de detección de actividad inflamatoria,
detección de complicaciones que condicionan el tratamiento y de seguimiento de la enfermedad.
Las sociedades científicas empiezan a considerarlas como técnicas de primera opción en sus recomendaciones.
La enterografía por RM (entero-RM) tiene una precisión diagnóstica similar a la de la TC con la ventaja de no utilizar radiaciones ionizantes.
Revisamos 200 estudios de entero-RM en pacientes con enfermedad de Crohn realizados en el último año y presentamos iconográficamente los hallazgos más útiles para definir la extensión,
gravedad y actividad inflamatoria de los segmentos intestinales afectados,
incluyendo la evaluación de las complicaciones.
PROTOCOLO DE ESTUDIO
Preparación
El paciente debe estar en ayunas 4 horas antes de la cita.
Contraste bifásico no absorbible por vía oral (solución acuosa de polietilenglicol)
- Beber 1- 1,5 litros de contraste oral en 40-45 minutos y 2 vasos más,
antes del inicio de la exploración
- Se obtiene una distensión adecuada de las asas intestinales para valorar el grosor y el edema de la pared en las secuencias T2
- Por su hipointensidad en las secuencias T1,
se consigue un contraste óptimo entre la pared del asa,
la grasa mesentérica y la luz intestinal cuando se inyecta contraste intravenoso
Fármacos espasmolíticos para disminuir la peristalsis intenstinal
- N-butil-escopolamina (Buscopan® Boehringer,
Ingelheim,
Alemania) 20 mg intravenosos inmediatamente antes del inicio de la prueba
- Debe tenerse precaución en pacientes asmáticos,
con glaucoma o hipertrofia próstatica con síndrome prostático asociado
Antena,
posición del paciente y planos de estudio
Antena acopladas en fase con 16 elementos (SENSE™ XL Torso,
Philips)
- Permite el estudio de todo el abdomen y la pelvis en la misma exploración
Decúbito supino
- Más cómodo para el paciente
Decúbito prono
- Más incómodo para el paciente
- Separa las asas intestinales y disminuye los artefactos por movimiento peristáltico
Plano coronal
- Campo de visión amplio
- Debe incluir todo el abdomen y la pelvis hasta la sínfisis del pubis
Plano axial
- Desde el diafragma hasta la sínfisis del pubis
Plano sagital (opcional)
- Desde el diafragma hasta la sínfisis del pubis
Secuencias
Potenciadas en T2
Turbo espín eco de disparo único (Single Shot Turbo Spin Echo - T2) (SSh TSE-T2) en apnea espiratoria
- Grosor de la pared,
engrosamiento de los pliegues mucosos y úlceras
Secuencias balanceadas de precesión libre en estado estacionario (steady state free precession)(SSFP) en apnea espiratoria
- Muy útiles para analizar los vasos y las adenopatías mesentéricas
- Sensibles a los artefactos de susceptibilidad
SSFP Cine RM multicorte multifase con respiración libre
- Análisis del peristaltismo intestinal
Potenciadas en T2 con supresión selectiva de la grasa
SSh TSE-T2 con supresión de la grasa en apnea espiratoria
- Aumentan la sensibilidad para detectar las áreas de edema
- Diferencian entre infiltración grasa de la pared y edema
SSFP con supresión selectiva de la grasa en apnea espiratoria
- Más fácil de analizar las relaciones anatómicas de la pared del asa que en las secuencias SSh TSE-T2 con supresión grasa
Secuencias potenciadas en difusión
Secuencias de difusión con factores b de 0,
400 y 800 s/mm2 y sincronismo respiratorio
- Especialmente útiles para detectar actividad inflamatoria
Secuencias potenciadas en T1 con supresión selectiva de la grasa
TEG-T1 3D con supresión grasa en apnea espiratoria,
sin contraste intravenoso y a los 50 segundos de la administración intravenosa de contraste
- Especialmente útiles para detectar actividad inflamatoria
TEG-T1 3D con supresión grasa en apnea espiratoria a los 2 minutos de la inyección del contraste
- Fase tardía en coronal,
axial y sagital
En los casos en que exista sospecha de enfermedad perianal asociada,
debe completarse el estudio con una RM de la región perianal en otra exploración.
HALLAZGOS EN LA ENTERO-RM
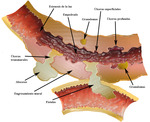
La enfermedad de Crohn se clasifica en cuatro fases,
fase con actividad inflamatoria,
penetrante,
fibroestenosante y fase reparativa o regenerativa (Fig.
1).
La afectación es segmentaria y asimétrica y las cuatro fases pueden coexistir en un mismo paciente.
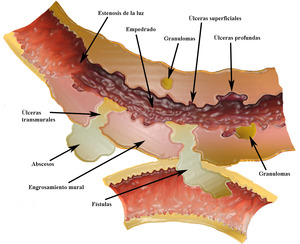
Fig. 1: Dibujo esquemático de las cuatro fases evolutivas de la enfermedad de Crohn en la pared intestinal. Fase con actividad inflamatoria (engrosamiento de la pared, úlceras superficiales y profundas), fase penetrante (fístulas y abscesos), fase fibroestenosante (estenosis de la luz) y fase reparativa (pólipos de regeneración, granulomas).
La clasificación en fases o subtipos es útil para definir el tratamiento médico o quirúrgico.
El papel del radiólogo es describir los hallazgos de cada fase y establecer una clasificación correcta para poder analizar su significado.
Fase con actividad inflamatoria
Las úlceras superficiales y el engrosamiento de los pliegues mucosos son los primeros hallazgos macroscópicos de la actividad inflamatoria en la pared intestinal
Úlceras superficiales o aftosas
Microscópicamente corresponden con hipertrofia de los folículos linfoides de la submucosa con ulceración central
- Muy características pero no específicas de la enfermedad de Crohn (Fig.
1)
- Pueden detectarse con menor frecuencia en la enterocolitis,
tuberculosis,
amebiasis y en la enteritis isquémica
Difíciles de identificar en la entero-RM
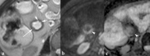
- Irregularidades de la superficie mucosa o focos hiperintensos en la pared intestinal (cráteres ulcerosos) rodeados de una anillo menos intenso en secuencias potenciadas en T2 (Fig.
2)
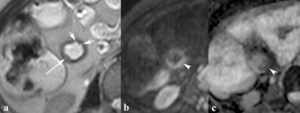
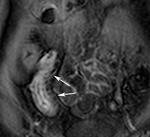
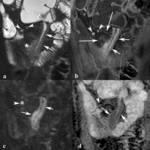
Fig. 2: Úlceras superficiales aftosas. (a) Imagen axial SSh TSE-T2. Engrosamiento de la pared del íleon terminal con irregularidad de la superficie mucosa (flechas cortas) y abombamiento de la mucosa con pequeño foco intramural hiperintenso (flechas largas) por úlceras superficiales aftosas (flechas cortas). La pared engrosada del íleon terminal es hiperintensa en la imagen potenciada en difusión con factor b de 800 s/mm2 (b) e hipointensa en el mapa de ADC (c) lo que indica restricción de la difusión (puntas de flechas) por actividad inflamatoria.
La cápsula endoscópica y los estudios convencionales con bario son superiores a la entero-RM
Deformidad o desaparición de pliegues mucosos y engrosamiento de las válvulas conniventes
El engrosamiento de las válvulas conniventes puede ser nodular o seudopolipoideo (Fig.
3)
- Predomina en el borde mesentérico
- Se asocia con úlceras aftoides
- Puede estar presente en fases inactivas de la enfermedad
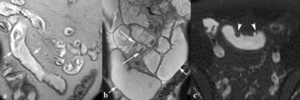
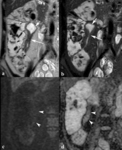
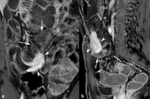
Fig. 3: Deformidad o desaparición de los pliegues mucosos y engrosamiento de las válvulas conniventes. Las imágenes coronales SSh TSE-T2 (a, b) y axial SSh TSE-T2 con supresión grasa (c) muestran desaparición de pliegues mucosos (flechas cortas) y engrosamiento de válvulas conniventes (flechas largas). En la imagen axial SSh TSE-T2 con supresión selectiva de la grasa se ve que el engrosamiento de las válvulas conniventes en el borde mesentérico del íleon terminal tiene un aspecto seudopolipoideo (punta de flecha).
Engrosamiento de la pared intestinal
El grosor de la pared intestinal > 4 mm es patológico y buen predictor de la enfermedad
- Debe medirse en un asa distendida
- En fases con actividad inflamatoria el engrosamiento es secundario a edema submucoso (Fig.
2)
- El grosor disminuye con el tratamiento efectivo cuando se debe a edema submucoso
La pared intestinal puede persistir engrosada en fases de inactividad
- Por fibrosis e infiltración grasa
- Mala correlación con los índices clínicos de actividad de la enfermedad
- Las secuencias con supresión selectiva de la grasa y de difusión diferencian entre el engrosamiento por edema submucoso e infiltración grasa (Fig.
4)
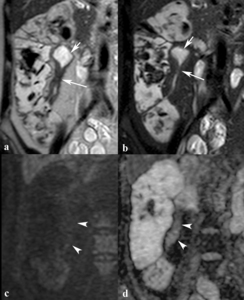
Fig. 4: Engrosamiento de la pared intestinal con estenosis de la luz sin signos de actividad inflamatoria. Imágenes coronales SSh TSE-T2 (a) y SSh TSE-T2 con supresión grasa (b). Engrosamiento hipointenso de la pared del íleon terminal (flechas largas) con estenosis de la luz y dilatación pre-estenótica (flecha corta). En la imagen de difusión con factor b de 800 s/mm2 (c), la pared engrosada del íleon terminal es hipointensa (puntas de flechas) y en el mapa de ADC (d) hiperintensa, lo que indica ausencia de actividad inflamatoria (puntas de flechas).
Úlceras profundas
Longitudinales o transversales
- Son diagnósticas de enfermedad de Crohn (Fig.
5)
- Lineales e hiperintensas en secuencias potenciadas en T2
- El aspecto estriado en las secuencias con contrate intravenoso es muy característico (Fig.
5c)
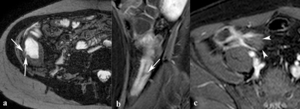
Fig. 5: Úlceras profundas longitudinales. Las imágenes axial SSFP (a) y sagital TEG-T1 con supresión grasa y contraste intravenoso (b) muestran ejemplos de úlceras profundas longitudinales (flechas) penetrando la pared engrosada del íleon terminal. (c) En la imagen axial TEG-T1 con supresión grasa obtenida tras la administración de contraste intravenoso se ve el aspecto estriado característico de las úlceras profundas longitudinales (puntas de flechas).
La confluencia de úlceras lineales longitudinales y transversales
- Dejan entre sí islotes de mucosa muy edematosa (mucosa en empedrado) (Fig.
6)
- Los islotes de mucosa entre las úlceras realzan con contraste intravenoso y pueden tener un aspecto nodular o polipoide (seudopólipos) (Figs.
6 y 7)
- Se asocian con saculaciones en el borde antimesentérico (Fig.
8)
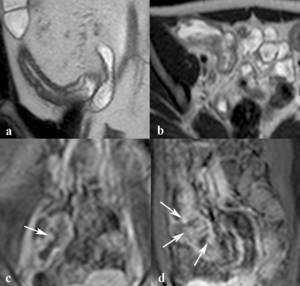
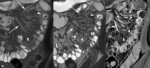
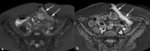
Fig. 6: Aspecto en empedrado de la mucosa intestinal. Las imágenes coronal (a) y axial (b) SSh TSE-T2 y coronal (c) y sagital (d) TEG-T1 con supresión grasa tras la administración intravenosa de contraste muestran el aspecto típico de la mucosa en empedrado por confluencia y cruce de úlceras longitudinales y transversales con islotes de mucosa edematosa que protuyen en la luz intestinal y realzan con contraste intravenoso (flechas).
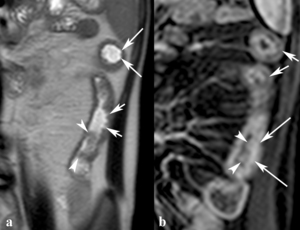
Fig. 7: Seudopólipos de la mucosa inflamada. (a) La imagen coronal SSh TSE-T2 (a) muestra asas de intestino engrosado, úlceras superficiales (flechas largas) profundas (flechas cortas) y el aspecto polipoide de la mucosa residual edematosa (puntas de flechas). (b) En las imagen coronal TEG-T1 con supresión grasa tras la administración intravenosa de contraste se ve un realce transmural (flechas largas) y en capas (flechas cortas) de la pared, el realce de los seudopólipos de la mucosa (puntas de flechas) y dilatación de vasos mesentéricos adyacentes a las asas intestinales inflamadas.

Fig. 8: Úlceras profundas y saculaciones en el borde antimesentérico. La imagen coronal SSh TSE-T2 con supresión grasa demuestra un engrosamiento de la pared del íleon terminal (puntas de flechas), úlceras profundas (flechas) y una dilatación sacular del borde antimesentérico (asterisco).
Pueden penetrar toda la pared intestinal (úlceras transmurales)
- Las úlceras profundas progresan,
penetran toda la pared y forman abscesos murales que pueden llegar a perforar la pared intestinal
- Los abscesos murales se caracterizan por focos hiperintensos en secuencias potenciadas en T2 y con realce periférico en las secuencias con contraste intravenoso.
En fase flemonosa presentan realce homogéneo e intenso (Fig.
9)
- Identificar los abscesos murales es importante porque son una contraindicación relativa al tratamiento con fármacos biológicos
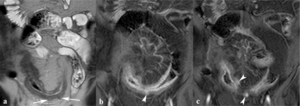
Fig. 9: Abscesos intramurales. Las imágenes coronales SSh TSE-T2 (a) y TEG-T1 con supresión grasa tras la administración intravenosa de contraste (b, c) muestran dilatación de vasos mesentéricos asociada a hipertrofia adiposa y engrosamiento de la pared del íleon proximal con úlceras profundas que penetran toda la pared y abscesos intramurales, hiperintensos en secuencias potenciadas en T2 (flechas) y con realce homogéneo e intenso (puntas de flechas).
Hiperemia
El análisis cualitativo y la cuantificación del pico de mayor intensidad de señal en la pared intestinal o en el mesenterio en las secuencias dinámicas con contraste intravenoso diferencian los segmentos de intestino y de mesenterio con actividad inflamatoria de los segmentos normales.
El papel de las imágenes de difusión en la valoración de la actividad inflamatoria en la enfermedad de Crohn no se ha establecido.
Sin embargo,
el análisis de las áreas de restricción por sí solas (hiperintensas en las secuencias de difusión con factores b altos e hipointensas en el mapa de ADC) puede ser incluso más sensible que el análisis del realce en secuencias dinámicas con contraste intravenoso para valorar la actividad inflamatoria.
La combinación de las áreas que restringen en difusión y que presentan hiperemia en los estudios dinámicos con inyección de contraste intravenoso,
probablemente puedan mejorar la especificidad en la detección de actividad inflamatoria y utilizarse como biomarcadores de imagen en la enfermedad de Crohn.
Pared intestinal
Realce de la mucosa
- Puede ser la única manifestación de la actividad inflamatoria
- Se correlaciona con áreas que restringen en difusión (Fig.
10).
La mucosa intestinal normal puede ser hiperintensa en las imágenes con factores b de difusión altos (800 s/mm2).
Es importante correlacionar las imágenes con el coeficiente de difusión aparente (ADC) o mapa de ADC y con las imágenes adquiridas con contraste intravenoso
- El realce de la mucosa es un hallazgo útil para diagnosticar recurrencias en áreas de fibrosis sin engrosamiento de la pared
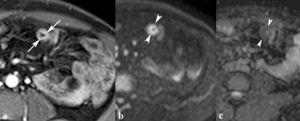
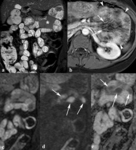
Fig. 10: Realce de la mucosa. (a) La imagen axial TEG-T1 con supresión grasa obtenida tras la administración contraste intravenoso demuestran un asa de íleon con grosor normal de la pared y un realce intenso de la mucosa (flechas). La mucosa es muy hiperintensa (puntas de flechas) en la imagen de difusión (factor b = 800 s/mm2 ) (b) e hipointensa en el mapa de ADC (puntas de flechas) (c) lo que indica actividad inflamatoria.
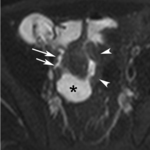
Realce en capas (signo de la diana)
- Por edema de la mucosa y de la muscular propia
- Aparece en fases iniciales de la enfermedad
- Muy buena correlación con la actividad inflamatoria
- Realce de la mucosa y la serosa e hiposeñal de la submucosa edematosa (Fig.
11)
- El realce en capas y la restricción en difusión diferencia las estenosis por espasmo y actividad inflamatoria (Fig.
12) de las estenosis secundarias a inflamación crónica (signo del halo) por hipertrofia grasa y fibrosis de la submucosa (Fig.
12).
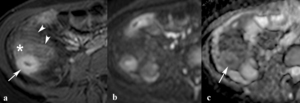
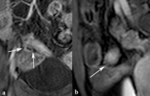
Fig. 11: Realce en capas (signo de la diana). (a) La imagen axial post-contraste intravenoso TEG-T1 con supresión grasa demuestra el signo de la diana (flecha) en un asa de íleon terminal inflamada con realce de la mucosa y de la serosa y edema de la submucosa, realce del mesenterio (asterisco) y dilatación de vasos mesentéricos adyacentes (puntas de flechas). En las imágenes axiales de difusión con factor b de 800 s/mm2 (b) el asa de íleon terminal es muy hiperintensa e hipointensa (flecha) en el mapa de ADC (c) lo que indica restricción de la difusión por actividad inflamatoria.
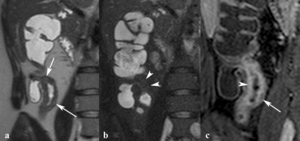
Fig. 12: Realce de una estenosis crónica. Imágenes coronales SSh TSE-T2 (a) y con supresión grasa SSh TSE-T2 (b). Estenosis y engrosamiento de la pared del íleon terminal con áreas hiperintensas (flechas) en la secuencia potenciada en T2 e hipointensa (puntas de flechas) en la secuencia potenciada en T2 con supresión grasa selectiva lo que indica depósito graso. (c) En la imagen TEG-T1 con supresión grasa selectiva obtenida tras la administración de contraste intravenoso se ve un realce de la mucosa (punta de flecha) y de la serosa (flecha) entre la submucosa hipointensa (signo del halo por hipertrofia fibroadiposa).
Realce de vasos de la serosa
- Realce de pequeños vasos adyacentes a la superficie serosa (Fig.
13)
- Puede verse sin engrosamiento de la pared o edema
- Es un signo útil para detectar reagudizaciones en la enfermedad crónica
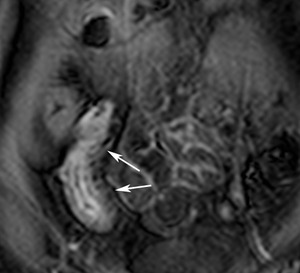
Fig. 13: Realce de vasos de la serosa. En la imagen sagital TEG-T1 con supresión grasa y contraste intravenoso se ve un realce de la mucosa del íleon terminal con engrosamiento de su pared y realce de pequeños vasos de la serosa (flechas).
Realce transmural
- Representa inflamación transmural que también restringe en difusión (Fig.
14)
- Puede verse en fases de inactividad y en segmentos de intestino colapsados
- Los segmentos colapsados pueden parecer engrosados y presentar realce transmural.
Las secuencias de difusión no ayudan a diferenciarlos de la actividad inflamatoria (Fig.
15)
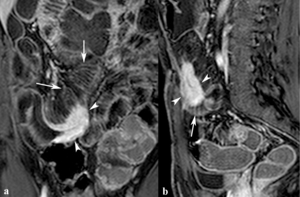
Fig. 14: Realce transmural de una estenosis inflamatoria. Imágenes coronal (a) y sagital (b) TEG-T1 con supresión grasa y contraste intravenoso. Severo engrosamiento de la pared del íleon terminal con estenosis, realce transmural intenso (puntas de flechas) y dilatación de vasos mesentéricos (flechas) próximos al asa inflamada.
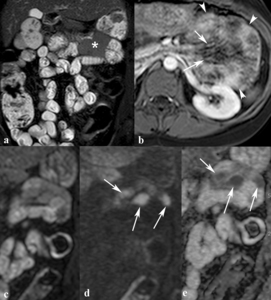
Fig. 15: Colapso de asas intestinales con signos de inflamación. Las imágenes con supresión grasa coronal SSh TSE-T2 (a) y axial TEG-T1 post administración de contraste intravenoso (b) muestran asas de yeyuno colapsadas (asterisco) con realce de su pared (puntas de flechas) y dilatación de vasos mesentéricos adyacentes (flechas) que pueden parecer difusamente inflamadas. En las imágenes de difusión con factores b de 0 s/mm2 (c) y 800 s/mm2 (d) y en el mapa de ADC (e) se ve que las sólo parte de las asas de yeyuno restringen en difusión (flechas). La restricción puede ser fisológica por la mucosa normal en asas colapsadas o por actividad inflamatoria. Es importante correlacionar las imágenes de difusión con las imágenes de otras secuencias para no confundirlo con la restricción normal de la mucosa intestinal.
Mesenterio
Signo del peine
- Dilatación de los vasos mesentéricos adyacentes al asa inflamada (Fig.
16)
- Suele acompañarse de edema e hipertrofia de la grasa mesentérica que atraviesan y que envuelve al asa inflamada
- Puede persistir en fases de inactividad de la enfermedad

Fig. 16: Signo del peine. La imagen coronal SSh TSE-T2 con supresión grasa selectiva (a) y la imagen coronal balanceada SSFP (b) demuestran un aumento de la vascularización (flechas) en el borde mesentérico de asas de yeyuno engrosadas (puntas de flechas), edema y pequeñas adenopatías mesentéricas. (c) En la imagen coronal TEG-T1 con supresión grasa y contraste intravenoso se ve el realce de los vasos dilatados (flechas) adyacentes al yeyuno con actividad inflamatoria y de las pequeñas adenopatías mesentéricas (puntas de flechas).
Proliferación fibroadiposa del mesenterio
- Provoca separación de las asas (Fig.
17)
- Es un signo diagnóstico de enfermedad de Crohn
- No siempre indica actividad inflamatoria,
puede detectarse en fases de inactividad
- Las secuencias de difusión pueden ayudar a diferenciar la proliferación fibroadiposa mesentérica por actividad inflamatoria de la detectada en fases de inactividad
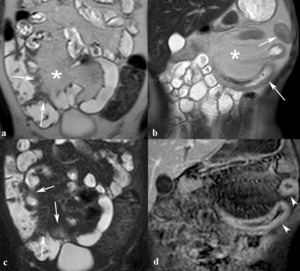
Fig. 17: Proliferación fibroadiposa del mesenterio con actividad inflamatoria. (a, b) Las imágenes coronales SSh TSE-T2 muestran dos ejemplos de proliferación fibroadiposa del mesenterio (asterisco) englobando y separando asas de íleon, colon ascendente y yeyuno con pared engrosada (flechas). En las imágenes coronales con supresión grasa SSh TSE-T2 (c) y TEG-T1 obtenida con contraste intravenoso (d) se ve la hiperseñal por edema en la proliferación fibradiposa del mesenterio y en la pared de las asas con actividad inflamatoria (flechas), úlceras longitudinales, el realce en capas de las asas de yeyuno (puntas de flechas) y la dilatación de vasos mesentéricos adyacentes.
Edema mesentérico adyacente a las asas con actividad inflamatoria
- Hiperintenso en secuencias potenciadas en T2 con supresión selectiva de la grasa selectiva,
restringe en difusión y aumenta de señal en el estudio dinámico con contraste intravenoso (Figs.
17 y 18)
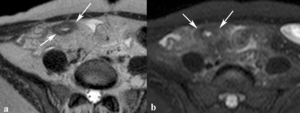
Fig. 18: Edema mesentérico. Imágenes axiales SSh TSE-T2 (a) y SSh TSE-T2 con supresión grasa (b). Engrosamiento e hiperseñal de la pared del íleon (flechas) e hiperseñal en la grasa mesentérica adyacente por edema asociado.
Adenopatías mesentéricas
- Las que se asocian con actividad inflamatoria son hiperintensas en secuencias potenciadas en T2 con supresión grasa selectiva por edema,
presentan realce homogéneo e intenso con contraste intravenoso y restringen en difusión (Fig.
19)
- Pueden persistir en fases inactivas y ser indistinguibles de las adenopatías inflamatorias
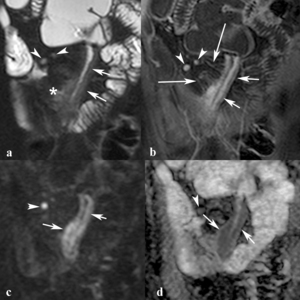
Fig. 19: Adenopatías mesentéricas con actividad inflamatoria en un paciente con enfermedad de Crohn intervenido. La imagen coronal SSh TSE-T2 con supresión grasa (a) demuestra pequeñas adenopatías mesentéricas hiperintensas (puntas de flechas), engrosamiento hiperintenso del neoíleon estenótico (flechas cortas) e hiperseñal en el mesenterio adyacente (asterisco). En la imagen coronal TEG-T1 con supresión grasa y contraste intravenoso (b) se ve el realce homogéneo e intenso de las adenopatías (puntas de flechas), el realce en capas del neoíleon (flechas cortas) y dilatación de vasos mesentéricos adyacentes (flechas largas). Las imágenes de difusión con factor b de 800 s/mm2 (c) y el mapa de ADC (d) demuestran que tanto las adenopatías (punta de flecha) como el neoíleon (flechas cortas) restringen, lo que indica actividad inflamatoria.
Fase penetrante
Las úlceras transmurales pueden progresar y provocar trayectos fistulosos ciegos,
fístulas,
flemones,
abscesos o adherencias inflamatorias.
La enfermedad en fase penetrante es frecuente (35-40%) y su diagnóstico muy importante
- Los trayectos fistulosos ciegos,
las fístulas y los abscesos son potenciales reservorios infecciosos
- Pueden desarrollar sepsis
Trayectos fistulosos ciegos
Pequeños trayectos lineales ciegos en el borde mesentérico
- Secundarios a la afectación transmural de úlceras profundas
- Precursores de la enfermedad fistulizante
- Irregularidades o espiculaciones adyacentes a la superficie serosa del intestino muy hiperintensas en las secuencias obtenidas con contraste intravenoso (Fig.
20).
Pueden asociarse con un pequeño absceso y restringen en difusión
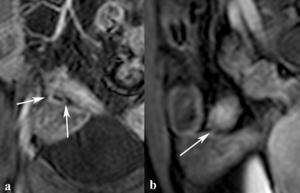
Fig. 20: Trayectos fistulosos ciegos. En las imágenes coronal (a) y sagital (b) TEG-T1 con supresión grasa y contraste intravenoso se ve engrosamiento y realce en capas del íleon terminal, úlceras longitudinales y especulaciones finas entre dos asas de íleon terminal (flechas) que corresponden con trayectos fistulosos ciegos.
Fístulas
Es importante diferenciar entre fístulas activas y crónicas o inactivas porque puede modificar el manejo clínico.
Activas
- Hiperintensas en secuencias potenciadas en T2 cuando están rellenas de líquido (Fig.
21)
- Captación intensa con contraste intravenoso
- Restringen en difusión

Fig. 21: Fístulas activas. Imágenes axiales con supresión grasa SSh TSE-T2 (a) y TEG-T1 tras la administración intravenosa de contraste (b). Fístula enterocutánea (flechas) desde el íleon hasta el ombligo, de señal hiperintensa en secuencias potenciadas en T2 y con realce intenso tras la administración de contraste intravenoso, asociada con edema mesentérico y engrosamiento e hiperseñal de asas de íleon.
Crónicas e inactivas
- Hipointensas en secuencias potenciadas en T2 (Fig.
22)
- Mínimo realce o no realce con contraste intravenoso
- No restringen en difusión
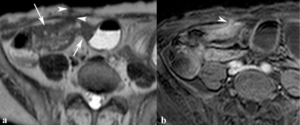
Fig. 22: Fístulas crónicas. (a) La imagen axial SSh TSE-T2 muestra engrosamiento hipointenso de la pared del neoíleon con estenosis de la luz (flechas) y una fístula enterocutánea muy hipointensa (puntas de flechas) entre el neoíleon y la pared abdominal anterior. En la imagen axial TEG-T1 con supresión grasa y contraste intravenoso se ve un mínimo realce de la pared del neoíleon y de un trayecto ciego que se dirige desde la pared anterior del neoíleon hacia la pared abdominal y que corresponde con una fístula enterocutánea crónica (punta de flecha).
La localización más frecuente de las fístulas es la región perianal
- Para el análisis adecuado debe completarse el estudio con una RM de la región perianal
Las fístulas enteroentéricas
- Suelen ser asintomáticas
- Comunican varias asas intestinales (Fig.
23)
- Pueden tener un aspecto estrellado por reacción desmoplásica y fibrosis en el mesenterio adyacente (Fig.
24)
- Son quirúrgicas si se asocian con malabsorción
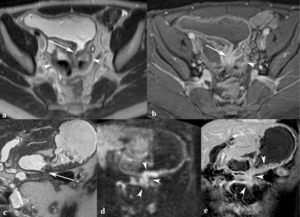
Fig. 23: Fístulas enteroentéricas. Imágenes axiales SSh TSE-T2 (a) y TEG-T1 con supresión grasa y contraste intravenoso (b). Trayecto fistuloso (flechas) entre asas de íleon terminal dilatadas con engrosamiento de su pared (puntas de flechas). La cirugía y el estudio histológico demostró inflamación transmural aguda y crónica y un trayecto fistuloso íleoileal. Las imágenes coronales SSh TSE-T2 (c), de difusión con factor b de 800 s/mm2 (d) y TEG-T1 con supresión grasa y contraste intravenoso (e) muestran otro ejemplo de fístula enteroentérica (flecha) entre un asa de yeyuno engrosada y estenótica y la pared inferior gástrica. El trayecto fistuloso, el asa de yeyuno y la pared gástrica con actividad inflamatoria son muy hiperintensas en las imágenes de difusión con factor b alto y con contraste intravenoso (puntas de flechas).

Fig. 24: Fístulas enteroentéricas de aspecto estrellado. Imágenes coronal SSh TSE-T2 (a) y axiales con supresión grasa SSh TSE-T2 (b) y TEG-T1 tras la administración de contraste intravenoso (c). Fístulas complejas entre múltiples asas de íleon (flechas) rodeadas de una área mesentérica flemonosa (asterisco) que provoca estenosis y dilatación proximal de asas intestinales.
Las fístulas internas
- Suelen comunicar con el tracto genitourinario (Fig.
25)
- Son quirúrgicas si se asocian con infecciones
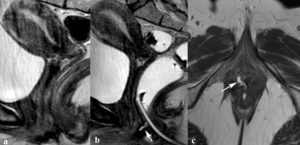
Fig. 25: Fístula recto-vaginal en una paciente diagnosticada de enfermedad de Crohn en íleon y recto-sigma con deposiciones líquidas por vía vaginal. Imágenes sagital TSE-T2 (a) y sagital y axial TSE-T2 con contraste endorectal. En el estudio convencional de la región perianal no existía ninguna anomalía sospechosa. Tras la distensión del recto con contraste se demostró un pequeño trayecto fistuloso transesfinteriano (flechas) desde la parte anterior del esfínter anal hasta la pared posterior de la vagina. El diagnóstico se confirmó en cirugía.
Las fístulas enterocutáneas (Figs.
21 y 22)
- Son las menos frecuentes
- Suelen ser secundarias al drenaje de una colección o por una apendicectomía en un paciente con enfermedad de Crohn ileocólica no diagnosticada
Flemones y abscesos mesentéricos
Son las complicaciones más frecuentes de las fístulas
Las masas inflamatorias o flemones
- Hiperintensas en secuencias potenciadas en T2 (Fig.
26)
- Realce heterogéneo con contraste intravenoso
- Restringen en difusión
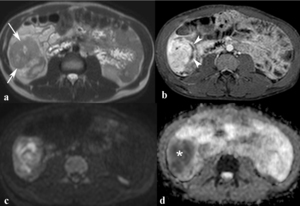
Fig. 26: Flemón. Imágenes axiales SSh TSE-T2 (a), TEG-T1 con supresión grasa y contraste intravenoso (b), de difusión con factor b de 800 s/mm2 (c) y mapa de ADC (d). Masa inflamatoria en hipocondrio derecho que engloba al ciego y al íleon terminal (flechas), hiperintensa en secuencias potenciadas en T2, con áreas de realce heterogéneo e intenso y áreas de realce periférico que corresponden a pequeños abscesos (puntas de flechas). La masa es hiperintensa en difusión con factores b altos (800 s/mm2) y muy hipointensa en el mapa de ADC (asterisco) lo que indica actividad inflamatoria intensa.
Abscesos
- Colecciones hiperintensas en secuencias potenciadas en T2
- Realce periférico con contraste intravenoso (Figs 26 y 27)
- Su diagnóstico contraindica el tratamiento con fármacos biológicos
- Los abscesos pequeños pueden tratarse con antibióticos o drenaje percutáneo
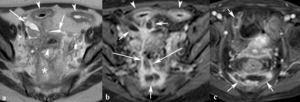
Fig. 27: Abscesos en una paciente con enfermedad de Crohn, dolor pélvico y fiebre. La imagen axial SSh TSE-T2 (a) demuestra asas de íleon con pared engrosada e hiperintensa (puntas de flechas), colecciones muy hiperintensas (flechas) e infiltración heterogénea e hiperintensa de la grasa mesentérica (asterisco). En las imágenes axiales TEG-T1 con supresión grasa y contraste intravenoso (b, c) se ve el realce periférico de las colecciones que corresponden con abscesos (flechas cortas), realce en capas de las asas de íleon con actividad inflamatoria (puntas de flechas) y realce intenso de múltiples fístulas enteroentéricas (flechas largas).
Adherencias inflamatorias
- Secundarias a la inflamación mesentérica
- Pueden no verse directamente pero provocar angulación y obstrucción intestinal
- Cuando se ven se diferencian de las fístulas porque son más finas y realzan en fase más tardía (Fig.
28)
- Las imágenes en modo cine ayudan al diagnóstico
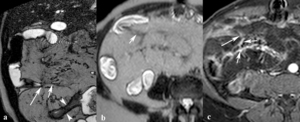
Fig. 28: Adherencias inflamatorias en un paciente con enfermedad de Crohn de larga evolución y hemicolectomía subtotal. Imágenes coronal SSFP-T2 (a), axial SSh TSE-T2 (b) y TEG-T1 con supresión grasa y contraste intravenoso (c). Estenosis del neoíleon (puntas de flechas) y angulación de un asa ileal (flechas largas) por adherencias inflamatorias hipointensas en secuencias potenciadas en T2 y con realce tras la administración intravenosa de contraste (flechas cortas).
Fase fibroestenosante
La característica fundamental de esta fase es fibrosis que puede producir secundariamente obstrucción intestinal.
Diferenciar entre estenosis fibróticas e inflamatorias es muy importante porque las fibróticas pueden requerir tratamiento quirúrgico y las inflamatorias pueden beneficiarse de tratamiento médico.
Estenosis fibróticas
Segmento intestinal fijo y estenótico con o sin dilatación preestenótica
Pared de grosor variable,
hipointensa en secuencias potenciadas en T2 (Fig.
29)
- Realce de la mucosa y de la serosa con hiposeñal de la submucosa por fibrosis e hipertrofia grasa (signo del halo) (Fig.
12)
- No restringen o presentan una restricción mínima en difusión
- Las secuencias cine RM son útiles para demostrar la ausencia de distensibilidad y peristalsis (Fig.
30)
- Si el diámetro de la luz del asa estenótica es menor del 60% de la luz del asa proximal,
la estenosis es funcionalmente significativa
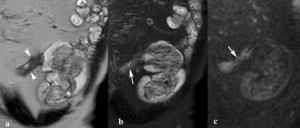
Fig. 29: Estenosis fibróticas en un paciente con enfermedad de Crohn de larga evolución y hemicolectomía subtotal. Imágenes coronales SSh TSE-T2 (a), SSh TSE-T2 con supresión grasa (b) y de difusión con factor b de 800 s/mm2 (c). Segmento de neoíleon fijo y estenótico en la anastomosis íleocólica con engrosamiento hipointensos de su pared en secuencias potenciadas en T2 (puntas de flechas) y con tenue hiperseñal (flechas) en secuencias potenciadas en T2 con supresión grasa y en las imágenes de difusión con factores b altos por mínima actividad inflamatoria asociada.
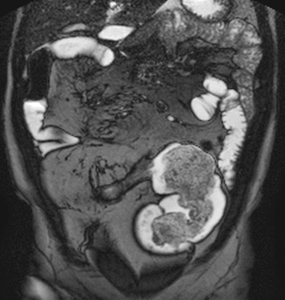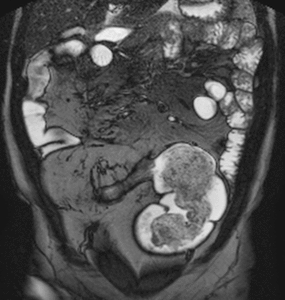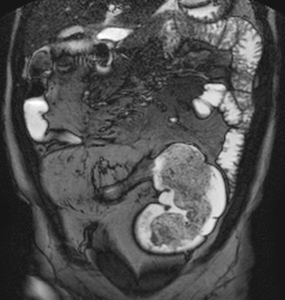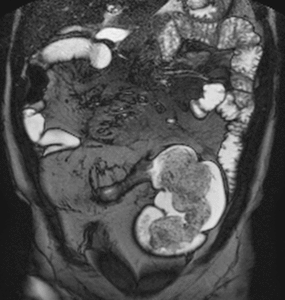
Fig. 30: Estenosis fibróticas en un paciente con enfermedad de Crohn de larga evolución y hemicolectomía subtotal. Vídeo SSFP cine-RM. En el estudio cine demuestra la ausencia de distensibilidad y de peristaltismo del neoíleon estenótico. Se ve además una angulación por adherencias inflamatorias del neoíleon proximal a la estenosis.
Seudosaculaciones
Seudodilatación del borde antimesentérico del asa intestinal (signo del omega)
- Fibrosis y retracción del margen mesentérico
- Más fáciles de identificar en los planos coronales (Fig.
31)
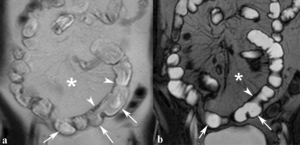
Fig. 31: Seudosaculaciones (signo del omega). Imágenes coronales SSh TSE-T2 (a) y SSFP (b). Engrosamiento asimétrico por fibrosis y retracción del borde mesentérico del íleon (puntas de flechas) con seudosaculaciones en el margen antimesenterico no fibrótico formando el signo del omega y proliferación fibroadiposa del mesenterio (asteriscos) que desplaza las asas del íleon.
Fase reparativa o regenerativa
Esta fase se caracteriza por atrofia mucosa y pólipos de regeneración.
Atrofia mucosa
Ausencia de válvulas conniventes
Pólipos de regeneración o granulomas
Áreas focales de mucosa normal entre áreas de atrofia mucosa
- Pequeños defectos de repleción sin signos de edema
- No restringen en difusión
- La ausencia de realce con contraste intravenoso los diferencia de los seudopólipos por edema de la mucosa que se asocian con úlceras profundas
Puede existir estenosis de la luz intestinal sin signos de inflamación ni obstrucción
COMPLICACIONES
Los pacientes con enfermedad de Crohn tienen más riesgo de desarrollar un adenocarcinoma en los segmentos de intestino afectados y en los segmentos no funcionantes.
Los carcinomas pueden ser difíciles de diferenciar de las estenosis fibróticas
- Los carcinomas tienden a asociarse con estenosis de mayor longitud
Los linfomas son menos frecuentes
- Engrosamiento y nodularidad de la pared que puede afectar múltiples segmentos
EL INFORME DE LA ENTERO-RM
Una clasificación precisa de la enfermedad de Crohn en el informe de la entero-RM permite a los clínicos un manejo correcto de los pacientes,
ya que el tratamiento médico o quirúrgico depende del comportamiento de la enfermedad.
El informe de la entero-RM debe describir la localización y la fase de la enfermedad,
de acuerdo con la clasificación de Montreal propuesta por la Organización Mundial de Gastroentorología.
Además es importante describir los hallazgos que sugieran complicaciones.
Localización
- L1,
íleon terminal
- L2,
colon
- L3,
ileocólica
- L4,
tracto digestivo alto
- L1+L4,
íleon terminal y tracto digestivo alto
- L2+L4,
colon y tracto digestivo alto
- L3+L4,
ileocólica y tracto digestivo alto
Fase de la enfermedad
- B1,
actividad inflamatoria; B1p,
con enfermedad perianal asociada
- B2,
enfermedad en fase fibroestenosante; B2p,
con enfermedad perianal asociada
- B3,
enfermedad en fase penetrante; B3p,
con enfermedad perianal asociada