INTRODUCCIÓN:
La ausencia o inadecuada motilidad ocular (oftalmoplejia y oftalmoparesia) suele resultar en una desalineación ocular causando el síntoma visual de diplopia binocular.
La diplopia monoocular no tiene origen neurológico y no está producida por desalineación ocular.
Suele estar producida por patología ocular.
No nos vamos a referir a ella en este trabajo.
A continuación vamos a ver cómo los radiólogos podemos ayudar a los clínicos con los pacientes que presentan diplopia binocular.
TÉCNICAS DE IMAGEN:
RM: es la prueba de elección en los pacientes con diplopia binocular.
Permite valorar el troncoencéfalo,
las cisternas por donde van los pares craneales oculomotores,
las estructuras óseas que atraviesa el VI par,
el seno cavernoso y la órbita.
TC: Se utilizará en los pacientes con contraindicaciones para la RM
No siempre se logran visualizar las causas de diplopia mediante las pruebas radiológicas ya que existen causas microvasculares,
idiopáticas o paresias postraúmaticas que no tienen representación en las técnicas de imagen.
RECOMENDACIONES TÉCNICAS EN PACIENTES CON DIPLOPIA:
- En la TC de los pacientes con diplopia (si no nos orientan hacia una localización concreta en el volante de petición) hay que incluir la órbita para descartar causas orbitarias.
- Secuencias recomendas en RM en el estudio de la diplopia:
- T1 coronal de órbitas para descartar causas orbitarias (opcional,
según hallazgos y clínica).
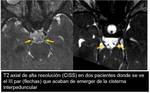
- T2* alta resolución (3d-CISS,
SSFP) centrado en la hipófisis.
Permite ver bien los segmentos cisternales de los pares craneales oculomotores y valorar los contactos neurovasculares.
- TOF para descartar aneurismas que puedan estar comprimiendo algún par craneal y para distinguir el IV par de estructuras vasculares.
- difusión para descartar infartos.
- Poner contraste iv si hay parálisis combinada de pares craneales.
En el resto de los casos es opcional pero recomendable ya que puede existir patología como los schwanomas,
las infiltraciones linfomatosas o las neuritis que no se vean o que pasen desapercibidos sin la introducción de contraste.
NEUROIMAGEN:
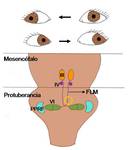
Núcleos:
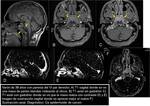
Los núcleos de los pares oculomotores no se diferencian del resto del parénquima en RM pero tenemos unas referencias anatómicas para localizarlos:
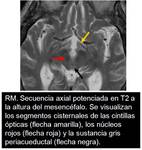
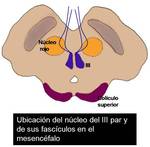
-el III y IV par se localizan por delante de la sustancia gris periacueductal ( Fig. 2 ).
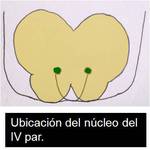
El IV ( Fig. 3 ) es caudal al III ( Fig. 4 ) y está a la altura del tubérculo cuadrigémino inferior (colículo inferior).
-el VI par se localiza por delante del colículo facial del cuarto ventrículo rodeado por las fibras de la rodilla interna del facial ( Fig. 5 ).
Pares craneales oculomotores:
III Par o motor ocular común: se origina en la cisterna interpeduncular ( Fig. 6 ),
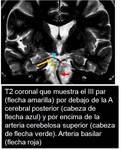
transcurre por la cisterna prepontina donde se localiza entre las arterias cerebral posterior (ACP) y cerebelosa superior (ACS) ( Fig. 7 ),
se introduce por la esquina posterosuperior del seno cavernoso donde es el nervio más superior ( Fig. 8 ).
Posteriormente penetra en la órbita por la fisura orbitaria superior (hendidura esfenoidal) donde se divide en una rama superior y una inferior que entran dentro del anillo de Zinn.
La rama superior inerva los músculos recto superior y elevador del párpado superior.
La rama inferior inerva el recto interno,
el recto inferior y el oblícuo menor.
Las fibras provenientes del núcleo accesorio de Edinger-Westphal transcurren en la porción más periférica del nervio y dan inervación parasimpática al músculo ciliar y al constrictor de la pupila.
IV Par o patético o troclear: Tiene un trayecto muy particular ya que es el único que emerge dorsalmente del troncoencéfalo.
Sus fibras rodean el acueducto de Silvio para alcanzar el velo medular superior y cruzarse en su espesor con el nervio homólogo del lado opuesto.
Emerge luego por debajo del colículo inferior,
por encima de la válvula de Vieussens,
y avanza hacia adelante rodeando el pedúnculo cerebeloso superior y la cara lateral del mesencéfalo,
en íntima relación con la arteria cerebral posterior.
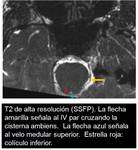
Cruza la cisterna pontina ( Fig. 9 ) y penetra la duramadre en el borde de la tienda del cerebelo,
cerca de la apófisis clinoides posterior para situarse en la pared lateral del seno cavernoso ( Fig. 8 ).
Entra en la órbita por fuera del anillo de Zinn y sólo inerva al M.
oblicuo superior.
La mayoría de los autores admiten que en muchas ocasiones el IV par no se visualiza en las RM convencionales por su pequeño tamaño,
aunque en ocasiones se puede ver su porción cisternal.
Además,
es difícil diferenciarlo de los vasos que lo rodean.
VI par o motor ocular externo o abducens: emerge de la unión pontobulbar,
se dirige hacia delante y arriba por la cisterna prepontina en localización posterior al clivus donde va envuelto en una vaina fibrosa llamada canal de Dorello ( Fig. 10 ).
llega hasta el vértice del peñasco,
cambia su dirección hacia delante en el ángulo que forman los senos petrosos superior e inferior,
atraviesa el seno cavernoso y se introduce en la órbita por la fisura orbitaria superior (o hendidura esfenoidal) y entra dentro del anillo de Zinn.
Inerva al músculo recto externo del ojo.
"¿DÓNDE MIRAR?": ALTERACIONES TRONCOENCEFÁLICAS:
A este nivel,
los tumores ( Fig. 11 ),
infartos o hemorragias extensas y las encefalitis pueden dar lugar a un cuadro de parálisis múltiple.
Podemos clasificar las lesiones,
por su localización,
en nucleares,
internucleares y supranucleares:
Lesiones nucleares: Lesión del tallo encefálico que involucre a los núcleos oculomotores.
Las lesiones nucleares aisladas del III y IV par son muy raras ( Fig. 11 ).
En las del IV par hay que tener en cuenta que la inervación es cruzada y la lesión es del lado opuesto.
Las lesiones nucleares del VI producen parálisis del recto externo ipsilateral y de la mirada conjugada hacia el lado de la lesión:
- Congénitas:
- el síndrome de Möbius: trastorno de la mirada conjugada horizontal y diplejia facial,
la abducción y la aducción pueden estar limitadas y el niño puede presentarse desde el nacimiento con endotropia o con los ojos rectos en posición primaria.
En RM se puede ver hipoplasia pontina en la región de los núcleos del VI y VII par,
o de la médula,
depresión del IV ventrículo,
ausencia del pedúnculo cerebeloso medio,
ausencia del colículo medial en la protuberancia,
ausencia de la prominencia del hipogloso que sugiere ausencia del núcleo del hipogloso,
calcificación en la protuberancia en la zona del núcleo del VI par e hipoplasia cerebelosa.
- el síndrome de Duane: maldesarrollo nuclear con ausencia de las neuronas que inervan el recto externo,
pero conservación del fascículo longitudinal medial.
Como consecuencia,
el lado afectado carece de abducción ocular pero conserva la aducción.
Además asocia retracción del globo ocular y estrechamiento de la hendidura palpebral cuando intentan la aducción.
En ocasiones en RM se visualiza una ausencia del VI par (pero también puede estar presente).
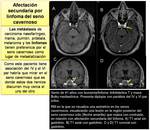
- Cavernomas ( Fig. 12 ),
MAVs.
- Adquiridas:
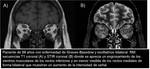
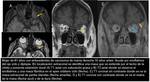
- Infartos: Sd de Wallemberg ( Fig. 13 ): es causado por oclusión de la arteria cerebelosa posteroinferior,
se caracteriza por parálisis velopalatina,
faríngea y laríngea; disociación siringomiélica de la sensibilidad de la hemicara; hemiataxia; y ocasionalmente parálisis nuclear del VI y VII pares del lado de la lesión.
Del lado contralateral hay déficit de la sensibilidad termoalgésica en miembros y tronco.
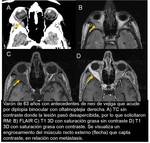
- Tumores: gliomas,
metástasis,
hemangioblastomas...
- anomalías vasculares: cavernomas ( Fig. 12 ).
- Enfermedades desmielinizantes: Esclerosis múltiple,
ADEM.
- abscesos
Lesiones internucleares: lesiones en el tallo encefálico que afecten a las vías de asociación (fascículo longitudinal medial = FLM y comisura posterior).
Recuerdo anatómico: De una de las dos porciones del núcleo del VI par se origina el FLM,
interneuronas que cruzan la línea media y ascienden para hacer sinapsis en el subnúcleo del recto interno del III par contralateral,
permiten la mirada conjugada en el plano horizontal.
La otra porción del núcleo del VI par da lugar a las fibras del VI par propiamente dichas
Lesiones internucleares:
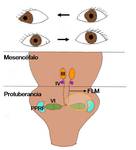
- Oftalmoplejia internuclear ( Fig. 14 ): Se produce por lesión unilateral del fascículo longitudinal medial (FLM) por encima de su decusación pontina (círculo amarillo en el dibujo: Fig. 15 ).
Consiste en la parálisis de la aducción del ojo ipsilateral con nistagmo del ojo abducente (contralateral).
- Sd del uno y medio: Sería una lesión nuclear e internuclear.
Se trata de lesiones pontinas suficientemente extensas para incluir al núcleo del VI par/FRPP y al FLM decusado del lado opuesto (círculo amarillo en el dibujo: Fig. 16 ).
El resultado es una parálisis completa de los movimientos horizontales del ojo ipsilateral a la lesión (el “uno”) y una parálisis de la aducción del ojo contralateral (el “medio”),
con lo que el único movimiento horizontal posible es la abducción del ojo contralateral.
- Webino: wall eyed bilateral internuclear ophthalmoplegia.
Se trata de una lesión de ambos FLM que condiciona una limitación para la aducción y nistagmo de abducción en ambos ojos,
asociado a una exotropía (estrabismo divergente).
En adultos jóvenes la principal causa de oftalmoplejia internuclear y WEBINO es la esclerosis múltiple.
En pacientes de mayor edad la causa suele ser isquémica o hemorrágica.
- Parálisis doble de los elevadores: Aparece un déficit para la elevación de un globo ocular por parálisis de ambos elevadores: recto superior y oblicuo inferior.
Este trastorno puede deberse a una lesión unilateral del riFLM,
o relacionarse con cambios mecánicos locales en la órbita.
Lesiones supranucleares: se producen por encima del nivel de los núcleos de los pares craneales oculomotores: mesencéfalo,
corteza o cápsula interna.
- Skew deviation: La desviación oblicua (skew deviation) o signo de Hertwig-Magendie es una pérdida del paralelismo vertical de los globos oculares de causa no paralítica que causa diplopia a menudo,
lo que es una excepción importante a la regla de que las lesiones supranucleares no cursan con visión doble.
Se observa en lesiones de fosa craneal posterior,
especialmente las que afectan a las conexiones vestibulocerebelosas,
aunque carece de valor de localización.
"¿DÓNDE MIRAR?" ALTERACIONES DE LOS PARES CRANEALES EN SU TRAYECTO:
III par:
Debido a sus relaciones anatómicas es especialmente susceptible a los aneurismas de la unión entre la arteria comunicante posterior y la carótida interna,
a las hernias uncales y a todos los procesos patológicos que afecten al seno cavernoso,
en cuyo caso es frecuente la asociación a otras parálisis o déficits neurológicos.
Clínicamente cursa con debilidad de los músculos inervados (constrictor pupilar,
recto superior,
inferior,
interno y oblicuo menor) y ptosis (elevador del párpado ipsilateral),
produciendo diplopia vertical u oblicua binocular.
Las causas más frecuentes de parálisis del III nervio en los adultos son:
• Microvascular (diabetes,
hipertensión): la más frecuente.
• Traumatismo.
• Aneurisma de la arteria comunicante posterior o de su origen ( Fig. 17 ).
• Tumor.
• Inflamación
• Idiopática: 1/3.
En el niño las etiologías más frecuentes de parálisis del III par son:
• Factores congénitos: traumatismo del parto,
hipoxia neonatal.
• Tumor.
• Traumatismo.
• Migraña.
IV par:
La parálisis del IV par produce clínica de diplopía vertical que aumenta al mirar hacia abajo y al lado opuesto de la lesión.
Los pacientes presentan,
característicamente,
desviación de la cabeza hacia el lado opuesto a la lesión,
ya que la inclinación hacia el mismo lado aumenta la diplopía (test de la inclinación cefálica de Bielschowsky).
La etiología más frecuente de la parálisis del IV par es la idiopática.
Entre las secundarias,
las más habituales son:
• la traumática: la causa más frecuente,
sobre todo traumatismos frontales.
• Microvascular (diabetes,
mononeuritis múltiple): la segunda en frecuencia.
• tumoral
• vascular: infarto del troncoencéfalo,
aneurisma que lo comprima o contacto neurovascular.
Los contactos neurovasculares que generalmente producen clínica son aquellos que se dan en o cerca de la zona de emergencia radicular (ZER) ( Fig. 18 ) donde las fibras nerviosas están cubiertas por mielina central más que por mielina periférica.
La ZER para el IV par se considera que corresponde con los 1´2 mm más proximales de dicho nervio.
Puede haber contactos neurovasculares,
incluso en la ZER,
que sean asintomáticos.
Los vasos que suelen estar implicados en los contactos neurovasculares son las arterias cerebelosa superior,
cerebral posterior o sus ramas o ramas de la vena cerebelosa precentral.
• idiopática: 50%
En niños generalmentes es congénito o traumático.
En los pacientes con parálisis aislada del IV par hay que prestar especial atención a la parte más anterior del tentorio ya que el IV par discurre paralelo al borde libre del mismo.
VI par:
La parálisis del VI par es la más frecuente y cursan con endotropía y limitación de la abducción en el ojo afecto.
Las causas más frecuentes son:
• Microvascular.
• Traumatismo.
• Hipertensión intracraneal: El nervio se afecta por las modificaciones de la presión intracraneal de cualquier origen (por tumor o por hipertensión intracraneal benigna),
que pueden dar lugar a compresiones del nervio en el canal de Dorello o a estiramientos del mismo a lo largo del vértice del peñasco.
De ahí que en las parálisis del VI par,
la exploración del fondo de ojo en busca de papiledema sea fundamental.
• Tumor (Fig. 19,
Fig. 20 )
• Inflamación.
• Aneurismas
Las afecciones más frecuentes del VI par se producen en su porción subaracnoidea porque su trayecto en esa zona es largo
"¿DÓNDE MIRAR?" CAUSAS ORBITARIAS:
No debemos olvidarnos de revisar la órbita ante todo paciente con diplopia.
Dentro de las causas orbitarias tenemos:
Miopatías:
Se clasifican en:
- miopatías inflamatorias:
- miositis/celulitis: Habrá diplopia (oftalmoplejia dolorosa) cuando la infección sea postseptal,
acompañándose de exoftalmos,
quemosis y disminución de la agudeza visual.
- pseudotumor orbitario: cursa con oftalmoplejia dolorosa,
exoftalmos (generalmente unilateral) y quemosis conjuntival.
Patrones clinicorradiológicos del pseudotumor orbitario:
- Miositis: la más frecuente.
Unilateral en el 70%.
Sobre todo se afectan los rectos inferiores y laterales.
Es característico la afectación de la inserción tendinosa del músculo y de la propia úvea-esclera.
- dacriadenitis crónica
- escleritis unilateral retrobulbar con perineuritis anterior
- masa difusa tumefactiva infiltrante intraconal y/o extraconal
- infiltración apical y del seno cavernoso (Tolosa-Hunt)
- formas infiltrativas difusas o invasivas.
- miopatías restrictivas:
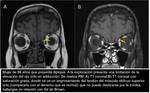
- orbitopatía tiroidea o de Graves ( Fig. 21 ): Se producen autoanticuerpos antitiroideos que también atacan a un componente no bien identificado de la grasa orbitaria y los músculos extraoculares.
El músculo extraocular más afectado es el recto inferior,
seguido por el recto medio,
recto superior y por último el recto lateral.
Suele ser bilateral y suele producir exoftalmos.
Respeta la inserción tendinosa de los músculos extraoculares,
dato importante a destacar ya que nos ayuda a diferenciarla de la forma miosítica del pseudotumor orbitario (en la que se afecta la inserción tendinosa).
- Sd de brown ( Fig. 22 ): también conocido como Sd de la polea de reflexión del M.
oblícuo superior.
Clínica: estrabismo con limitación de la elevación del ojo afecto en adducción.
Tiene dos formas:
- Adquirida: por afectación del complejo tendón-polea del M oblicuo superior por procesos inflamatorios de vecindad (sinusitis…)
- Congénita: por una alteración anatómica en el complejo tróclea-tendón oblícuo superior.
- Sds restrictivos postquirúrgicos
- postraumático: se producen paresias musculares.
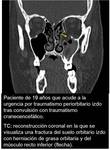
Fracturas de la pared orbitaria ( Fig. 23 ):
La limitación de los movimientos oculares en las fracturas orbitarias puede tener varios mecanismos causantes:
• Herniación del músculo (especialmente recto inferior y con menor frecuencia oblicuo inferior).
Es poco frecuente.
Es indicación de cirugía urgente.
• Incarceración en la fractura de partes blandas orbitarias.
Es más frecuente.
Tira del músculo hacia el lugar de la fractura.
• Paresias musculares
• Edema y hemorragia orbitaria.
Tumores:
Pueden ser:
- primarios: de origen óseo,
derivados de los tejidos blandos orbitarios (rabdomiosarcomas,
hemangiomas),
de los nervios (neurofibromas),
o del nervio óptico (meningiomas,
gliomas).
- metastásicos: Pueden afectar a cualquier elemento de la órbita.
Patrones:
- masas de partes blandas localizadas o infiltrantes (uni o bilaterales)
- afectación difusa de la musculatura extrínseca del ojo ( Fig. 24 )
- masa en el apex orbitario con extensión al seno cavernoso
- metástasis de ca.
mama ( Fig. 25 ): El cancer de mama es el tumor primario que más frecuentemente da metástasis orbitarias.
La afección es bilateral en el 20% de los casos (mucho más frecuente que de otros orígenes).
Los hallazgos en imagen son: Masas intramusculares,
destrucción ósea y lesion intraconal difusa.
Síntomas: diplopia,
exoftalmos y pérdida de visión.
En pacientes con ca de mama escirro infiltrativo pueden tener enoftalmos,
ptosis y restricción de los movimientos oculares.
Una mujer con afección bilateral orbitaria y enoftalmos es virtualmente patognomónico de ca de mama metastásico,
con un proceso escirro fibrótico justificando la retracción ocular.
QUÉ Y DÓNDE MIRAR EN FUNCIÓN DEL PATRÓN DE DIPLOPIA QUE DESCRIBE EL CLÍNICO:
Los pares craneales oculomotores discurren próximos en varios lugares y es en estas localizaciones donde debemos buscar ante cualquier asociación de parálisis de los pares III,
IV y VI ( Fig. 26 ).
Por lo general,
los pares craneales soportan bien la compresión progresiva,
aunque el VI es el más desprotegido y sensible.
De ahí que la afectación del VI par sea más frecuente en las parálisis combinadas,
seguida del III y IV.
A continuación se expone una guía que relaciona la clínica y los pares craneales afectados con una localización concreta afectada:
-
Alteraciones de la motilidad ocular sin diplopia: Mirar localiazaciones supranucleares (hemisferios cerebrales,
cápsula interna…)
-
Oftalmoplejia internuclear ( Fig. 15 ): FLM en el mesencéfalo o la protuberancia
- Sd del uno y medio ( Fig. 16 ): formación reticular parapontina y núcleo del VI par.
- III par bilateral con exoftalmos y posible asociación con IV,
V,
VI y cefalea: región supraselar (ej: apoplejía hipofisaria)
- III nervio craneal con hemiplejia contralateral: Sd de Weber,
mirar mesencéfalo.
- III y dificultad de elevación del ojo contralateral o ptosis bilateral: mesencéfalo
- III y midriasis ipsilateral o paresia del III sin midriasis (puede evolucionar con los días a un III completo y midriasis): descartar compresión (si la clínica es aguda pensar en aneurisma).
- III que al recuperarse presenta síntomas de regeneración aberrante y que no fue causado por traumatismo: descartar compresión: aneurisma o tumor.
- III,
IV,
V1,
V2 y VI (Tolosa Hunt): seno cavernoso.
- III,
IV y VI con adormecimiento ipsilateral V1 / neuropatía óptica ipsilat: mirar en el seno cavernoso / apex orbitario
- IV sin otras asociaciones: mirar en la región más anterior del tentorio y en la salida del IV par del mesencéfalo.
Como sólo inerva al M.
oblicuo superior,
mirar también la órbita para descartar Sd de Brown.
- IV y Horner contralateral: mesencéfalo
- VI y Horner: Seno cavernoso/arteria cerebelosa anteroinferior.
- VI par bilateral y papiledema o cefalea: descartar hipertensión intracraneal.
- VI y VII ipsilateral y hemiplejia contralateral: Sd de Millard-Gubler,
mirar la parte anterior y caudal de la protuberancia.
- Afectación del fascículo del VI par y del núcleo del VII ipsilateral,
Sd de Horner y sordera ipsilaterales: Sd de Foville,
mirar en la protuberancia dorsal y caudal.
- VI,
VII y pérdida auditiva: ángulo pontocerebeloso.
- Parálisis del VI par,
dolor facial ipsilateral (por neuralgia del V par),
otitis y/o mastoiditis: Sd de Gradenigo,
mirar el ápex del peñasco.
Se produce por propagación de las infecciones otomastoideas.
- VI,
ojo seco ipsilateral e insensibilidad en V2: mirar la fosa pterigopalatina.
- La afectación conjunta de los pares V,
VI,
VII y VIII (anestesia corneal,
déficit de abducción ocular,
parálisis facial,
y vértigo) obliga a descartar patología del ángulo cerebelopontino.