INTRODUCCIÓN
La Gastroenteritis eosinofílica (GE) es una rara entidad con una prevalencia aproximada de 1 caso cada 100.000.
Fue descrita por primera vez por Kaijser en el año 1937.
Muchos de los casos publicados provienen de pacientes diagnosticados en nuestro país.
En la práctica totalidad de los pacientes esta enfermedad presenta un curso benigno siendo autolimitada en un tercio de los casos.
Se caracteriza por una eosinofilia tisular que puede infiltrar las diferentes capas del tubo digestivo de forma parcheada o continua.
Cualquier zona del intestino puede estar potencialmente afectada,
pero habitualmente se localiza en el estomago y el intestino delgado proximal.
Su etiopatogenia no ha sido aclarada.
Se han propuesto mecanismos de tipo alérgico e inmunológico para intentar justificar su desarrollo (la considerada más posible es una reacción de hipersensibilidad inmediata ó tipo 1 frente a alérgenos alimentarios). Un dato que apoya estas hipótesis es que gran parte de los pacientes tiene antecedentes atópicos.
Se han descrito casos en todos los rangos de edad aunque es más común en la tercera y cuarta décadas con una ligera predilección por el sexo masculino.
Un hallazgo muy importante es la importante eosinofilia periférica que acompaña al menos a un 80% de los casos.
Aunque no se considera un criterio diagnóstico puede ser de gran utilidad en la identificación de esta entidad.
También se observa una elevación de IGE.
La clínica y las manifestaciones radiológicas de la GE varía según la zona afecta da y la capa de pared intestinal infiltrada.
En 1970,
Klein et al clasificaron este desorden en tres grandes grupos según la afectación predominante de la capa mucosa,
de la capa muscular o de la capa submucosa.
Mucosa: La más frecuente,
se ha descrito en casi el 60% de los pacientes.
Muscular: Se identifica en el 30% de los casos.
Serosa: Es la zona que se observa 12%.
HALLAZGOS CLÍNICOS
La GE suele presentarse habitualmente de forma subaguda progresiva o con remisiones y exacerbaciones.
Más infrecuente es su presentación aguda.
En ese caso lo más frecuente es un cuadro obstructivo,
aunque también puede simular otros cuadros de abdomen agudo.
La forma de presentación del esta enfermedad está muy condicionada por la zona del intestino donde se desarrolla la enfermedad y por la capa de pared preferentemente afectada (mucosa,
muscular o serosa).
El dolor abdominal es el síntoma más común de presentación.
Sin embargo se han descrito múltiples síntomas tanto locales (vómitos,
diarrea,
obstrucción) como generales (anemia,
pérdida de peso,
pubertad tardía,
amenorrea).
Según la zona de la pared preferentemente infiltrada la sintomatología más frecuente es:
Afectación mucosa: Vómitos,
diarrea,
sangrado digestivo,
malabsorción,
dolor abdominal
Afectación muscular: síntomas obstructivos.
Serosa: Ascitis,
derrame pleural,
eosinofilia periférica elevada.
DIAGNÓSTICO
El diagnóstico de la GE se fundamenta en la presencia de síntomas gastrointestinales agudos o subagudos,
la demostración de una infiltración eosinofílica de una o más áreas del tracto gastrointestinal mediante biopsia (>20 eosinófilos/campo),
y la ausencia de otra causa identificable de eosinofilia.
Por tanto,
antes de confirmar el diagnóstico deben descartarse otras enfermedades,
entre ellas el síndrome hiperesosinófilo,
las parasitosis,
el linfoma, el síndrome de Churg-Strauss y la toma de algunos fármacos como el enalapril o la ciclosporina.
La eosinofilia periférica que acompaña a más del 80%.
Es útil para el diagnóstico y la monitorización de tratamiento al valorar posibles recaídas.
La apariencia endoscópica de esta enfermedad es inespecífica con mucosa eritematosa,
friable y nodular.
En ocasiones se observan ulceras.
En las biopsias se objetiva un infiltrado celular casi exclusivamente de eosinófilos.
La afectación es habitualmente parcheada lo que obliga a la toma de múltiples biopsias.
Además cuando la enfermedad afecta solo a las capas profundas (submucosa y muscular) la endoscopia suele ser normal y las biopsias pueden no ser diagnósticas.
TRATAMIENTO
Los esteroides son el tratamiento de elección observándose una respuesta rápida.
La duración del tratamiento no está estandarizada.
Las recidivas tras su retirada son frecuentes.
Otras terapias inmunomoduladoras también pueden ser útiles. También se ha postulado una modificación en la dieta como un posible tratamiento.
MANIFESTACIONES RADIOLÓGICAS
Las manifestaciones radiológicas dependen obviamente del segmento de intestino afecto y como se ha comentado de la zona de la pared que se encuentra infiltrada.
Mucosa: Pliegues engrosados,
pólipos y úlceras.
Muscular: Áreas de distensibilidad reducida,
estenosis,
engrosamientos focales que pueden llegar a condicionar una obstrucción.
Serosa: Derrame pleural,
ascitis,
engrosamiento omental.
Presencia de adenopatías mesentéricas.
Otro tipo de manifestaciones radiológicas son muy infrecuentes.
Hallazgos en los estudios baritados
En esta exploración el hallazgo más frecuente es un engrosamiento de pliegues.
Lo más habitual es un engrosamiento irregular y nodular pero sin desestructuración.
También se ha descrito casos con engrosamiento regular.
Hallazgos con TAC
Lo más frecuente es observar un engrosamiento mural.
Suele ser estratificado,
lo que se conoce como signo del halo.
Es inespecífico pudiéndose observar en la enfermedad de Crohn,
la infección,
la enteritis rádica,
la hemorragia, el angioedema y en el estomago en el Menetrier.
Sin embargo, este patrón descarta una etiología tumoral.
El engrosamiento homogéneo también se ha descrito.
Cuando existe afectación mucosa los plieges pueden observarse engrosados.
La ascitis es un hallazgo frecuente.
Suele ser en pequeña cuantía,
aunque en casos floridos suele alcanzar un mayor volumen.
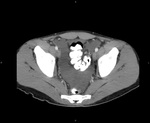
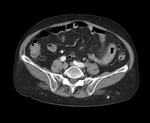
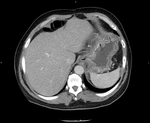
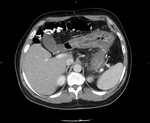
Nuestos casos
Tras revisar nuestra base de datos hemos encontrado tres casos,
dos de enteritis eosinófila y uno de gastritis eosinófila en los que se han realizado estudios de imagen que hayamos podido recuperar.
Los tres pacientes presentaban una importante eosinofilia periférica.
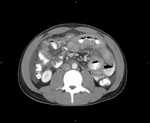
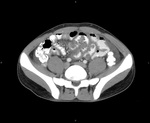
En los tres el engrosamiento presentaba el signo del halo con una mucosa hiperdensa y el resto de la pared hipodensa.
Uno de los casos presenta una localización atípica estando afectado un segmento concreto del intestino medio.
Caso 1 (Fig.
1,
Fig.
2,
Fig.
3,
Fig.
4,
Fig.
5)
Caso 2 (Fig.
6,
Fig.
7,
Fig.
8,
Fig.9)
Caso 3 (Fig.
10,
Fig.
11)
Además existen en nuestros archivos otros dos casos en los que las imagenes disponibles son de baja calidad.
Son TAC de los años 90 con placas muy deterioradas.
Un caso se presento como una obstrucción aguda que en la anatomia patológica se observó un infiltrado eosinófilo masivo.
No presentaba eosinofilia.
En el otro se identifica un engrosamiento inespecífico del yeyuno proximal que fue valorado con endoscopia con biopsia.
Este paciente si presentaba eosinofilia.
En ambos casos el engrosamiento era homogeneo no estratificado.
Esta diferencia en las caracteristicas del engrosamiento entre los casos recientes y los dos de los que no disponemos de imágenes óptimas podría estar causado por la evolución tecnologica del TAC en los últimos años. Esta hipotesis ya ha sido sugerida por otros autores.
Actualmente los estudios de TAC se realizan con una velocidad de inyección del contraste superior y una optimización mejor de las diferentes fases.
Además la resolución temporal y espacial ha mejorado de forma significativa.
Todo esto puede influir definitivamente en la forma de presentación del engrosamiento.