INTRODUCCIÓN
La transformación hemorrágica del infarto cerebral ocurre por la extravasación de sangre al tejido infartado a través del endotelio dañado,
esta sangre llega a los vasos dañados por la recanalización del vaso ocluido o por colaterales.
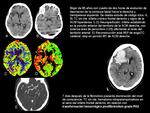
Puede ocurrir desde 6 horas hasta días después del accidente isquémico (Fig. 2).
Puede ser de origen arterial o venoso,
lo que determina un posterior estudio diagnóstico diferente en cada caso por parte de los neurólogos.
Así como un infarto de origen arterial requiere un estudio cardiológico y de troncos supraaórticos,
un infarto venoso obliga a descartar otras patologías como por ejemplo,
alteraciones sanguíneas o posibles neoplasias.
A) Infarto hemorrágico de ORIGEN ARTERIAL:
Tiene predilección por los ganglios basales y la corteza cerebral.
Se pueden clasificar:
- Espontáneo (65%)
- embólico: hasta en el 90% de los infartos cerebrales de origen cardioembólico se produce transformación hemorrágica.
- trombótico
- Postfibrinolisis (Fig. 2)
♦ Sospechar infarto hemorrágico de origen arterial en caso de:
- Distribución en territorio vascular arterial
- Fibrinolisis previa
B) Infarto hemorrágico de ORIGEN VENOSO:
Se asocia principalmente a trombosis venosa central y con menor frecuencua a oclusión venosa cortical.
Afecta a la sustancia blanca más que a la corteza.
Las causas más frecuentes son: traumatismo,
tumor,
infección,
estados de hipercoagulación (embarazo,
etc),
deshidratación.
♦ Sospechar origen venoso en caso de:
- Hemorragia de distribución atípica
- Focos hemorrágicos múltiples
- Signos de oclusión de senos durales (coágulo hiperdenso en TC),
vena hiperintensa en secuencia T1,
defecto de repleción venoso tras contraste,
etc.)
GRADOS
La transformación hemorrágica puede clasificarse mediante la TC craneal en cuatro grados:
1) Petequial no confluente (TH1): petequias hemorrágicas en el interior del infarto sin efecto de masa.
(Fig. 3)
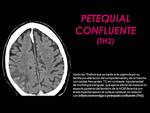
2) Petequial confluente (TH2): petequias hemorrágicas con cierto efecto de masa.
(Fig. 4)
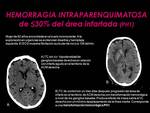
3) Hematoma intraparenquimatoso que ocupa ≤30% del área infartada (PH1) y ejerce efecto de masa.
(Fig. 5)
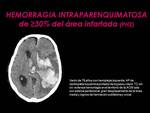
4) Hematoma intraparenquimatoso que ocupa ≥30% del área infartada (PH2) y desplaza la linea media.
(Fig. 6)
Los dos primeros grados (TH) no cambian la actitud terapéutica,
si bien los dos siguientes (PH) suponen la necesidad de una vigilancia estrecha del paciente por parte de los clínicos e incluso un cambio de tratamiento dada la transformación hemorrágica.
POSIBLES ERRORES
Hay hallazgos en la imagen que pueden confundirse con:
- Hemorragia hipertensiva (Fig. 7): sobre todo cuando se retrasa el TC >24h,
porque va apareciendo el edema vasogénico y puede confundirse con un infarto subyacente.
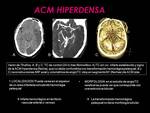
- Arteria cerebral media hiperdensa (Fig. 8): puede simular una transformación hemorrágica petequial.
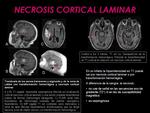
- Necrosis cortical laminar (Fig. 9): en el infarto lesiones hiperintensas en las secuencias T1 pueden deberse a transformación hemorrágica o a necrosis cortical laminar.
Esta última no cae de señal en las secuencias eco de gradiente o de susceptibilidad magnética.
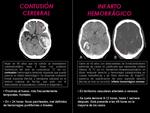
- Contusión cerebral: (Fig. 10): es un hematoma que se produce tras un traumatismo y se localiza próximo a una superficie ósea debido al golpe del tejido cerebral contra ésta.
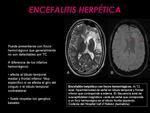
- Encefalitis herpética: (Fig. 11): aunque es poco frecuente,
puede tener focos hemorrágicos que generalmente son indetectables con el TC.
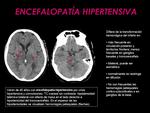
- Encefalopatía hipertensiva o PRES: (Fig. 12): afecta principalmente a la circulación posterior.
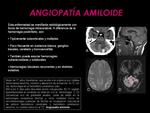
- Angiopatía amiloide: (Fig. 13): son hemorragias de pequeño tamaño,
que a diferencia del infarto hemorrágico suelen ser múltiples y de predominio subcortical.