Revisamos las patologías abdominales agudas más frecuentemente encontradas en pacientes oncológicos que acudieron a nuestro servicio de urgencias y requirieron prueba de imagen y las clasificamos en dos categorías.
El primer grupo incluye las patologías secundarias a la evolución natural de la enfermedad y el segundo engloba las complicaciones derivadas del propio tratamiento.
Dentro de la primera categoría se incluyen: la obstrucción intestinal,
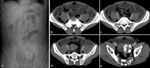
la obstrucción de la vía urinaria,
la obstrucción de la vía biliar,
la trombosis venosa,
la ascitis,
la perforación y el sangrado,
que a su vez puede ser digestivo o a cavidad abdominal.
Las complicaciones derivadas del propio tratamiento,
además de la patología infecciosa debida a la inmunosupresión,
incluyen los efectos secundarios derivados de la quimioterapia y la radioterapia.
Si hacemos referencia a las urgencias quirúrgicas en el paciente oncológico por orden de frecuencia tenemos la obstrucción intestinal,
la hemorragia intraperitoneal y la perforación intestinal.
1.
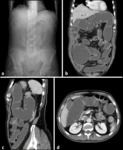
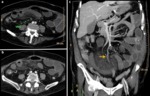
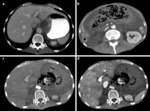
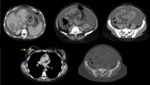
OBSTRUCCIÓN INTESTINAL
Las neoplasias malignas primarias que más comúnmente causan obstrucción intestinal son el cáncer del colon,
del estómago y del ovario y el segmento del tracto GI que más se ocluye en pacientes oncológicos es el intestino delgado (59% de los casos).
En segundo lugar por frecuencia está el colorrectal (29%),
la concurrencia de ambos segmentos ocurre en el 5% de los casos y la obstrucción a nivel gastroduodenal sólo se da en el 7% de los pacientes.
Dentro de las causas malignas de obstrucción intestinal tenemos lostumores primarios GI,
las metástasis intestinales,
la compresión tumoral extrínseca y carcinomatosis peritoneal.
Sin embargo,
la causa de obstrucción intestinal en los pacientes oncológicos es de causa benigna en un 33% de los casos y se debe a enteritis por radiación,
adherencias o hernias.
En este grupo de pacientes también es relativamente frecuente la obstrucción funcional sin causa mecánica o pseudobstrucción intestinal debido a la administración de analgésicos opioides,
alteraciones electrolíticas,
radioterapia,
malnutrición y reposo prolongado.
En función del órgano diana dividimos esta categoría en:
- Gastroduodenal: la obstrucción es secundaria a un cáncer primario o se produce tras extensión directa desde el riñón,
páncreas o colon.
Puede manifestarse por disfagia cuando el tumor se encuentra próximo al cardias o por una estenosis gastroduodenal cuando la topografía es antral,
presentándose en estos casos con intolerancia digestiva alta.
- Intestino delgado: el 20% de los casos de obstrucción de ID son de causa tumoral.
La mayor parte de las obstrucciones de origen tumoral se debe a implantes metastásicos peritoneales que se han diseminado desde un tumor primario intraabdominal,
como en el caso de los cánceres de ovario,
páncreas,
estómago o colon.
Con menos frecuencia,
los implantes peritoneales responsables de la obstrucción provienen por vía hematógena de cánceres situados a distancia como en el caso del cáncer de mama,
pulmón y melanoma.
Los tumores primarios del ID y las metástasis aisladas en la pared intestinal pueden ocasionar obstrucción pero esto es excesivamente raro.
También pueden manifestarse en forma de obstrucción de ID el cáncer de colon primario,
sobre todo si es de localización derecha,
y los tumores intraabdominales de gran tamaño,
ya que pueden ocasionar una obstrucción por compresión extrínseca de la luz.
Fig. 1
La oclusión intestinal se caracteriza por la presencia de un síndrome digestivo alto (náuseas y vómitos),
un síndrome digestivo bajo (detención del tránsito intestinal para heces y gases) que se acompañan de distensión abdominal y timpanismo,
estando presentes los dolores tipo cólico y los ruidos hidroaéreos aumentados en timbre y frecuencia cuando estamos frente a una oclusión mecánica.
- Colon: el cáncer de colon primario es la causa más frecuente de obstrucción colónica y representa 68% de los casos,
siendo la forma de presentación en el 15-16% de los pacientes.
Fig. 2
Es poco frecuente que un cáncer de colon derecho se complique con una oclusión,
ésta es más frecuente en el resto del colon.
Las causas malignas extracolónicas suponen el 12% y las causas benignas el 10%.
- Recto: El cáncer de recto crece de forma circunferencial siendo poco frecuente la obstrucción completa y cuando ello ocurre se trata de neoplasias avanzadas.
2.
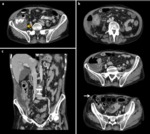
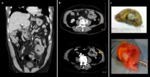
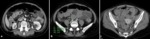
OBSTRUCCIÓN VÍA URINARIA
La obstrucción ureteral maligna es un signo de mal pronóstico en los pacientes con cáncer y puede ser debida a compresión extrínseca tumoral,
a compresión por adenopatías retroperitoneales o a invasión tumoral,
tanto por extensión directa como por diseminación metastásica por vía hematógena.
Lo más habitual es la extensión directa a partir de tumores pélvicos como en el caso de los carcinomas de cérvix,
próstata,
vejiga,
útero y sarcomas.
Fig. 3
Otra causa posible de compresión de la vía urinaria es la fibrosis que se origina tras cirugía o radioterapia agresivas en el retroperitoneo.
El 70% de las obstrucciones ureterales por causa neoplásica ocurren por infiltración o compresión de los meatos ureterales (neoplasia vesical,
prostática o de cérvix).
Así como la obstrucción brusca de la vía urinaria por una litiasis produce una clínica característica de dolor cólico,
en estos pacientes el proceso se produce lentamente,
con lo que a menudo no aparece clínica.
Descubrimos en una exploración ecográfica o en un TAC la presencia de uno o ambos riñones con la vía excretora muy dilatada y grados variables de atrofia cortical.
A menudo,
el primer signo que presenta el paciente es un deterioro marcado de su función renal.
Fig. 4
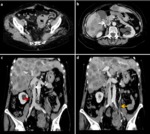
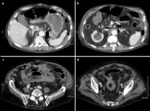
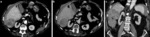
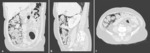
3. OBSTRUCCIÓN DE LA VÍA BILIAR
La obstrucción biliar maligna suele deberse a un colangiocarcinoma primario o a un carcinoma de páncreas.
Fig. 5
Sin embargo también puede ser secundaria a la extensión metastásica a los ganglios linfáticos portales como ocurre en pacientes con linfoma,
melanoma,
mama,
colon,
estómago,
pulmón y ovario.
4.
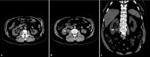
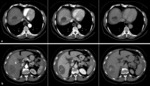
TROMBOSIS VENOSA
El estado de hipercoagulabilidad que típicamente se asocia a la enfermedad oncológica hacen que la patología tromboembólica sea una complicación frecuente en estos pacientes.
Cuando esta condición se da en los vasos mesentéricos puede comprometer la irrigación de las asas intestinales y por tanto ser la causa de una isquemia intestinal aguda.
La trombosis venosa mesentérica superior (TVMS) sólo supone el 5-15% de todos los casos de isquemia mesentérica pero una elevada proporción de estos pacientes son pacientes oncológicos.
Suele manifestarse clínicamente con dolor abdominal difuso desproporcionado a los hallazgos de la exploración física.
Los síntomas más frecuentes son náuseas,
vómitos y diarrea y las alteraciones analíticas que pueden orientar al diagnóstico son la leucocitosis con neutrofilia,
la hemoconcentración y la acidosis metabólica.
El TC abdominal es la técnica de elección ante la sospecha de TVMS,
proporciona el diagnóstico definitivo en el 82% de los casos y muestra hallazgos patológicos en el 100% siendo el hallazgo fundamental es la presencia de un defecto de repleción hipodenso en la luz de la vena mesentérica que suele acompañarse de importante congestión mesentérica secundaria tanto a la ectasia venosa como al exudado hemorrágico proveniente de la pared intestinal isquémica.
Fig. 6
Otros hallazgos indicativos de isquemia que el radiólogo debe buscar son el engrosamiento mural,
la dilatación proximal de asas de intestino, el aumento o ausencia de realce mucoso tras la administración de contraste intravenoso,
la presencia de líquido libre,
la neumatosis y la existencia de gas en el sistema venoso portomesentérico.
5.
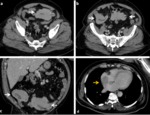
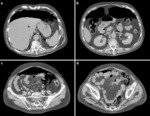
PERFORACIÓN
La perforación es la tercera causa de cirugía de urgencia en pacientes oncológicos y puede producirse en cualquier momento en el curso de la enfermedad; pudiendo ser el signo de presentación de un carcinoma de colon,
ocurrir durante el tratamiento con quimioterapia o radioterapia o ser el resultado de la extensión metastásica tardía de la enfermedad.
Sin embargo,
la mayoría de las perforaciones que se presentan en el paciente oncológico se deben a lesiones benignas (úlcera péptica,
diverticulitis y apendicitis).
Cuando una víscera hueca se perfora puede hacerlo a una cavidad libre provocando una peritonitis,
al inicio química y luego bacteriana,
cuya clínica consiste en dolor agudo,
síndrome de irritación peritoneal con contractura de la pared abdominal y abolición de la matidez hepática,
que traduce la existencia de neumoperitoneo.
También puede ocurrir que la masa se ulcere y se perfore de manera encubierta,
evolucionando a la formación de un absceso.
En función del segmento del tracto GI que se perfora dividimos esta categoría en:
- Gastroduodenal: únicamente en el 1 - 4% de estos cánceres de estómago se perfora.
En el caso de los linfomas gástricos la tasa de complicación con perforación o hemorragia es más alta,
hasta en un tercio de los casos según algunas series,
y puede ocurrir pre-tratamiento de QT/RT o durante el mismo.
- Intestino delgado: las causas malignas son los tumores primarios de intestino delgado como carcinomas,
linfomas,
sarcomas,
carcinoides y los secundarios a metástasis de otros tumores como el de mama,
pulmón,
ovario y melanoma.
- Colon: La perforación del cáncer de colon es relativamente infrecuente,
su incidencia oscila entre un 3% y un 8% de los pacientes según las series.
El lugar de perforación suele ser en el sitio de la patología y se debe a la afectación tumoral de toda la pared del colon con necrosis posterior de una zona.
Otro lugar habitual de perforación es el ciego cuando la válvula ileocecal es competente ya que se produce una importante distensión como consecuencia de una obstrucción distal.
La perforación puede resultar en una peritonitis fecaloidea generalizada o en una perforación localizada con la formación de un absceso.
La primera es más frecuente en las lesiones de colon izquierdo mientras que la segunda se asocia más a lesiones en colon ascendente.
Fig. 7
- Rectosigma: La perforación de este segmento con instalación de una peritonitis es poco frecuente siendo sólo posible,
por razones anatómicas,
en el sigma.
Esto nos puede conducir por tanto a perforaciones a dicho nivel que se acompañan de escasa clínica y que se diagnostican tardíamente.
Fig. 8
6.
HEMORRAGIA DIGESTIVA ALTA Y BAJA
HDA: es la hemorragia proximal al ligamento de Treitz (esófago,
estómago,
duodeno) y se caracteriza clínicamente por hematemesis o melenas.
Sólo el 3% de las HDA son de origen neoplásico.
HDB: es aquella que se origina distal al ligamento de Treitz (yeyuno,
ileon,
colon) y se manifiesta con hematoquecia.
Sólo el 9% de las HDB son de origen neoplásico.
Los tumores intrabdominales casi nunca producen hemorragia espontánea y el sangrado GI suele asociarse a trombocitopenia severa,
coagulopatía o complicaciones derivadas de un procedimiento diagnóstico invasivo.
Las causas más frecuentes de hemorragia en el paciente oncológico son causas benignas,
destacan gastritis,
úlcera péptica,
varices esofágicas,
con una incidencia de 54- 75% de los pacientes con cáncer.
Los linfomas gastrointestinales y los tumores metastásicos son las lesiones que más frecuentemente inician una hemorragia masiva gastrointestinal sin embargo esta complicación no es frecuente.
Fig. 9
En función del segmento del tracto GI en el que se produce la hemorragia dividimos esta categoría en:
- Esófago: el cáncer epidermoide de esófago habitualmente no se acompaña de sangrados evidentes importantes,
siendo más frecuente la anemia por sangrado insidioso.
Sin embargo los pacientes oncológicos que se encuentran en tratamiento con QT pueden presentar vómitos profusos que llevan en algunos casos al síndrome de Mallory-Weiss.
- Estómago: La hemorragia de origen GD se debe a sangrado del propio tumor en un porcentaje bajo,
12% a 27%,
siendo la presentación inicial en menos del 10% cánceres gástricos.
En pacientes oncológicos las causas de sangrado digestivo alto suelen ser gastritis,
duodenitis y las úlceras gastroduodenales que comprenden el 44 - 77% de los casos y que muchas veces se deben al tratamiento con QT.
Fig. 10
- Intestino delgado: carcinomas,
sarcomas,
linfomas,
carcinoides y las metástasis intestinales suelen producir un sangrado que se manifiesta por la instalación de una anemia ferropénica,
siendo excepcional el sangrado masivo.
Fig. 11
- Colon: los sangrados debidos a cáncer de colon se manifiestan con anemia,
siendo poco frecuentes los sangrados copiosos a menos que los pacientes tengan importantes trastornos de la coagulación.
- Recto y sigma distal: la rectorragia es el síntoma más frecuente siendo raramente copiosas por lo que no suelen requerir un tratamiento urgente.
Habitualmente no se realiza prueba de imagen.
7.
HEMOPERITONEO ESPONTÁNEO
La ruptura espontánea del hígado es una complicación aguda relativamente frecuente en pacientes con tumores hepáticos malignos y benignos,
con una incidencia descrita en nuestro país de aproximadamente el 3% en pacientes con hepatocarcinoma.
Fig. 12
Sin embargo la ruptura de metastasis hepáticas es un complicación rara siendo más frecuente en los casos de metástasis de cáncer de pulmón,
carcinoma renal y melanoma.
Fig. 13
Los tumores metastásicos se rompen menos debido a la tendencia que presentan a ser más fibróticos,
menos vasculares e invasivos y a penetrar menos en la cápsula que el CHC.
Los mecanismos de ruptura son la necrosis tumoral,
el incremento de la presión venosa portal secundaria a compresión o a invasión vascular directa y la compresión directa del tumor contra la superficie de la cápsula,
todo ello favorecido por la presencia de hipertensión portal y coagulopatía propias de órganos cirróticos.
Clínicamente estos pacientes presentan hipotensión severa,
dolor abdominal,
anemización importante y alteración de los enzimas hepáticos.
La presencia de fiebre y leucocitosis asociadas no es infrecuente y se debe a la necrosis tumoral.
Estos hallazgos en un paciente con historia conocida de enfermedad oncológica deben hacernos sospechar la posibilidad hemoperitoneo debido a ruptura tumoral.
La TC confirmará el diagnóstico.
8.
ASCITIS
La ascitis maligna es definida como el acúmulo patológico de líquido libre de baja atenuación (0-30 UH) en el interior de la cavidad abdominal en un paciente con cáncer abdominal conocido o desconocido.
Es un hallazgo observado en el 15 - 50% de pacientes con cáncer,
siendo una manifestación de enfermedad maligna avanzada asociada con morbilidad significativa.
Fig. 14
Los carcinomas de ovario,
mama,
endometrio,
colon,
estómago,
páncreas y pulmón tienen una alta incidencia de ascitis.
Fig. 15
Las manifestaciones clínicas incluyen aumento del perímetro abdominal,
aumento de peso,
síntomas de reflujo gastroesofágico,
síntomas secundarios a compresión gástrica (distensión,
náusea,
saciedad precoz) así como disnea y ortopnea debidas al desplazamiento del diafragma hacia arriba y a la disminución de la capacidad ventilatoria.
9.
COMPLICACIONES SECUNDARIAS AL TRATAMIENTO CON QT
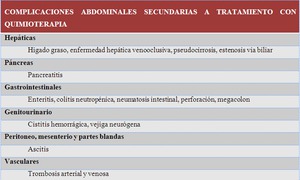
Fig. 16
9.1.
Enteritis
La enteritis inducida por QT se manifiesta clínicamente con dolor abdominal, distensión y diarrea y es una de las complicaciones abdominales más frecuentes asociadas a los agentes citotóxicos clásicos debido a la alta tasa de duplicación de las células de la mucosa gastrointestinal.
La enteritis puede ser difusa o afectar preferentemente al íleon distal.
El aspecto típico en TC incluye un engrosamiento mural uniforme acompañado de edema submucoso e hiperemia de la mucosa y de la serosa que configura el típico aspecto en diana.
Otras entidades como la isquemia o la enteritis rádica tienen un aspecto similar.
Fig. 17
9.2.
Enterocolitis necrotizante
La enterocolitis neutropénica es una patología que se da principalmente en pacientes oncológicos sometidos a QT en altas dosis.
Esta entidad se conoce también como colitis neutropénica,
enterocolitis necrotizante,
síndrome ileocecal,
colitis granulocitopénica o tiflitis neutropénica.
La incidencia oscila entre: 0.8% y 26% según el tipo de neoplasia siendo mayor en pacientes que reciben quimioterapia para leucemias agudas y menor en pacientes con tumores sólidos.
Clínicamente se manifiesta por importante dolor y distensión abdominal difusos,
aunque en muchos casos localizados en el cuadrante inferior derecho,
íleo paralítico con náuseas y vómitos,
diarrea acuosa o sanguinolenta,
fiebre y mal estado general.
Las lesiones pueden ir desde inflamación de la pared del intestino hasta necrosis y perforación rápidamente fatal,
para acabar en un porcentaje alto de casos en una bacteriemia y sepsis.
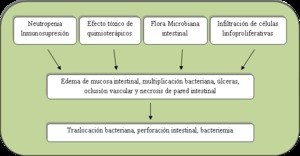
Fig. 18: Fisiopatogenia propuesta para el desarrollo de la NEC.
Fuente: Durán-Pérez EG, Lujano-Nicolás LA, Ornelas-Escobedo E, Abdo-Francis JM. Enterocolitis neutropénica. RevMedHosp Gen Mex 010;73(3):202-208
La TC es la técnica diagnóstica de elección debido al alto riesgo de perforación que conllevan la colonoscopia o el tránsito baritado.
Demuestra distensión de asas intestinales las cuales presentan un marcado engrosamiento mural,
acompañado a veces de una disminución de la atenuación secundaria al edema,
y de afectación de la grasa mesentérica adyacente.
Fig. 19
La detección de hallazgos como neumatosis intestinal,
neumoperitoneo y colecciones líquidas intraperitoneales es importante pues orienta hacia un posible tratamiento quirúrgico.
9.3.
Neumatosis intestinal
La neumatosis intestinal (NI) es un hallazgos radiológico que consiste en la identificación de gas en el espesor de la pared intestinal,
más concretamente en las capas submucosa y subserosa.
Múltiples entidades se asocian a este hallazgo entre las que destacan por su gravedad la enterocolitis necrotizante o la isquemia mesentérica por lo que es importante descartar estas patologías buscando otros hallazgos que sugieran malignidad como el engrosamiento mural,
el incremento o la ausencia de realce mucoso tras la administración de contraste,
la dilatación de asas,
la presencia de gas portal o de líquido libre.
Sin embargo,
la NI también puede ser secundaria al uso de agentes quimioterápicos sin que,
por tanto,
conlleve ningún tipo de sintomatología ni alteraciones en la exploración física o en los parámetros analíticos.
Fig. 20
Es importante conocer que la NI puede ser de etiología benigna y que,
por lo tanto,
en los casos en los que es un hallazgo incidental y no asocia signos de peritonitis o sepsis no hace falta administrar tratamiento alguno.
10.
COMPLICACIONES SECUNDARIAS AL TRATAMIENTO CON RT
En la mayoría de los pacientes en tratamiento con RT se producen cambios visibles en estudio de imagen que no asocian representación clínica y suponen una reacción fisiológica normal a la radiación.
Sin embargo la RT también puede ser la causa directa de patología aguda.
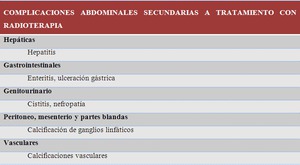
Fig. 21
10.1 Enteritis por radiación
El intestino grueso y delgado son muy sensibles a la radiación ionizante manifestándose sus efectos secundarios agudos con dosis aproximadas de 10 Gy.
Dado que las dosis curativas para muchos tumores abdominales o pélvicos oscilan entre 50 y 75 Gy,
la enteritis es una de las complicaciones más frecuentes en los pacientes oncológicos.
La RT produce cambios tanto en las asas intestinales como en el propio mesenterio siendo las capas mucosa y submucosa del íleon distal,
colon distal y recto los segmentos más frecuentemente afectos.
Las asas intestinales irradiadas muestran un marcado engrosamiento mural de aspecto serpiginoso que puede complicarse con la formación de áreas de estenosis,
adherencias o fístulas.
En el mesenterio los cambios por RT se traducen en un aumento de la atenuación de la grasa,
la cual alcanza las 20 HU,
así como cambio fibróticos en el espacio presacro.
En estos pacientes se observa una proliferación de la grasa inmediatamente adyacente al recto que a su vez se rodea por un anillo de tejido fibroso hiperdenso creando así un efecto halo de localización perirrectal.
Casi todos los pacientes tratados con radioterapia en el abdomen,
la pelvis o el recto mostrarán signos de enteritis aguda,
considerándose agudas las lesiones que ocurren durante las primeras 8 semanas desde el episodio de radiación.
La enteritis por radiación crónica sólo afecta al 5-15% de pacientes tratados con RT y puede manifestarse meses o años después de la finalización del tratamiento o puede comenzar como enteritis aguda y persistir después de la interrupción del tratamiento.
Los signos y los síntomas comprenden dolor abdominal cólico,
diarrea,
tenesmo,
esteatorrea,
pérdida de peso,
náuseas y vómitos.
Con menos frecuencia se presenta como obstrucción intestinal,
fístulas,
hemorragia rectal masiva y perforación. Fig. 22