INTRODUCCIÓN
El retinoblastoma es el tumor intraocular más frecuente en niños (1 cada 17.000 RN).
No se han evidenciado preferencias por alguna raza ni diferencias de sexo.
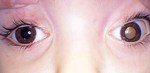
La leucocoria es su forma más frecuente de presentación (Figura 1),
y la edad media de presentación es dos años en los retinoblastomas unilaterales (60%) y 1 año en las formas bilaterales.
Puede presentarse de forma esporádica o ser hereditario (15%),
transmitiéndose de forma autosómica dominante.
Todas los retinoblastomas bilaterales y hasta un 15% de los unilaterales son consecuencia de una mutación (hereditaria o de novo) en el oncogen supresor del tumor Rb localizado en el cromosoma 13q1.
Las formas hereditarias se presentan de forma bilateral en el 85% de los casos y tiene mayor probabilidad de asociarse al tumor neuroectodérmico primitivo que suele encontarse más frecuentemente en la glándula pineal (pinealoblastoma).
En el diagnóstico del retinolastoma,
tanto la correcta exploración clínica como los estudios de imagen son imprescindibles para tomar la decisión del tratamiento definitivo más adecuado (tendencia actual al uso de tratamientos conservadores),
ya que,
debido a la asociación entre la biopsia y el riesgo de siembra tumoral,
no hay posibilidad de una confirmación hisopatológica previa a la enucleación.
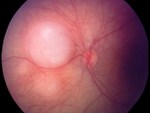
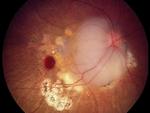
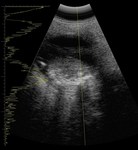
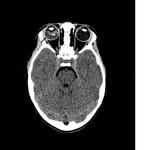
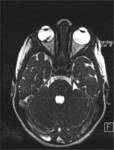
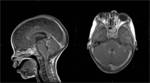
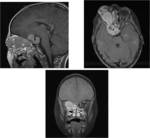
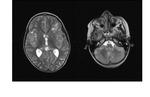
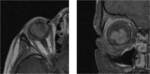
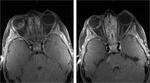
Aunque la mayor parte de los casos de retinoblastoma se diagnostican por un fondo de ojo (bajo anestesia general) y la ecografía (permite la visualización de las calcificaciones intratumorales típicas del retinoblastoma) (Figuras 2,
3 y 4), la realización de una RM con gadolinio es imprescindible en estos pacientes.
La RM ayuda a confirmar el diagnóstico,
determinar la extensión intraocular,
detectar la diseminación retrobulbar o leptomeníngea,
detectar la afectación del nervio óptico,
la presencia de metástasis intracraneales o la asociación con el tumor neuroectodérmico primitivo (retinoblastoma trilateral).
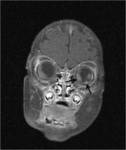
El uso de la TC suele utilizarse hoy en día en caso de dudas diagnóstica,
debido a su alta sensibilidad para la detección de calcificaciones (Figura 5).
El retinoblastoma es un tumor curable.
Si se consigue detectar cuando se encuentra dentro del globo ocular y no hay factores de riesgo metastásicos o de recidiva local,
la supervivencia es muy alta con el tratamiento adecuado (dependerá de su uni o bilateralidad y de su estadío).
En presencia de factores de riesgo,
es necesario aplicar quimioterapia adyuvante ante el peligro de recaída y disminución de la superviviencia.
PROTOCOLO DE RM RECOMENDADO EN EL ESTUDIO DE EXTENSIÓN DEL RETINOBLASTOMA
El estudio debe realizarse bajo sedación por parte del servicio de Anestesia,
con los ojos cerrados y colocando almohadillas fijadas con cinta adhesiva sobre los párpados,
de esta forma se evitarán artefactos causados por burbujas de aire.
Es necesaria la firma previa del consentimiento informado por parte del familiar responsable del niño para la administración de contraste.
No deben constar antecedentes alérgicos previos al contraste ni datos de insuficiencia renal.
El paciente no puede portar marcapasos,
prótesis ni objetos metálicos que contraindiquen la realización de la prueba.
El equipo de RM debe ser de al menos 1´5 T.
Deben usarse antenas de cráneo y,
si hay disponibilidad,
una o dos antenas de superficie (diámetro menor a 5 cm).
El protocolo para estudio de la órbita debe incluir al menos:
- Cortes axiales SE-T2 (cortes menores o igual a 2 mm).
Permite diferenciar el retinoblastoma del vítreo y del desprendimiento de retina.
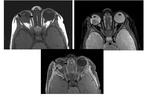
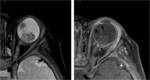
- Cortes axiales en secuencias CISS (Siemens) / FIESTA (GE) / DRIVE (Philips),
opcionales.
Permite detectar pequeños tumores,
comparar el tamaño de ambos ojos y la profundidad de la cámara anterior (Figura 6).
El protocolo para estudio del globo ocular y nervio óptico debe incluir:
- Cortes axiales o sagitales oblicuos SE-T1.
Permite detectar la presencia de sangre y fluidos subrretinianos con alto contenido proteico.
- Cortes axiales o sagital oblicuos SE-T2.
Permite identificar el retinoblastoma hipointenso y detectar desprendimiento de retina.
- Cortes axiales y sagital oblicuo SE-T1 con gadolinio,
con o sin saturación grasa.
Permite detectar el grado de contraste de la lesión,
si existe invasión del nervio óptico,
de la pared ocular o de la cámara anterior.
(Figura 7)
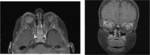
El protocolo para estudio del cráneo debe incluir al menos:
- Cortes axiales SE-T2 (cortes menores o igual a 4 mm).
Permite valorar la anatomía y detectar anomalías estructurales,
que pueden estar asociadas al retinoblastoma.
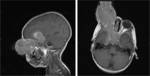
- Cortes axiales o sagitales SE-T1 con gadolinio.
Permite detectar contraste anómalo de la glándula pineal,
metástasis leptomeníngeas e invasión extensa del nervio óptico (Figura 9).
FACTORES DE RIESGO METASTÁSICOS Y DE RECURRENCIA LOCAL
El retinoblastoma puede diseminarse por vía hematógena (a hueso o médula ósea),
extensión directa orbitaria y craneal o diseminación meníngea a través del espacio subaracnoideo,
si existe afectación del nervio óptico.
(Figuras 8,
9,
10 y 11).
Así pues,
los factores de riesgo metastásicos o recurrencia local incluyen la invasión del nervio óptico posterior a la lámina cribosa (se ha visto afectado en un 7-8% de los pacientes enucleados sin tratamiento previo),
afectación del segmento anterior del ojo (poco frecuente,
afectado en un 2% de los casos),
y la invasión de la coroides (presente en un 23-42% de los retinoblastomas enucleados).
ANÁLISIS DE LOS FACTORES DE RIESGO MEDIANTE RM
- La invasión del nervio óptico pre y postlaminar: En los nervio ópticos de tamaño normal, el signo que sugiere afectación del nervio óptico prelaminar es la interrupción de la captación de contraste lineal normal en la papila óptica.
El signo de afectación postlaminar es la captación anormal de contraste de más de 2mm posterior a la lámina cribosa.
- La invasión de la coroides.
Discontinuidad en la hiperintensidad de captación normal o engrosamiento focal de la misma.
- Cámara anterior: Aumento de la captación de contraste por el cuerpo ciliar o por encima de éste.
Clínicamente se confirma mediante la existencia de rubeosis iris (neovascularización del iris).
- Esclera: : Protusión en la misma de tejido captante a través de la coriodes.
(Figuras 12,
13,14,
15 y 16)