Introducción
La fibrosis retroperitoneal es una enfermedad caracterizada por la presencia de tejido retroperitoneal consistente en inflamación crónica y fibrosis,
que frecuentemente atrapa a los uréteres u otros órganos abdominales1.
La primera vez que se habló de esta patología fue en 1905 cuando Albarran,
un urólogo francés,
describió la cirugía de un proceso retroperitoneal que causaba la obstrucción de los uréteres.
Pero no fue hasta 1984 cuando Ormond publicó dos casos,
y la fibrosis retroperitoneal se estableció como una entidad1.
La etiología más frecuente es la idiopática que constituye dos tercios de todos los casos1,
pero también puede ser secundaria a medicamentos,
infecciones (Fig.
1),
radioterapia,
cirugías y en un 8% a tumores2 (Table 1).
Epidemiología
La incidencia de la fibrosis retroperitoneal es de 0,1 por 100.000 personas-año,
y su prevalencia es de 1,4 por 100.000 habitantes3.
Tiene una frecuencia dos o tres veces mayor en hombres que en mujeres.
No existe predilección étnica2.
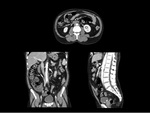
La edad de presentación está entre los 50 y 60 años,
pero no es infrecuente encontrarla en niños (Fig.
2) y ancianos2.
Patogénesis
La patogénesis de la fibrosis retroperitoneal idiopática es desconocida.
Existen dos teorías:
- Reacción inflamatoria local exagerada a las lipoproteínas de baja densidad (LDL) y al ceroide (polímero lipoproteico que es el resultado de la oxidación de LDL dentro de los macrófagos).
Cuando la capa media de la aorta está adelgazada,
el ceroide es presentado por los macrófagos a los linfocitos B o T,
lo que inicia una respuesta inflamatoria que se perpetúa,
provocando inflamación de la pared aórtica1.
- Enfermedad sistémica autoinmune.
Esta teoría se sustenta en que los pacientes con fibrosis retroperitoneal presentan síntomas constitucionales,
aumento de reactantes de fase aguda,
anticuerpos positivos y se asocian a enfermedades autoinmunes con afectación de otros órganos.
Además responden al tratamiento con agentes inmunosupresores1.
Patología
Macroscópicamente es una masa retroperitoneal que rodea la aorta abdominal y vasos iliacos,
pudiendo comprometer los uréteres4.
En ocasiones se localiza en lugares atípicos como periduodenal,
peripancreático,
pélvico,
periureteral o cerca del hilio renal,
donde tiene un aspecto de masa mal definida1.
Microscópicamente el tejido esclerótico está infiltrado por células mononucleares,
pero la proporción de estos dos componentes varía según el estadio de la enfermedad.
En las fases tempranas el tejido es edematoso y altamente vascularizado,
y debido a la inflamación crónica activa hay muchas células mononucleares entre fibroblastos y colágeno.
En las fases tardias se observa esclerosis y calcificaciones4.
La pared aórtica también sufre cambios que incluyen degeneración aterosclerótica de la íntima,
adelgazamiento de la media e inflamación de la adventicia1.
Clínica
Las manifestaciones clínicas tanto de la fibrosis retroperitoneal idiopática o secundaria son inespecíficas y depende del estadio de la enfermedad.
Los síntomas se pueden dividir en localizados,
debido a la masa retroperitoneal y su efecto compresivo,
y sistémicos1.
Dentro de los síntomas localizados,
el más frecuente es un dolor sordo,
constante que no aumenta con el movimiento,
localizado en la parte baja de la espalda,
flanco o abdomen.
Otros síntomas relacionados con la compresión de la masa son edema de miembros inferiores,
trombosis venosa profunda,
varicocele,
hidrocele y estreñimiento.
En situaciones avanzadas con obstrucción ureteral bilateral hay oliguria y uremia1.
Los síntomas sistémicos son fatiga,
fiebre,
nauseas,
anorexia,
pérdida de peso y mialgias1.
Diagnóstico
No existen criterios estandarizados para el diagnóstico de fibrosis retroperitoneal.
El hallazgo radiológico es una masa de partes blandas que rodea la aorta abdominal y los vasos iliacos,
y que puede encerrar estructuras vecinas como los uréteres y la vena cava inferior.
Esto se asocia con un aumento de reactantes de fase aguda en la analítica sanguínea.
Radiografía convencional
La mayoría de las veces no se observan hallazgos significativos,
aunque en estadios avanzados se puede ver una masa central con densidad de tejido blando,
o las complicaciones que asocia esta enfermedad2.
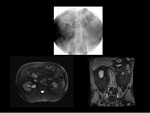
Urografía intravenosa
Se define una triada clásica que consiste en: retraso de la excreción renal de contraste con hidronefrosis (Fig.
3),
desviación medial del tercio medio de ambos uréteres y disminución del calibre ureteral a nivel de los cuerpos vertebrales L4-L52.
Ecografía
Se identifica una masa retroperitoneal hipoecoica o anecoica,
bien delimitada pero de contornos irregulares.
También se observa hidronefrosis secundaria a la obstrucción ureteral2.
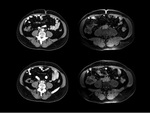
TC
Con el escáner podemos determinar la localización,
extensión y los órganos involucrados en la fibrosis.
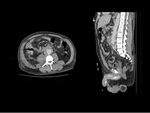
La fibrosis rertroperitoneal se suele observar como una masa paraespinal bien definida y de bordes irregulares,
isodensa con respecto al músculo (Fig.
4).
Comienza alrededor de la aorta y las arterias iliacas,
extendiéndose por el retroperitoneo y envolviendo los uréteres.
La intensidad de realce de la masa tras administración de contraste depende de la actividad del proceso.
Así es estadios agudos hay un realce intenso con un incremento de 20-60 UH tras contraste,
mientras que en la enfermedad crónica se realza poco o nada2.
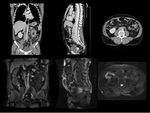
RM
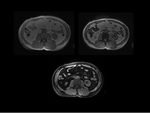
En RM la masa retroperitoneal presenta baja intensidad de señal en secuencias potenciadas en T1 (Fig.
5); mientras que en T2W la señal varía dependiendo del grado de inflamación aguda y del edema asociado,
siendo hiperintenso en estadios iniciales e hipointenso en estadios crónicos.
La intensidad de señal en T2W se utiliza para ver la respuesta del tratamiento,
ya que disminuye el edema y por tanto la señal en las secuencias T2.
El realce tras administración de contraste también depende del grado de edema2 (Fig.
6).
PET
FDG-PET determina el grado de actividad inflamatoria,
por lo que se utiliza para comprobar la utilidad del tratamiento,
así como valorar la existencia de tejido residual persistente2.
Biopsia
No existen unas guías para determinar la necesidad de biopsia que confirme el diagnóstico y excluya malignidad.
No se suele realizar en aquellos pacientes con estudios de imagen típicos de fibrosis retroperitoneal hasta que se les realice una cirugía.
Pero sí se definen unas situaciones en las que la biopsia es necesaria:
- Atípica localización de la masa
- Hallazgos clínicos,
de laboratorio o radiológicos que sugieran malignidad o infección.
- Pacientes que no responden al tratamiento inicial.
La biopsia se puede realizar abierta o punción guiada mediante TC,
aunque la cerrada puede dar un falso negativo dependiendo del lugar de punción1.
Características radiológicas para diferenciar benignidad de malignidad
Se han definido una serie de criterios para intentar diferenciar entre fibrosis retroperitoneal benigna o maligna,
aunque la especificidad de estas características es baja,
por lo que hasta que no se realice la biopsia no hay certeza de la naturaleza del proceso2.
- La fibrosis retroperitoneal maligna suele ser más extensa y voluminosa,
provocando efecto masa y desplazando la aorta y la cava inferior anteriormente y los uréteres lateralmente.
- Respecto a la distribución,
el linfoma tiene más tendencia a situarse por encima del hilio renal mientras que la fibrosis retroperitoneal idiopática se sitúa caudal a éste.
- Por las características morfológicas,
la fibrosis retroperitoneal es una masa de bordes mal definidos e infiltración periférica,
mientras que la neoplasia tiene unos bordes nodulares y lobulados.
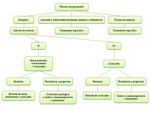
Tratamiento
El objetivo del tratamiento de la fibrosis retroperitoneal es parar la progresión de la reacción inflamatoria,
inhibir o eliminar la obstrucción ureteral o de otras estructuras retroperitoneales,
eliminar las manifestaciones sistémicas y prevenir las recurrencias1 (Table 2).
Los corticoides son la base del tratamiento ya que mejoran los síntomas,
reducen el tamaño de la masa y resuelven la obstrucción.
Pero hay pacientes refractarios a los corticoides,
a los que se les administra inmunosupresores o tamoxifeno1.
Para solucionar la obstrucción ureteral temporalmente se realiza nefrostomía percutánea y se ponen stent en los uréteres.
Si no mejora la función excretora hay que hacer cirugía con ureterolisis con transposición intraperitoneal y se envuelven los uréteres con el omento1.