DIAGNÓSTICO:
Las manifestaciones clínicas son muy inespecíficas.
Los pacientes pueden ser asintomáticos,
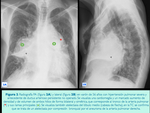
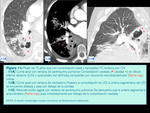
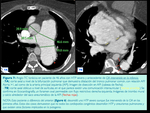
aunque lo más frecuente es que presenten hemoptisis y que al realizarles una radiografía de tórax se objetive un aumento del tamaño del hilio uni o bilateral,
o una masa focal pulmonar que aumenta de tamaño en radiografías posteriores (Fig. 2).
El diagnóstico precoz es crucial,
ya que la mortalidad es del 100% en caso de ruptura del aneurisma.
Se considera la Tomografía Computarizada (TC) con contraste intravenoso la prueba de elección no invasiva para el diagnóstico.
Además la TC aporta información sobre la localización y extensión,
tamaño,
número y morfología del aneurisma (dilataciones saculares o fusiformes).
Esta información anatómica es vital en el planteamiento prequirúrgico de los pacientes.También puede sugerir la etiología del aneurisma,
por ejemplo el engrosamiento de la pared es típico de las vasculitis,
la infección del parénquima adyacente de los aneurismas de Rasmussen….
Además debido a que se trata de una prueba rápida y accesible,
que permite valorar la evolución de los pacientes y diagnosticar de forma precoz las complicaciones de los aneurismas.
ETIOLOGÍA:
Los AAP representan una entidad muy poco frecuente,
identificándose en menos del 1% de los aneurismas torácicos.
La mayoría de los autores refieren que más de la mitad de los casos de AAP se asocian con cardiopatías congénitas (cortocircuitos intra o extracardíacos y tetralogía de Fallot con agenesia de la válvula pulmonar). En cambio,
en nuestra serie,
la causa más frecuente es la hipertensión pulmonar (9 casos) y dentro de ella la asociada a cardiopatía congénitas (4 casos).
Otras causas menos frecuentes incluyen enfermedades del tejido conectivo,
infecciones y traumatismos.
Los AAP idiopáticos son los menos frecuentes,
no asocian ninguna anomalía funcional ni estructural cardiovascular y sólo se pueden diagnosticar por exclusión.
En nuestra serie,
la localización más frecuente ha sido el tronco de la arteria pulmonar con o sin afectación de las ramas principales,
pero en la literatura se refieren como más frecuentes en la arteria pulmonar izquierda que en la derecha.
1.
AAP asociados a hipertensión pulmonar (HTP):
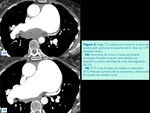
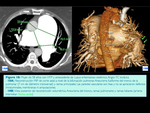
Una complicación infrecuente de la HTP crónica son los aneurismas de las ramas principales de la arteria pulmonar.
La gran mayoría de estos aneurismas ocurren en presencia de otros cofactores de riesgo,
como cardiopatía congénita o vasculitis y son raros los pacientes que únicamente presentan HTP.
El uso generalizado de las técnicas de imagen (resonancia magnética y sobre todo TC) y la mayor supervivencia de los pacientes con HTP explican el aumento en el número de aneurismas pulmonares centrales y periféricos que detectamos.
(Fig. 3 y Fig. 4)
También hay que tener en cuenta que son pacientes portadores de catéteres reservorio,
por lo que cabe la posibilidad de que aparezcan,
simultáneamente,
aneurismas micóticos.
2.
AAP asociados a cardiopatías congénitas:
Ciertos tipos de anomalías cardíacas congénitas se han asociado más frecuentemente a AAP.
El ductus arterioso persistente (DAP) aparece en la literatura como la causa más frecuente.
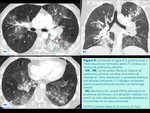
La explicación patogénica clásica considera que cuando hay un DAP con shunt izquierda-derecha,
un chorro de corriente choca contra la pared de la arteria pulmonar frente al ductus.
La corriente puede causar lesiones locales y debilidad de la pared arterial en su punto de impacto,
y por tanto,
secundariamente un aneurisma.
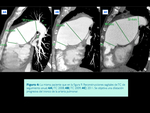
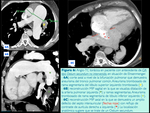
Actualmente se considera que debe de existir un defecto estructural de la pared arterial en los casos de DAP que favorece la dilatación aneurismática (Fig. 5 y Fig. 2 ).
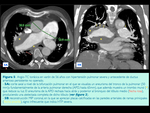
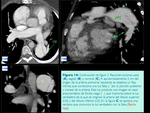
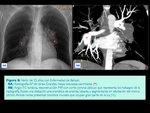
El segundo defecto congénito más asociado es la comunicación interauricular que por la derivación izquierda-derecha produciría un aumento de volumen y de presión en cavidades cardíacas derechas.
Sin embargo,
actualmente se están reconociendo casos de HTP años más tarde de la corrección del shunt por lo que parece existir factores distintos del hiperaflujo pulmonar como causa de HTP y sus complicaciones.
( Fig. 6 y Fig. 7)
Otras asociaciones menos frecuentes son la comunicación interventricular,
la tetralogía de Fallot,
la estenosis de la válvula pulmonar,
válvula pulmonar bicúspide...
3.
AAP asociados a vasculitis:
Se trata de una vasculitis crónica multisistémica (característicamente úlceras orales,
genitales y uveales) de origen desconocido que afecta a arterias y venas de cualquier tamaño.
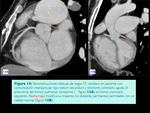
Es la vasculitis más frecuentemente asociada a AAP (65% de los casos de enfermedad de Behçet),
sin embargo,
hay un porcentaje nada desdeñable que se manifiesta con oclusión vascular (35% de los casos).
Los aneurismas en el árbol arterial pulmonar pueden ser únicos o múltiples.
Lo más frecuente es que afecten a arterias centrales,
pero no son raros los casos de afectación de arterias lobares.
En la literatura se describe una afectación típica de la arteria del lóbulo inferior derecho con trombo mural e inflamación perivascular.
Se han descrito casos en los que el aneurisma o el trombo disminuyen de tamaño con el tratamiento inmunosupresor.
No obstante,
estos pacientes tienen muy mal pronóstico ya que el 30% fallece en los 2 primeros años tras el diagnóstico por hemoptisis ocasionada por ruptura del aneurisma.
La embolización puede ser de utilidad para prevenir o tratar esta complicación mortal (Fig. 8 y Fig. 9).
- Síndrome de Hughes-Stovin:
Vascultis que se manifiesta con trombosis venosa profunda y aneurismas pulmonares múltiples con trombo mural.
Actualmente la mayoría de los investigadores consideran esta enfermedad como una variante de la enfermedad del Behçet,
ya que la mayoría de los hallazgos angiográficos e histológicos son similares.
Enfermedades del tejido conectivo que produzcan debilidad de la pared del vaso como el síndrome de Marfan,
el lupus eritematoso sistémico (Fig. 10) o la necrosis quística de la media,
también predisponen a la formación de aneurismas,
si bien los aneurismas en estos pacientes afectan típicamente a la aorta.
4. AAP de etiología infecciosa:
Generalmente son secundarios a una siembra endovascular (embolismos sépticos de origen piógeno o fúngico) y lo más frecuente es que aparezcan en el contexto de una endocarditis.
Los aneurismas micóticos pueden ser únicos o múltiples,
y pueden tener una localización central o periférica.
Las neumonías necrotizantes o la TBC crónica pueden afectar por contigüidad a los vasos parenquimatosos y producir aneurismas.
Clásicamente los aneurismas pulmonares secundarios a tuberculosis pulmonar se conocen como Aneurismas de Rasmussen, que generalmente afectan las arterias periféricas de los lóbulos superiores (Fig. 11).
En la radiografía de tórax se objetiva una cavidad ocupada por un nódulo o una masa de rápido crecimiento y la TC con contraste intravenoso confirma que se trata de un aneurisma.
5.
AAP de etiología traumática:
La malposición del catéter de Swan-Ganz es la causa más frecuente de AAP de origen traumático.
La complicación aparece en pacientes en los que el catéter se avanza demasiado dentro de la rama arterial.
La punta del catéter erosiona la pared del vaso causando debilidad y dilatación.
Sin embargo,
no se produce una lesión completa de la pared vascular,
la adventicia se mantiene intacta con lo cual se trataría de un pseudoaneurisma.
La historia clínica es clave para un adecuado diagnóstico y la embolización mediante coil es el tratamiento de elección.
6.
AAP asociada a membranas congénitas de la arteria pulmonar:
Se han descrito casos extremadamente raros de membranas intravasculares que dan lugar a dilataciones post-estenóticas de la arteria pulmonar que morfológicamente hacen pensar en aneurismas.
Eran casos que únicamente se describían en series de autopsias pero en los últimos años se están publicando con estudios de imagen (Fig. 12).
Para el diagnóstico es imprescindible un cateterismo cardíaco que demuestre que no hay gradiente de presión a ambos lados de la membrana y que no existe HTP.
7.
AAP idiopáticos:
Generalmente son pacientes asintomáticos en los que el aneurisma se descubre de forma casual o incidental al realizarse una radiografía de tórax.
Los estudios posteriores descartan patología pulmonar o cardíaca que justifiquen la dilatación.
COMPLICACIONES:
- COMPRESIÓN DE ESTRUCTURAS VECINAS.
Los aneurismas centrales (tronco y las dos ramas principales) pueden producir síntomas clínicos debidos a la compresión,
por el tronco de la AP,
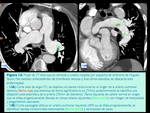
de un bronquio (Fig. 2 y Fig. 5) o de la coronaria izquierda (Fig. 13 y Fig. 15).
- TROMBOSIS.
Los trombos intravasculares son una complicación habitual.
Es importante su reconocimiento porque implican un cambio en el tratamiento del paciente ya que obligan a la anticoagulación (Fig. 6 y Fig. 15).
Desde el punto de vista de imagen,
es crucial diferenciarlos de la hipertensión pulmonar tromboembólica crónica (HTPTEC) ya que este tipo de HTP puede tener un tratamiento quirúrgico,
la tromboendarterectomía,
que no se plantea en la HTP idiopática.
La gammagrafia de ventilación/perfusión que se utiliza rutinariamente en las sospecha de HTPTEC no demuestra defectos de perfusión en los casos de aneurismas con trombos.
En la evolución de los pacientes puede observarse la reducción o desaparición completa del trombo intraaneurismático con el tratamiento anticoagulante.
- DISECCIÓN.
Con menor frecuencia se observa disección de la arteria pulmonar,
una complicación que se había descrito en series de autopsias y que actualmente se puede identificar como consecuencia de la mayor superviviencia de los pacientes y de la mejor técnica de los métodos de imagen.
(Fig. 7 y Fig. 14. Fig. 15)
Estos casos tienen mal pronóstico aunque pueden lograrse supervivencias largas si se consigue controlar farmacológicamente la hipertensión.
- RUPTURA. La ruptura del aneurisma es una complicación fatal que clínicamente suele producir una hemoptisis masiva por hemorragia pulmonar (Fig. 9) y muerte.
TRATAMIENTO:
El pronóstico de los AAPs es variable,
ya que su historia natural es difícil
de determinar,
y no existe un criterio uniforme a la hora de elegir entre un tratamiento quirúrgico precoz o la vigilancia periódica.
El pronóstico del AAP idiopático se considera benigno.
El tratamiento médico es limitado y consiste en la vigilancia periódica,
el control de la hipertensión pulmonar y de los factores predisponentes: así por ejemplo,
algunos AAP asociados a la enfermedad de Behcet y al síndrome de Hughes- Stovin han regresado tras tratamiento inmunosupresor.
La hemoptisis suele indicar inestabilidad del aneurisma por una evolución potencialmente fatal debido al alto riesgo de rotura,
y hace necesaria una intervención quirúrgica.
Generalmente se realiza una embolización,
sobre todo si el aneurisma es periférico; o una resección pulmonar (Aneurismas de Rasmussen).
Según la localización,
el número y la etiología se optará por una técnica quirúrgica u otra.
En los AAPs que afectan al tronco o a sus ramas principales,
habitualmente se realiza una aneurismectomía o una aneurismorrafia.
Estas técnicas quirúrgicas se limitan a casos excepcionales en los que se requiere una cuidadosa selección del paciente.
En nuestra serie sólo se ha intervenido a un paciente con HTP idiopática,
que normalizó sus cifras de presión en la arteria pulmonar tras el tratamiento médico por lo que pudo ser candidato a tratamiento quirúrgico.