INDICACIONES DE LAS TÉCNICAS DE IMAGEN:
Las técnicas de neuroimagen en el cráneo pediátrico incluyen tanto la radiografía simple,
ecografía de partes blandas y transfontanelar,
la tomografía computerizada (TC) y la resonancia magnética (RM).
- Radiología simple de cráneo:
Permite estudiar los bordes y localización de las lesiones líticas craneales como en la histiocitosis de células de Langerhans (HCL),
así como identificar líneas de fractura subyacentes a un hematoma de partes blandas,
defectos craneales amplios y calcificaciones en el interior de las lesiones.
- Ecografía de partes blandas y transfontanelar:
La ultosonografía (US) es una técnica de fácil acceso y rápida realización.
Se suele indicar como primera prueba diagnóstica ante la sospecha de tumoración de partes blandas.
La ecografía con sonda lineal de alta frecuencia distingue entre lesiones superficiales sólidas o quísticas,
y establece la relación de las tumoraciones con la superficie craneal.
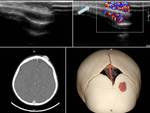
La eco-Doppler nos indica la presencia de vascularización intralesional,
útil en las malformaciones vasculares y tumoraciones malignas vascularizadas.
La ecografía transfontanelar se puede realizar en aquellos pacientes con fontanela abierta,
y nos ayuda a descartar malformaciones congénitas cerebrales o lesiones intracraneales evidentes relacionadas con la tumoración superficial.
- TC simple y con contraste intravenoso:
Es una técnica fundamental en el estudio de lesiones superficiales con sospecha de conexión con el SNC,
ya que nos informa con detalle acerca de la anatomía ósea craneal.
Para ello son precisas las reconstrucciones multiplanares y un grosor de corte reducido (menor de 1 mm) en el caso de conexiones intracraneales pequeñas (senos dérmicos).
En casos de lesiones líticas (HCL) o amplias lesiones destructivas en tumores malignos (rabdomiosarcoma,
metástasis) la TC es necesaria para establecer con precisión la extensión del daño ocasionado por el tumor.
- RM y angio-RM:
Nos proporciona una información detallada de la anatomía del SNC (parénquima y estructuras vasculares),
fundamental para una planificación quirúrgica.
Se suele indicar siempre que exista alta sospecha de comunicación intracraneal para descartar lesiones asociadas y estudiar las estructuras intracraneales,
previo a intervención quirúrgica y en el seguimiento tras la cirugía.
Generalmente se combinan secuencias potenciadas en T1 y T2 multiplanares,
y se añaden otras como difusión (muy útil para diagnóstico de tumores dermoides-epidermoides y tumoraciones con alta celularidad),
y el uso de contraste paramagnético para estudiar el comportamiento de las lesiones palpables y otras lesiones intracraneales asociadas.
La angio o veno-RM se indica en estudios prequirúrgicos para establecer las relaciones espaciales de las lesiones palpables con extensión intracraneal respecto a los vasos craneales.
También se realizan en aquellas entidades en las que se sospecha un aporte arterial o drenaje venoso anómalos.
DIAGNÓSTICO DIFERENCIAL Y HALLAZGOS EN IMAGEN:
Desde Junio de 2007 se revisan 90 pacientes que acuden a nuestro Servicio con tumoraciones palpables craneales.
Se establece un rango de edad de 0 a 12 años.
Clasificamos las lesiones según su origen en:
- Congénitas.
- Infecciosas.
- Traumáticas.
- Tumorales.
1.CONGÉNITAS:
1a.
ENCEFALOCELES.
Se definen como tejido intracraneal herniado a través de un defecto óseo craneal.
La terminología varía en función del contenido (meningocele si contiene meninges sólo o meningoencefalocele si incluye tejido cerebral).
Se clasifican en función de la localización del defecto óseo en:
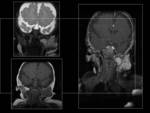
Occipitales:
Son los más frecuentes (75-80%).
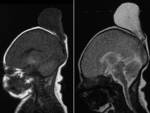
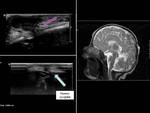
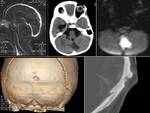
(FIGURA 1). Pueden asociar otras anomalías congénitas como la malformación de Dandy-Walker o Chiari.
El diagnóstico se confirma mediante RM,
que muestra la cantidad de tejido afectado y la presencia de otras malformaciones añadidas.
La RM-venografía nos descarta la presencia de los senos venosos durales en el interior del defecto.
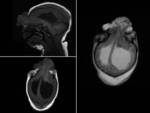
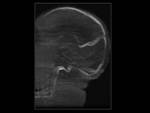
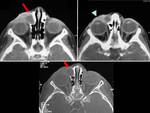
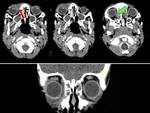
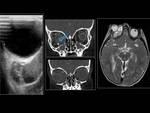
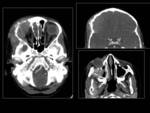
Fronto-etmoidales (15%):
Se presentan normalmente como masas nasales en línea media.
El origen intracraneal corresponde al foramen cecum (localizado anterior a la crista galli),
formado por la unión de los huesos frontal y etmoidal.
Se dividen en:
- Nasofrontal (entre los huesos frontal y nasal).
(FIGURA 2).
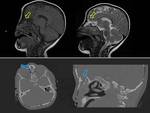
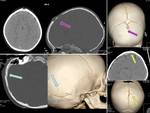
- Nasoetmoidal (debajo de los huesos propios de la nariz y por encima del septum nasal,
es el subtipo más común).
(FIGURA 3).
- Naso-orbitario (en la órbita,
a nivel del proceso frontal del maxilar y la unión entre etmoides y hueso lacrimal).
Es frecuente que asocien anomalías craneo-faciales como el hipertelorismo.
Se debe realizar la TC centrada en región nasal para el estudio del defecto óseo,
aunque puede resultar dificultoso en un neonato debido a la ausencia de osificación total de la base del cráneo anterior.
Por norma general,
a los 6 meses de vida se ha producido el 50% de la osificación total,
y a los 24 meses el 84%.
La RM con cortes de 1-2 mm permite el diagnóstico diferencial entre un encefalocele,
quiste dermoide y glioma nasal.
Es fundamental realizar secuencias en el plano sagital en línea media.
La difusión nos indicará si se trata de un quiste dermoide.
No suele ser necesario el uso de contraste.
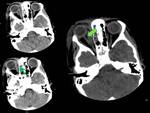
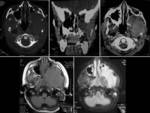
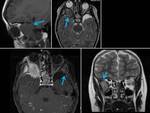
Basales (10%):
Suelen ser internos,
no visibles desde el exterior.
Pueden manifestarse como tumoraciones en oro o nasofaringe.
Se dividen en transesfenoidal,
esfenoetmoidal,
transetmoidal y frontoesfenoidal.
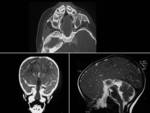
Se producen a través de un defecto en el suelo de la silla turca con una herniación hacia la cavidad nasal.
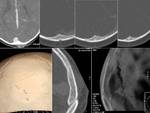
Los encefaloceles transesfenoidales (FIGURA 4) se asocian a fisura labio-palatina y pueden proyectarse al interior de la cavidad oral.
Suelen verse afectados la glándula hipofisaria,
hipotálamo,
nervios ópticos y quiasma,
y el receso anterior del III ventrículo.
La técnica de elección para su estudio es la RM con cortes sagitales en línea media.
Parietales (10%):
Asocian severas malformaciones cerebrales (Dandy-Walker,
agenesia de cuerpo calloso,
holoprosencefalia) y tienen un mal pronóstico.
Debido a la proximidad de estos encefaloceles al seno sagital superior,
es importante establecer la relación del defecto con los senos venosos mediante veno-RM.
La cirugía se complica cuando el encefalocele incluye un seno venoso en su contenido.
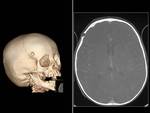
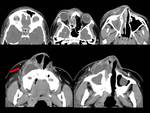
Encefaloceles atrésicos:
Se presentan como pequeñas masas sin pelo en línea media (de 5 a 15 mm de tamaño),
con un defecto óseo asociado subyacente a la lesión superficial y comunicación intracraneal.
Los de localización parietal asocian anomalías venosas,
como la fenestración del seno sagital superior y la persistencia del sinus falcine embrionario (con ausencia de seno recto y vena de Galeno).
Existe elevada incidencia de anomalías cerebrales asociadas.
Los de localización occipital aparecen como pequeñas masas en protuberancia occipital externa,
y penetran la dura por debajo de la tórcula (de localización superior a lo normal).
Son los de mejor pronóstico.
Existe una baja incidencia de anomalías cerebrales asociadas.
(FIGURA 5 Y 6).
1b.
GLIOMAS NASALES.
Ocurren próximos a la raíz nasal.
Están formados por tejido glial displásico (heterotopia cerebral nasal).
Se cree que surgen de la herniación del tejido cerebral en el interior de la proyección dural con regresión de la porción superior de esta proyección.
Se encuentran separados de las estructuras intracraneales,
sin que se identifique una conexión directa con el espacio subaracnoideo (diagnóstico diferencial con los encefaloceles).
Son extranasales en el 60% de los casos.
En RM aparecen isointensos respecto al tejido cerebral normal.
Se debe realizar el diagnóstico diferencial con los encefaloceles nasoetmoidales y los quistes dermoides-epidermoides.
1c.
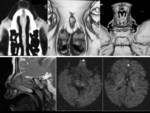
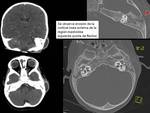
QUISTES DERMOIDES Y EPIDERMOIDES (FIGURA 7,
8,
9,
10 y 11).
Se postula que son el resultado de la persistencia de elementos ectodérmicos en las zonas de cierre de suturas,
en el cierre del tubo neural y en la diverticulación de los hemisferios cerebrales.
Suelen localizarse más frecuentemente en línea media de región fronto-temporal (también en región parietal,
aunque es menos común),
y están relacionados con suturas.
Son lesiones que pueden encontrarse en cualquier localización craneal y facial.
Pueden estar asociados con orificios en superficie cutánea o senos dérmicos profundos (con potencial extensión intracraneal).
Su aspecto en TC y RM varía en función de sus componentes.
Suelen mostrar una marcada restricción de la difusión (permite el diagnóstico diferencial con otras lesiones tumorales sólidas y quísticas).
Ante la aparición de un quiste dermoide o epidermoide superficial,
o bien un orificio cutáneo o trayecto que se extiende en profundidad,
se debe descartar siempre la penetración intracraneal mediante TC (permite el estudio del trayecto óseo) y RM (para descartar otras lesiones similares intracraneales).
En los senos dérmicos de localización occipital se debe establecer la relación con la confluencia de senos en estudio de veno-RM previo a la cirugía.
El tratamiento es quirúrgico (sobre todo si se demuestra una conexión intracraneal) debido a los riesgos potenciales de infección en SNC.
También se indica cirugía por razones estéticas.
2.
INFECCIOSAS:
2a.
ABSCESOS Y CELULITIS:
Son secundarios a complicaciones en el curso de una sinusitis y mastoiditis,
también provocados por infecciones odontogénicas.
- SINUSITIS:
Pueden provocar complicaciones orbitarias,
óseas y abscesos de partes blandas.
Es una enfermedad común en niños,
con una media de edad de 7 años.
Los microorganismos más frecuentes son el S.
pneumoniae,
S.pyogenes,
S.
influenzae,
S.aureus,
S.
epidermidis,
Gram negativos y anaerobios.
La infección puede surgir de estructuras periorbitarias como la órbita,
el saco lacrimal,
(FIGURA 12) etc.
pero el origen más frecuente son los senos paranasales (85%),
que comienza tras una erosión ósea o tromboflebitis.
El seno afectado con mayor frecuencia es el etmoidal (se extiende a través de la lámina papirácea a la porción medial de la órbita).
El segundo más afectado es el maxilar.
En niños más mayores puede originarse del esfenoidal o del frontal (ya que la neumatización ocurre entre 6-13 años).
La TC es el método de imagen de elección para valorar la extensión de la afectación orbitaria (sobre todo al espacio postseptal).
Clasificación:
-Infección preseptal (76%): La TC muestra un aumento difuso de densidad en párpado y conjuntiva.
-Infección postseptal (28%): Aumento de densidad en TC adyacente a la lámina papirácea y región subperióstica (FIGURA 13). Puede existir erosión ósea.
Suele existir un desplazamiento y engrosamiento del músculo recto interno (FIGURA 14).
La presencia de un absceso se manifiesta como una zona hipodensa con realce periférico.
-Afectación intraconal: Rarefacción de la grasa orbitaria,
con afectacción del nervio óptico.
-Absceso intraorbitario.
-Trombosis del seno cavernoso.
Se define el Pott puffy tumor como la asociación de un absceso subperióstico del hueso frontal con una osteomielitis frontal.
La infección se extiende de forma directa desde el interior del seno a través de la fina pared anterior ósea (por sinusitis o trauma previo),
también puede producirse por una tromboflebitis.
El microorganismo más frecuente es el Staphylococcus Sp.
La TC con contraste muestra una colección hipodensa con realce periférico de localización subgaleal,
junto a ocupación del seno frontal y cambios líticos en la pared anterior del seno.
Se debe completar el estudio con RM si existe sospecha de extensión intracraneal (formación de absceso epidural,
empiema subdural o absceso cerebral).
- 3.
Abscesos de partes blandas (FIGURA 15).
- MASTOIDITIS:
Con frecuencia secundaria a otitis media aguda.
Cuando la inflamación mastoidea no se resuelve adecuadamente,
la supuración bajo presión provoca acidosis local,
descalcificación ósea e isquemia,
con la disolución de los septos que forman las celdillas mastoideas.
Las celdillas mastoideas coalescen y forman cavidades llenas de pus,
exudado y tejido de granulación,
lo que da lugar al empiema y estadio de MASTOIDITIS COALESCENTE.
En la mastoiditis coalescente existe mayor riesgo de complicaciones intra y extracraneales.
Este proceso puede extenderse lateralmente erosionando la cortical externa de la mastoides,
dando lugar a un ABSCESO SUBPERIÓSTICO. (FIGURA 16 Y 17).
3.
TRAUMÁTICAS:
3a.
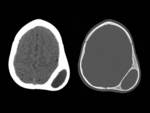
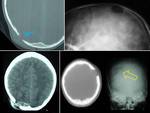
CEFALOHEMATOMA.
Hematoma subperióstico de origen traumático limitado por las suturas craneales.
La prevalencia de los cefalohematomas es cercana al 1-2% en partos vaginales y el 3-4% en el uso de fórceps.
Se presentan como masas de partes blandas a tensión,
que aumentan de tamaño tras el nacimiento,
ocasionalmente con fractura en el cráneo subyacente.
Se resuelven en unas semanas hasta 3-4 meses y en ocasiones pueden infectarse y requerir drenaje y antibiótico.
Si tardan en resolverse pueden calcificar,
por lo que son hiperdensos en TC (FIGURA 18). Los cefalohematomas agudos aparecen en TC y RM con forma de media luna en la tabla externa del cráneo.
3b.
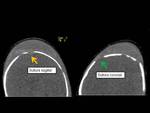
CAPUT SUCEDANEUM.
Hemorragia bajo la piel que cruza las líneas de sutura y está localizada con frecuencia en el vértex.
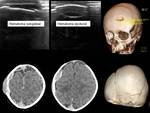
3c.
HEMATOMA SUBGALEAL.
Hematoma bajo la aponeurosis galeal,
cruza la línea media (FIGURA 19).
3d.
FRACTURAS.
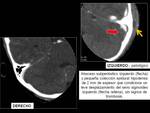
Las fracturas de cráneo deprimidas generalmente se tratan quirúrgicamente.
La cantidad de desplazamiento se evalúa mejor con TC,
que además identifica los hematomas y el daño del cerebro subyacente (FIGURA 20).
3e.
QUISTE LEPTOMENÍNGEO.
Cuando las fracturas se asocian a desgarros de la duramadre,
las meninges y el tejido cerebral pueden herniarse a través de la fractura diastasada,
lo que impide el cierre de la misma.
Presentan márgenes óseos definidos en la ubicación de la fractura,
a través de los cuales se hernia el tejido neural o LCR.
Puede haber encefalomalacia del cerebro subyacente.
4.
TUMORALES:
TUMORES BENIGNOS:
1. Lesiones vasculares:
1a.
Hemangiomas:
Son los tumores más frecuentes en la infancia.
Son tumores endoteliales benignos que sufren proliferación celular y aumento de tamaño el primer año de vida,
e involucionan durante la infancia.
Son más frecuentes en niños prematuros y más de la mitad están localizados en cabeza y cuello,
en la mejilla,
el labio superior y el párpado superior.
Se clasifican como focales,
difusos y segmentarios,
y pueden ser superficiales (de color rojo) o profundos (del color de la piel o azulados) (FIGURA 21). Deben ser estudiados por imagen aquellos que afecten a la vía aérea,
alteren la visión o estén asociados con otras anomalías.
Dentro de este grupo se engloban los hemangiomas cervico-faciales o de “distribución en barba” (que asocian hemangiomas subglóticos),
hemangiomas parotídeos profundos que invaden la vía aérea y los hemangiomas periorbitarios,
para descartar la afectación retro-orbitaria y el potencial compromiso de los movimientos orbitarios y la visión (FIGURA 22). Los hemangiomas difusos y segmentarios de la cara requieren neuroimagen para valorar hallazgos sugestivos de síndrome de PHACE.
En RM son isointensos respecto al músculo en T1,
hiperintensos en T2,
tienen realce homogéneo y vacíos de señal internos,
que son un hallazgo muy sugestivo pero no específico de los hemangiomas.
Estas lesiones involucionan con el tiempo y se caracterizan por sufrir una metaplasia fibro-grasa y la mayoría no requieren intervención.
Sin embargo,
si se ulceran o afectan a estructuras vitales,
deben ser tratados con corticoides como primera opción terapéutica.
1b. Malformaciones vasculares:
- Arterio-venosas: lesión de alto flujo que también puede demostrar vacíos de señal.
- Venosas: clínicamente se caracterizan por ser masas de partes blandas,
no pulsátiles,
normalmente de color azulado.
En RM se observan como masas hiperintensas en T2,
en ocasiones con septos y realce variable.
Los flebolitos,
que aparecen como vacíos de señal focales,
son una característica relativamente específica.
2.
Malformaciones linfáticas:
Son sacos llenos de linfa que no se comunican con el resto del sistema linfático.
Se observan con más frecuencia en el triángulo posterior del cuello y en la axila en los dos primeros años de vida.
Las malformaciones linfáticas macroquísticas,
denominadas higromas quísticos,
presentan hallazgos característicos en RM y aparecen como masas quísticas multitabicadas,
normalmente con hemorragia intraquística o niveles líquidos.
Se tratan con una combinación de escleroterapia y resección quirúrgica (FIGURA 23).
TUMORES MALIGNOS:
1.
Rabdomiosarcoma (FIGURA 24):
Sarcoma de partes blandas más frecuente en la infancia.
Suelen aparecer en niños menores de 6 años.
Mejor pronóstico que los de extremidades.
Existen dos subtipos,
el embrionario (70-80%) y el alveolar (10-20%),
este último más común en adolescentes y adultos jóvenes.
En cabeza y cuello los rabdomiosarcomas se clasifican en orbitarios,
parameníngeos (incluyendo la fosa pterigopalatina,
senos paranasales,
oido medio y apófisis mastoides) y superficiales.
En la exploración clínica pueden ser difíciles de diferenciar de otras masas de partes blandas.
Se deben evaluar con imagen por TC o RM,
para clasificarlos en base a la extensión tumoral en el momento diagnóstico.
El estudio prequirúrgico debe incluir una evaluación precisa de tamaño tumoral y la extensión,
la erosión ósea y la invasión intracraneal.
En TC se observan como lesiones relativamente homogéneas y pobremente definidas con destrucción ósea.
En RM se observan como masas iso-hiperintensas respecto al músculo en T1 e hiperintensas en T2.
El realce tras el contraste es tenue o moderado.
La destrucción ósea se manifiesta como áreas de pérdida de señal en el hueso cortical con o sin infiltración de la médula ósea.
La RM también es la técnica de elección para evaluar la respuesta terapéutica.
2.
Fibrosarcoma:
Son tumoraciones en la piel y partes blandas de cabeza y cuello,
asintomáticas,
que aumentan de tamaño en pocas semanas o meses.
En TC son homogéneos,
con realce variable y remodelado óseo.
Tiene una intensidad de señal de baja a intermedia en todas las secuencias de RM.
La TC y la RM demuestran la extensión o infiltración de estructuras adyacentes.
3.
Neuroblastoma metastásico:
Los neuroblastomas pueden afectar al SNC,
ya sea por extensión directa (de la columna) o a través de metástasis transportadas por el flujo sanguíneo.
Las metástasis de neuroblastoma no suelen afectar al cerebro,
sin embargo comprometen la órbita y el cráneo.
En la TC presentan un aspecto de masa con crecimiento hacia adentro desde el hueso,
con espículas óseas que se desarrollan centrípetamente en su interior.
Las metástasis craneanas de neuroblastoma pueden semejar masas intracraneanas.
Las imágenes coronales ayudan a filiar el origen dural o extradural y en RM aparecen como masas de intensidad de tejido blando con realce intenso tras la administración de contraste que se originan en el interior del cráneo.
El periostio también realza,
lo que permite diferenciarlo de la médula hematopoyética normal de la niñez (FIGURA 25).
4.HCL:
La manifestación de la patología en cabeza y cuello es muy frecuente en el curso de la enfermedad.
La calota es la localización ósea más común,
aunque también se puede afectar la órbita,
el maxilar,
la mandíbula y el hueso temporal.
En radiografías de cráneo las lesiones óseas tienen aspecto lítico habitualmente,
cuyos bordes pueden estar bien o mal definidos,
y se describen clasicamente como lesiones “en sacabocado” sin esclerosis reactiva ni reacción perióstica.
En TC aparecen como masas de partes blandas que realzan con contraste,
asociadas a erosión ósea.
Estas lesiones producen una destrucción asimétrica de la tabla externa y la interna,
lo que les confiere un aspecto biselado típico.
La RM muestra las lesiones óseas como masas bien definidas de tejido blando que tienen una intensidad de señal similar al músculo y que realzan significativamente tras la administración de contraste.
Se puede usar una combinación de imágenes de TC y RM con contraste para realizar el seguimiento de las lesiones con destrucción ósea y de las masas de partes blandas (FIGURAS 26 Y 27).