1.
DESPLAZAMIENTO DE LINEAS MEDIASTINICAS:
-A.
LINEAS MEDIASTINICAS IZQUIERDAS:
A.1.
DEPENDIENTES DEL CAYADO AÓRTICO:
Las alteraciones en líneas mediastínicas izquierdas que dependen del cayado aórtico incluyen:
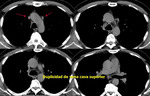
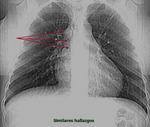
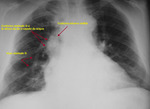
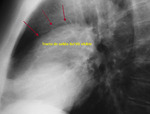
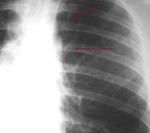
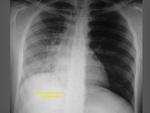
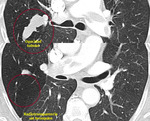
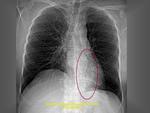
-Visualización de la vena intercostal superior I o pezón aórtico: (Fig. 1).
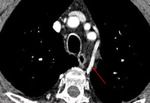
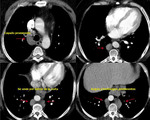
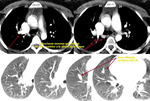
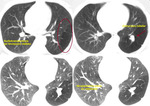
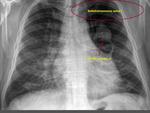
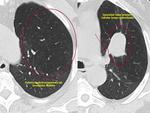
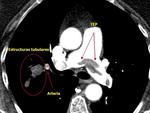
-Arteria subclavia derecha aberrante:
Visible en el 1-2% de la población.
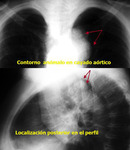
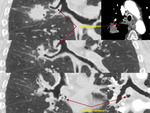
Clásicamente se ha descrito esta variante normal como la visualización de contorno anómalo que depende del cayado aórtico y que se proyecta en el triángulo retrotraqueal en proyección de perfil con o sin hallazgos en la proyección PA (línea oblícua que cruza la tráquea de izquierda a derecha).
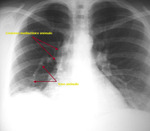
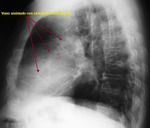
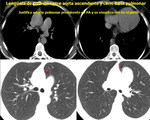
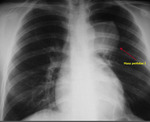
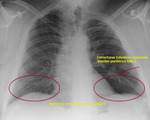
Cuando existe dilatación del origen de la misma (divertículo de Kommerel),
éste puede visualizarse incluso en proyección posteroanterior (Fig. 2 Fig. 3).
-Divertículo del ductus: remanente del ductus arterioso.
A.2.
NO DEPENDIENTES DEL CAYADO AÓRTICO
Ocasionalmente podrán visualizarse contornos anómalos mediastínicos izquierdos no dependientes del cayado aórtico.
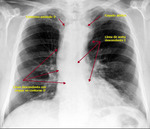
En su diagnóstico diferencial debe incluirse básicamente la vena cava superior izquierda,
así como la persistencia de la cava superior izquierda en presencia de vena cava superior derecha.
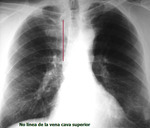
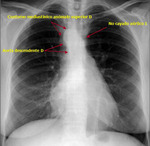
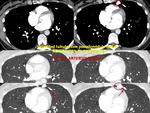
-Vena cava superior I:
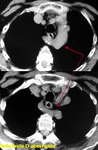
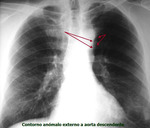
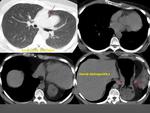
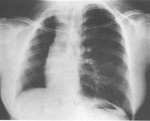
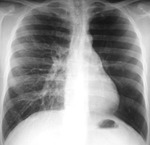
En radiología convencional puede manifestarse como un contorno anómalo en mediastino superior izquierdo en proyección posteroanterior,
habitualmente paralelo a la aorta descendente Fig. 4 (Fig. 4). La no visualización del contorno normal de la vena cava superior en el lado derecho puede facilitar el diagnóstico (Fig. 5) (este último hallazgo de forma aislada es relativamente frecuente en la población normal).
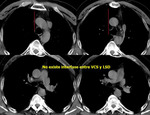
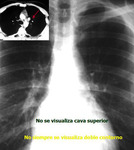
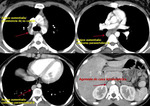
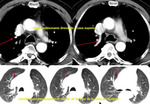
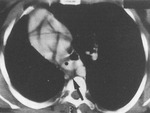
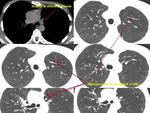
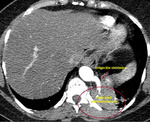
La TC demostrará la ausencia de la vena cava superior en mediastino derecho (Fig. 6),
así como la visualización de la estructura vascular correspondiente a la vena cava superior izquierda en el mediastino (Fig. 7).
No siempre será posible sospechar esta variante mediante radiología convencional dado que es posible que no exista una interfase significativa entre el parénquima del LSI y la vena cava superior izquierda (Fig. 8).
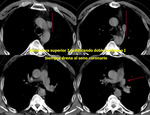
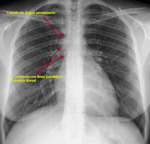
-La persistencia de la cava I en presencia de la vena cava superior D:
En nuestra experiencia,
su visualización en radiología convencional es más dificultosa que la entidad anterior,
probablemente por su menor calibre en el lado izquierdo al existir concomitantemente cava en el lado derecho (Fig. 9).
-La cava superior izquierda siempre drena en el seno coronario.
Las claves diagnósticas de las alteraciones en líneas mediastínicas izquierdas se han resumido en la Fig. 10.
-B.
LINEAS MEDIASTINICAS DERECHAS
Las alteraciones de los contornos mediastínicos derechos incluyen fundamentalmente alteraciones vasculares afectando a la aorta y a la vena cava superior,
así como de las estructuras vasculares que dependen de las mismas.
B.1. ALTERACIONES AÓRTICAS:
Las alteraciones en las líneas mediastínicas derechas dependientes de la aorta incluyen:
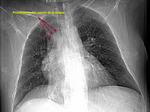
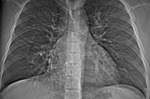
-Arco aórtico derecho:
Existirá contorno anómalo en mediastino superior D que se continuará con línea adyacente a la columna vertebral.
Esta semiología traduce la visualización del cayado aórtico derecho y la aorta descendente derecha al existir interfase con el parénquima pulmonar del lóbulo superior e inferior derecho.
No se visualizará cayado aórtico ni aorta descendente en el lado I (Fig. 11).
En la proyección de perfil el cayado aórtico derecho típicamente se localiza en el triangulo retrotraqueal.
-Doble arco aórtico:
Los hallazgos serán superponibles a los de arco aórtico derecho pero existiendo contornos mediastínicos izquierdos dependientes de l aorta con características normales (cayado y aorta descendente) (Fig. 12).
B.2.
ALTERACIONES VENOSAS QUE CONDICIONAN ASPECTOS ANORMALES EN LA CAVA SUPERIOR Y CAYADO DE LA ACIGOS:
Se incluyen alteraciones en drenaje de venas infradiafragmáticas (ausencia de cava intrahepática) y anomalías del drenaje venoso pulmonar D.
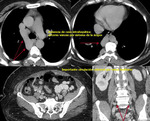
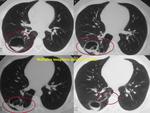
-Ausencia de la cava intrahepática:
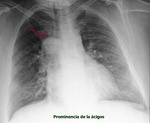
La ausencia de cava intrahepática condiciona alteración en los contornos mediastínicos derechos al derivarse la sangre que procede de las extremidades inferiores al sistema ácigos/hemiácigos.
Este sistema de derivación drena a la vena cava superior a través del cayado de la vena ácigos condicionando así su semiología en la placa simple.
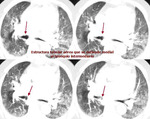
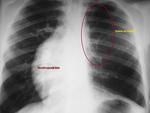
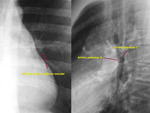
Los hallazgos incluirán en proyección posteroanterior de tórax un trayecto visible de la ácigos en mediastino medio o posterior en porciones inferiores y medias del tórax (al encontrarse ésta aumentada de tamaño y condicionar interfase con el pulmón adyacente) (Fig. 13,
Fig. 14).
Si es posible demostrar que el trayecto termina en el cayado de la ácigos (aumentado de tamaño),
será posible llevar a cabo el diagnóstico de sospecha (Fig. 13, Fig. 14).
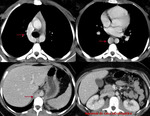
La TC de tórax permite demostrar la anomalía justificando además los contorno visualizados en radiología convencional de tórax (Fig. 15,
Fig. 16).
En ocasiones existen vías de derivación mixtas ácigos/hemiácigos.
Los hallazgos en radiología convencional son similares a los descritos cuando la vía preferente de drenaje es a través del sistema ácigos únicamente (Fig. 17).
La TC permitirá demostrar exactamente la anatomía de los sistemas de derivación (Fig. 18).
En raras ocasiones existirá asociación con alteraciones de drenaje venoso pulmonar como.
La Fig. 19 muestra la radiología convencional de un paciente con ausencia de la cava intrahepática y síndrome de la Cimitarra. La TC demuestra la anomalía vascular mediastínicas (Fig. 20),
así como el vaso venoso pulmonar anómalo (Fig. 21).
-Drenajes venosos pulmonares anómalos derechos con alteración asociada de los contornos mediastínicos derechos:
La existencia de drenajes venosos pulmonares anómalos en el pulmón derecho puede condicionar la existencia de alteraciones en contornos mediastínicos derechos (línea de la vena cava superior o en el cayado de la ácigos).
Al existir mayor flujo de sangre a estas estructuras venosas mediastínicas, puede producirse distensión de las mismas y condicionar así la existencia de de contornos mediastínicos anómalos en radiología convencional (Fig. 22,
Fig. 23).
La existencia en proyección posteroanterior o de perfil de tórax de un vaso con un trayecto anómalo junto con el desplazamiento de las líneas mediastínicas descritas en el punto anterior permitirá hacer sospechar la existencia de una anomalía de drenaje venoso (Fig. 22, Fig. 23,
Fig. 24).
La TC demostrará los lóbulos pulmonares afectos por el drenaje venoso anómalo,
su trayecto, y su vía de drenaje.
( Fig. 25,
Fig. 26).
Las claves diagnósticas de las alteraciones en líneas mediastínicas derechas se han resumido en la Fig. 27.
C.
DISPOSICIONES MEDIASTINICAS ANOMALAS
-Ausencia congénita de pericardio:
Es la alteración congénita que clásicamente condiciona una disposición mediastínica anómala.
La ausencia congénita de pericardio consiste en una anomalía constitucional en la que existe defecto focal o completo del pericardio.
Las alteraciones mediante radiología convencional son más evidentes en la ausencia total del pericardio.
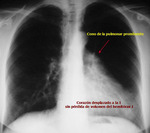
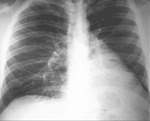
En proyección PA de tórax la silueta cardiaca se encontrará desplazada hacia la izquierda sin existir pérdida de volumen del pulmón adyacente o desplazamiento asociado del resto de estructuras mediastínicas.
El cono de la arteria pulmonar podrá visualizarse de forma prominente en proyección PA al introducirse lengüeta de pulmón izquierdo entre la raiz aórtica y el tracto de salida del ventrículo derecho (Fig. 28,
Fig. 29 ).
Al no existir pericardio las cámaras cardíacas tienden a separarse entre si,
justificando el desplazamiento del corazón a la izquierda ( Fig. 30).
Cuando esa lengüeta de pulmón es lo suficientemente prominente como para producir una interfase con el tracto de salida del ventrículo derecho,
podrá visualizarse un contorno mediastínico anómalo en proyección lateral de tórax no visible habitualmente en pacientes normales (Fig. 31).
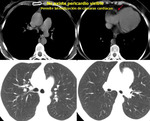
La TC de tórax permite confirmar el diagnóstico al demostrar esa lengüeta pulmonar que se introduce entre raíz aórtica y tracto de salida del ventrículo D ( Fig. 32).
Existen anomalías asociadas en un porcentaje elevado de los pacientes,
siendo las hernias diafragmáticas las más frecuentes (30% de los pacientes).
(Fig. 33).
2.
ANOMALIAS HILIARES O PERIHILIARES
-A.
ANOMALIAS DE SEGMENTACIÓN BRONQUIAL:
Generalmente no son visibles en placa simple,
su diagnóstico se realiza mediante TC o broncoscopia:
-Bronquio cardíaco: depende del bronquio intermediario y muestra un trayecto medial.
Puede mostrar fondo de saco ciego simple (Fig. 34) o fondo de saco más complejo con rudimentos bronquiales o sacos alveolares toscos (Fig. 35).
Bronquio traqueal: se origina directamente de la tráquea suele sustituir al bronquio segmentario apical del LSD (Fig. 35).
-B.
ANOMALIAS EN POSICIÓN HILIAR:
-Arteria pulmonar izquierda aberrante con hipoplasia pulmonar:
En esta rara entidad la arteria pulmonar I muestra un curso anómalo originándose de la porción posterior de la arteria pulmonar derecha,
pasando por encima del bronquio principal derecho y girando hacia la izquierda pasando entre la tráquea y esófago (puede comprimir tráquea o bronquio principal derecho al formar un “sling” o lazo alrededor de los mismos).
Se describe en proyección PA de tórax un descenso del hilio izquierdo con mayor o menor alteración en el volumen pulmonar (Fig. 36).
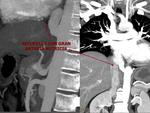
El diagnóstico se realiza con TC que demuestra el curso anómalo de la arteria entre la tráquea y el esófago (Fig. 37).
-C.
DISMINUCIÓN DE TAMAÑO DEL HILIO:
Se incluyen en el diagnóstico diferencial la agenesia de la arteria pulmonar y el síndrome del pulmón claro unilateral.
-Agenesia de la arteria pulmonar:
Consiste en una alteración en el desarrollo de la arteria pulmonar: la propia arteria termina en muñón o fondo de saco ciego,
no existiendo ramificaciones distales a la misma.
En radiología convencional podrá existir un hilio pequeño condicionado por la propia agenesia arterial (Fig. 38).
La circulación pulmonar se desarrolla a través de colaterales sistémicas que muestran trayectos anómalos dependiendo del vaso en que se originen (arterias bronquiales,
arterias intercostales,
etc).
Estos trayectos anómalos son en ocasiones visibles en radiología convencional como estructuras varicosas con trayectos tortuosos que según su origen pueden no dirigirse al hilio pulmonar facilitando el diagnóstico (Fig. 39).
No existen anomalías bronquiales asociadas por lo que no se demostrará existencia de atrapamiento aéreo.
Generalmente la TC permite visualizar el stop brusco en la arteria pulmonar,
así como la vascularización sistémica asociada (Fig. 40).
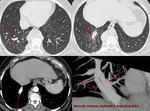
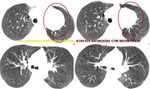
-Swyer-James o pulmón claro unilateral:
Existe una disminución de tamaño del hilio (Fig. 41,
Fig. 42),
con ramas arteriales escasas pero que muestran una distribución normal a diferencia de la agenesia/hipoplasia de la arteria pulmonar.
Generalmente es visible en inspiración la existencia de radiotransparencia del pulmón afecto (Fig. 41).
En la TC se demostrará la existencia de dilataciones bronquiales centrales.
El estudio espiratorio es necesario y confirma el diagnóstico,
demostrando que la hiperclaridad pulmonar es secundaria a la existencia de atrapamiento aéreo junto con la pobreza vascular ya descrita (Fig. 43).
Las claves diagnósticas de las alteraciones que cursan con disminución en el tamaño hiliar se han resumido en la Fig. 44.
-D.
AUMENTO DE TAMAÑO HILIAR/ANOMALIAS VERMIFORMES HILIARES O PERIHILIARES:
Deben incluirse en el diagnóstico diferencial la atresia bronquial y las malformaciones arteriovenosas:
-Atresia bronquial:
Anomalía en el desarrollo de las ramificaciones bronquiales normales.
El bronquio afecto termina en fondo de saco ciego,
este fondo de saco se rellena de secreciones y se distiende siendo entonces visible radiologicamente pudiendo adoptar morfología nodular (broncocele) (Fig. 45) o vermiforme ramificante (Fig. 46).
El pulmón distal es hiperclaro y no muestra bronquios en su interior.
Su aireación se produce por colaterales aéreas dependientes de los poros de Kohn y Lambert de los sacos alveolares adyacentes (Fig. 47,
Fig. 48).
El estudio en espiración demuestra atrapamiento aéreo en pulmón distal a la lesión (Fig. 48).
Cuando existe broncocele asociado,
éste puede malinterpretarse como lesión sólidas pulmonares,
la ausencia de bronquios distales a la lesión y la existencia de atrapamiento aéreo permiten llevar a cabo un diagnóstico correcto ( Fig. 49,
Fig. 50).
En paciente con embolia pulmonar,
los defectos de repleción intraarteriales pueden simular el aspecto de la atresia bronquial con morfología vermiforme (ambas se manifiestan como opacidades hipodensas tubulares hiliares o perihiliares).
Pueden utilizarse los mismos criterios descritos en el párrafo anterior para llevar a cabo el diagnóstico diferencial entre ambas entidades (Fig. 51,
Fig. 52).
-Fístulas arteriovenosas pulmonares:
En estudios sin contraste las fístulas arteriovenosas pulmonares pueden mostrar cierta semejanza con la atresia bronquial dado que semiológicamente pueden manifestarse como opacidades vermiformes hiliares o perihiliares.
El comportamiento vascular con el contraste endovenoso de las fístulas,
así como la ausencia de alteraciones bronquiales o atrapamiento aéreo distal permite diferencial ambas entidades (Fig. 53).
Las claves diagnósticas de las alteraciones que cursan con aumento de tamaño hiliar u opacidades vermiformes hiliares o perihiliares se han resumido en la Fig. 54.
3.
ALTERACIONES EN PARENQUIMA PULMONAR
El diagnóstico diferencial de las alteraciones congénitas que se manifiestan como alteraciones parenquimatosas incluye la malformación adenomatoidea quística,
el enfisema lobar congénito y los secuestros pulmonares.
A.
MALFORMACION ADENOMATOIDEA QUISTICA.
Se han descrito tres tipos:
TIPO I (55%):
-Uno o más quistes mayores de 2 cm
-Inicialmente pueden aparecer sólidos
-Posteriormente lesión multiquística de contenido aéreo
-A veces muestran niveles hidroaéreos
TIPO II (40%):
-Múltiples quistes menores a 2 cm
-Inicialmente pueden aparecer sólidos
-Posteriormente lesión multiquística i consolidación focal
-Mal pronóstico: se asocian a anomalías renales y cardíacas
TIPO III (5%):
-Quistes menores de 3-5 mm
-Aspecto de masa sólida
La malformación adenomatoidea quística más frecuente y que puede diagnosticarse en el paciente adulto es la tipo 1 ( Fig. 55,
Fig. 56).
B.
SECUESTRO PULMONAR.
-Se clasifican como intralobares y extralobares:
Secuestro intralobar (más frecuente):
-Ninguna irrigación por arteria pulmonar o arteria bronquial
-Se recubren por la pleura visceral del lóbulo afecto,
el 65% se encuentran en el lado I.
-La irrigación arterial depende de la aorta torácica en 75% de los casos.
-El drenaje venoso se produce por venas pulmonares en la mayoría de los casos.
-Se descubren en niños mayores o en la edad adulta (causan infecciones) ( Fig. 57,
Fig. 58).
Ocasionalmente muestran gran vaso nutricio (Fig. 59,
Fig. 60).
RADIOLOGICAMENTE SE CARACTERIZAN:
-Masa homogénea bien definida.
-Lesión quística o multiquística con aire o con aire/líquido.
-Región radiolucente en el pulmón.
-Combinación de las tres.
Secuestro extralobar:
-Ninguna irrigación por arteria pulmonar o por arteria bronquial.
-Tiene su propia pleura,
el 90% se encuentran en el lado I.
-Su irrigación arterial depende en su mayoría de la aorta abdominal.
-El drenaje venoso se realiza por venas sistémicas (ácigos y hemiácigos).
-Se presentan en la infancia,
rara la infección.
RADIOLOGICAMENTE SE CARACTERIZAN:
-Masa homogénea bien definida.
-Puede contener áreas quísticas rellenas de líquido.
-Muy raramente contienen aire.
Las claves diagnósticas que permiten diferenciar los secuestros intralobares y extralobares se han resumido en la Fig. 61.
Bibliografía recomendada: Fig. 62.