SUJETOS:
Estudio prospectivo de 67 pacientes consecutivos valorados en el Comité Multidisciplinar de Tumores Gástricos de nuestro hospital (cirujanos,
oncólogos,
radiólogos y digestólogos),
a los que se les realizó una TCMC por la sospecha clínica y endoscópica de neoplasia gástrica.
El período de reclutamiento fue desde marzo de 2008 a mayo de 2011.
Todos los pacientes,
o sus responsables,
habían firmado el documento de consentimiento informado vigente en el Servicio de Radiodiagnóstico del Hospital Morales Meseguer,
para el estudio de TCMC.
Finalmente 31 pacientes fueron excluidos porque no se sometieron a cirugía,
más 6 pacientes con un diagnóstico histológico diferente a adenocarcinoma (úlcera gástrica,
pólipo fibroide,
pólipo hiperplásico,
displasia epitelial de bajo grado,
linfoma no-Hodgkin y EDA).
Los 30 pacientes restantes (20 varones,
10 mujeres,
edad media: 67 años) con diagnóstico histológico de adenocarcinoma y sometidos a cirugía formaron nuestra muestra definitiva.
El tiempo medio transcurrido entre la TCMC y la cirugía fue 33 días (rango: 7-149 días).
PROTOCOLO DE TCMC:
Los estudios se realizaron en un equipo de TC multicorte de 64 coronas (Lightspeed VCT,
GE Medical Systems,
Milwaukee,
Wis).
Todos los pacientes cumplieron un ayuno de al menos 6 horas.
Para distender el estómago se utilizó agua como contraste oral (1000-1500 mL entre 1-1,5 horas antes de la prueba),
excepto en 1 paciente que se les administró amidotrizoato de meglumina (Gastrografín) más agua.
Todos los estudios se realizaron siguiendo un protocolo específico de cáncer gástrico: los pacientes se colocaron en decúbito supino o prono,
en función de si la lesión se localizaba en el fundus-cuerpo o antro-píloro respectivamente,
abarcaron desde las cúpulas diafragmáticas hasta la sínfisis púbica,
se administró contraste iv y se realizaron con una modulación automática del miliamperaje para reducir dosis de radiación.
(Fig. 1)
ANÁLISIS DE LA IMAGEN:
Las imágenes fueron analizadas de forma independiente por dos radiólogos abdominales experimentados,
uno de ellos (J.R.O.M.) con dedicación específica a la patología neoplásica gástrica,
que conocían la existencia del tumor y su localización en el estómago.
Se valoraron conjuntamente imágenes axiales y reconstrucciones multiplanares (RMP),y las discrepancias se solucionaron por consenso.
La estadificación radiológica prequirúrgica consistió en un informe estructurado de la afectación de la pared gástrica (T),
diseminación adenopática locorregional (N) y metástasis a distancia (M).
(Fig. 2)
Estadio T
Aunque el objetivo del estudio no fue estudiar la capacidad de la TCMC para la detección del tumor,
se registraron la localización anatómica y circunferencial según las recomendaciones de la AJCC/UICC.
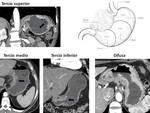
La localización anatómica se clasifica en tercio superior (fundus),
medio (cuerpo),
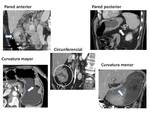
inferior (antro-píloro) y difusa (Fig. 3); la localización circunferencial se divide en pared anterior,
posterior,
curvatura menor,
curvatura mayor y circunferencial.(Fig. 4)
Para la invasión de la pared se aplicaron los criterios de TC publicados en literatura:
- T1,
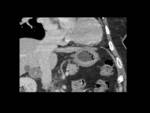
engrosamiento focal de la capa interna gástrica,
iso o hipercaptante,
con una capa submucosa-intermedia hipodensa y sin alteraciones en la grasa perigástrica.
También se consideraron aquellos casos de tumores no visibles en la TCMC con gastroscopia positiva (Fig. 5).
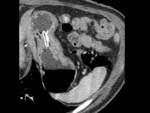
- T2,
engrosamiento focal con pérdida de la estructura en capas y realce transmural,
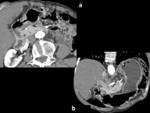
manteniendo la lesión un borde externo liso con/sin densidades lineales en la grasa perigástrica que no sobrepasan un tercio de la extensión del tumor (Fig. 6).
- T3,
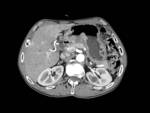
afectación reticular,
nodular e irregular del borde externo en una pared gástrica engrosada y la grasa perigástrica claramente borrada (Fig. 7).
- T4,
ausencia de plano graso entre el tumor y el órgano afectado más deformidad o irregularidad en su contorno,
o una invasión tumoral obvia.
Los órganos más afectados son: bazo,
colon transverso,
hígado,
diafragma,
páncreas,
pared abdominal,
adrenales,
riñones,
intestino delgado y retroperitoneo.
La afectación del mesocolon transverso también se considera T4 (Fig. 8).
Estadio N
Respecto al estadio N por TCMC,
los ganglios se consideraron afectados si:
- Eje corto > 6mm para los ganglios perigástricos.
- Eje corto > 8mm para los ganglios extra-perigástricos.
- Cualquier ganglio > 10mm y > 85-100UH (fase portal),
independientemente de la localización.
- Conglomerados y/o adenopatías aisladas con afectación de la grasa perinodal.
Las adenopatías perigástricas comprenden todas las estaciones ganglionares que drenan la pared gástrica (N1 hasta N12):
- N1,
N3,
N5: curvatura menor,
suprapilóricas
- N2,
N4a,
N4b,
N6: curvatura mayor,
infrapilóricas
- N7: gástrica izquierda
- N8: hepática común
- N9: tronco celíaco
- N10,
N11: arteria esplénica
- N12: hepatoduodenales
Las adenopatías a distancia extra-perigástricas son las retropancreáticas,
para-aórticas,
portales,
retroperitoneales,
mesentéricas.
El diagnóstico histopatológico se basó en todo momento en la última versión de la clasificación TNM/AJCC: inicialmente se consideró como N0 la ausencia de visualización de ganglios patológicos,
N1 la presencia de 1-6 adenopatías,
N2 la visualización de 7-15 adenopatías y a partir de 15 adenopatías se consideró N3.
Posteriormente,
la última versión de la AJCC (7ª ed.) consideró N1 (1-2 adenopatías),
N2 (3-6 adenopatías),
N3 (7 o más adenopatías).
Estadio M
Las metástasis a distancia se valoraron como M0 sin no había evidencia de metástasis a distancia y como M1 cuando si estaban presentes.
ANÁLISIS ESTADÍSTICO
Las variables se expresan como medias ± desviación estándar y porcentajes.
Para las comparaciones entre datos cualitativos se usó el test Χ2 de Pearson,
mientras que la t de Student de dos colas se empleó para los datos cuantitativos.
La exactitud diagnóstica,
sensibilidad,
especificidad,
valor predictivo positivo (VPP) y negativo (VPN) y cocientes de probabilidad se calcularon con intervalos de confianza (IC) al 95%.
Para el tratamiento estadístico se empleó el programa SPSS para Windows versión 15.0.1.