El traumatismo cráneoencefálico (TCE) y espinal (TE) es una de las principales causas de consulta en urgencias,
así como también de morbimortalidad en la infancia.
Conocer los diferentes hallazgos derivados del trauma permite aportar el máximo de información al médico clínico.
Para su estudio se dividen los traumatismos en cambios directos e indirectos.
Los cambios directos son los derivados del traumatismo en sí,
se incluyen aquí las fracturas,
hematomas extraparenquimatosos,
contusiones y lesiones por contragolpe,
lesión axonal difusa,
lesiones vasculares y trauma medular.
Las lesiones indirectas son las derivadas del efecto de masa por aumento de la presión intracraneal.
Se estudia por separado la lesión del accidente no traumático (shaking baby),
así como otras patologías que se pueden presentar en el trauma como son la asfixia-ahogamiento y la anoxia-muerte cerebral.
Traumatismo Cráneo-encefálico accidental (TCE)
1- Fracturas craneales:
El TCE en la edad infantil se diferencia del de la edad adulta en que requieren de un traumatismo de menor energía para producir fracturas craneales.
Esto es debido a que en los niños menores de 4 años la calota no tiene diploe y está constituida por una única y delgada capa ósea.
A su vez,
en los niños más pequeños la cabeza tienen un mayor tamaño en proporción con el resto del cuerpo y la musculatura paravertebral cervical es más laxa.
Por todo ello,
existe un mayor riesgo de lesión intracraneal asociada a traumatismos craneales en los niños.
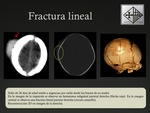
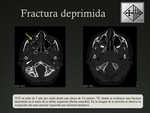
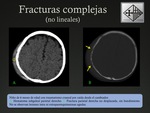
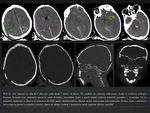
Existen diferentes tipos de fracturas craneales en los neonatos: lineal,
diastásica,
deprimida y compleja Fig. 2 Fig. 3 Fig. 4 .
El tipo más frecuente en niños es la lineal.
La radiología convencional tiene un rol controvertido en el diagnóstico de fracturas craneales en los niños,
conservando su utilidad cuando se sospecha una fractura deprimida o un maltrato infantil.
La fractura se observa como una imagen lineal radioluscente,
siendo la proyección lateral la que mejor permite visualizarlas.
El TC es mucho más sensible para su diagnóstico,
sin embargo cuando el trazo de fractura es paralelo al corte axial ésta puede pasar desapercibida,
requiriendo reconstrucciones en 3D o MIP para su detección.
Entre las complicaciones secundarias a fracturas craneales se encuentran las infecciosas (meningitis),
particularmente en las fracturas de la base del cráneo,
fracturas abiertas y las que afectan a los senos nasales,
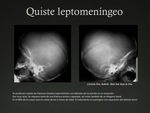
así como también los quistes leptomeníngeos.
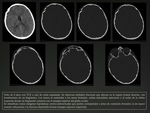
La fractura creciente o quiste leptomeníngeo,
es una complicación tardía de las fracturas lineales y diastásicas.
Es más común en niños menores de 2 años y se localiza habitualmente en el hueso parietal y frontal.
Se producen cuando la fractura desgarra la duramadre y la aracnoides se hernia a través de la fractura no consolidada provocando su crecimiento progresivo.
Clínicamente se manifiesta como una masa blanda,
fluctuante y pulsátil.
En la radiografía convencional se observa como un ensanchamiento de los bordes de la fractura.
Fig. 5
2- Lesiones intracraneales:
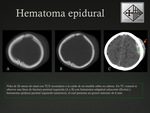
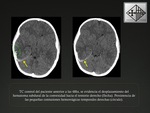
2.1- Hematoma epidural: (HED)
Ocurre entre el 1-3% de los traumatismo craneales en niños.
Se localiza entre la tabla interna de la calota y la duramadre.
En la mayoría de los casos se localizan en la región temporo-parietal.
No atraviesan las suturas.
A diferencia de los adultos,
el HED en los niños generalmente es de origen venoso,
esto es debido a que en los niños el surco de la arteria meníngea media es más laxo pudiendo moverse libremente y por lo tanto disminuye el riesgo de lesionarla.
Se asocia con menor frecuencia a fractura de cráneo en comparación a los HED del adulto.
Debido al origen venoso de los HED,
el crecimiento del hematoma es más lento y por tanto la presentación clínica es menos dramática que en los adultos.
En la TC,
se observa como una colección de alta densidad y de morfología biconvexa en la fase aguda.
Fig. 6
En la RM,
la intensidad de la señal variará en función del tiempo de evolución,
si el HED es agudo será hiper/isointenso en las secuencias potenciadas en T1 e hipointenso en las potenciadas en T2.
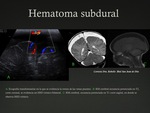
2.2- Hematoma subdural: (HSD)
Colección de sangre situada entre la capa interna de la duramadre y la aracnoides producida por el desgarro de los puentes venosos.
A diferencia de los HED,
los HSD no están confinados por las suturas.
Durante la infancia el cráneo es más flexible,
la sustancia blanca cerebral aún no está completamente mielinizada y existe un predominio del espacio extraparenquimatoso.
Todo ello favorece el desgarro de las venas puentes corticales ante un traumatismo craneal.
A diferencia de los adultos,
los HSD en los niños ocurren en el 80% de los casos de forma bilateral.
Habitualmente son interhemisféricos y extensos ya que no presentan las adherencias del espacio subdural como en los adultos.
Fig. 7
El borramiento de los surcos,
la compresión del sistema ventricular,
el desplazamiento de la línea media y de la unión entre la sustancia gris-sustancia blanca,
son algunos de los signos que permiten sospechar una colección extraparenquimatosa y particularmente un HSD subagudo.
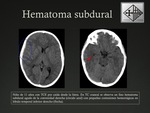
En la TC,
durante la fase aguda (<3 días) se presenta como una colección extraparenquimatosa hiperdensa,
en forma de semiluna.
Fig. 8 Fig. 9
En la fase subaguda,
(1-3 semanas) se vuelve gradualmente isodenso con respecto al parénquima cerebral.
Es importante,
ante la sospecha de un HSD subagudo,
utilizar diferentes tipos ventanas para facilitar su diagnóstico.
En la fase crónica,
(después de 2-3 semanas) es hipodenso con respecto al parénquima cerebral,
adquiriendo la misma densidad que el LCR.
En la RM,
la intensidad de la colección dependerá del tiempo de evolución,
teniendo las mismas características que un hematoma intraprenquimatoso.
Fig. 11
2.3- Hemorragia subaracnoidea: (HSA)
Colección hemática localizada entre la aracnoides y la piamadre.
Se visualiza mejor cuando la sangre se localiza en la cisura de Silvio y en la cisterna interpeduncular.
La prueba de elección para su diagnóstico es la TC,
evidenciándose como una colección extraparenquimatosa hiperdensa.
En la RM,
la secuencia FLAIR es la más sensible para su detección,
observándose como una colección extraprenquimatosa hiperintensa,
permaneciendo el LCR con baja intensidad de señal.
2.4- Hemorragia intraventricular:
Puede asociarse a contusiones,
hematomas intraparenquimatosas,
HSA,
daño axonal difuso (DAD).
Fig. 10
3- Lesiones intraparenquimatosas:
Incluyen las contusiones,
los hematomas intraparenquimatosas y la lesión axonal difusa.
3.1- Contusiones:
Constituyen el 45% de las lesiones traumáticas craneales intraprenquimatosas.
En los niños la flexibilidad del cráneo aumenta el riesgo de presentar contusiones parenquimatosas debido a un traumatismo craneal.
Pueden deberse a un traumatismo directo o secundario a un mecanismo de aceleración-desaceleración del cráneo.
Las contusiones que se producen en el punto de impacto se denominan contusiones por golpe y las que se encuentran en el lado opuesto,
contusiones por contragolpe.
En el 50% de los casos se localizan en el lóbulo temporal (polo temporal,
región temporal inferior y adyacente a la cisura de Silvio).
En el 33% de los casos se sitúan en el lóbulo frontal (región frontal inferior y polo inferior) y en el 25% son parasagitales.
En la TC,
se visualizan como áreas mal definidas de baja densidad.
Fig. 3 Cuando las contusiones son hemorrágicas se observan focos hiperdensos localizados en la sustancia gris superficial. Fig. 10
La RM es más sensible que la TC para detectar contusiones no-hemorrágicas.
La secuencia FLAIR es la que mejor demuestra el edema cortical,
evidenciándose como un área hiperintensa mal definida.
La secuencia T2* eco-gradientes aumenta la sensibilidad para detectar los focos hemorrágicos en la fase aguda,
los cuales se ven como áreas de baja intensidad de señal.
Esta secuencia es muy útil también para detectar el depósito de hemosiderina en la fase crónica.
3.2- Hemorragia intraparenquimatosa:
Se localizan con mayor frecuencia en la sustancia blanca fronto-temporal y en los ganglios basales.
En la TC,
se observa como una lesión hiperdensa en la fase aguda.
Con el tiempo el hematoma se vuelve isodenso con respecto al parénquima cerebral y finalmente adquiere la misma densidad que el LCR.
En la RM,
su apariencia variará en función del tiempo de evolución.
Fig. 11
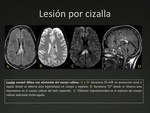
3.3- Daño axonal difuso: (DAD)
Se produce como consecuencia de un traumatismo importante donde existen fuerzas de aceleración y desaceleración súbita asociada a movimientos rotacionales.
Debido a estas fuerzas,
ciertas áreas del cerebro se moverán más lentas que otras ocasionando un mecanismo de cizallamiento que conduce finalmente a la lesión axonal difusa.
Suele ocurrir en accidentes de tráfico de alta velocidad, caídas desde una altura considerable o también como consecuencia de maltrato infantil.
En los casos leves la unión sustancia blanca subcortical suele estar afectada,
mientras que en los más graves se afecta la sustancia blanca profunda,
el centro oval o el cuerpo calloso (particularmente la región posterior del cuerpo y el esplenio).
También puede afectarse la región dorso-lateral del mesencéfalo,
la protuberancia y los pedúnculos cerebelosos.
Los niños más pequeños son más susceptibles que los adultos y que los niños mayores a presentar este tipo de lesión,
debido a la mayor proporción de la cabeza con respecto al cuerpo en esta edad,
al aumento del espacio extraparenquimatoso con LCR,
la mayor laxitud de la musculatura paravertebral cervical y a la debilidad del cráneo.
La TC puede ser normal en el momento inicial.
La presencia de pequeños focos hemorrágicos hiperdensos rodeados de un halo de edema de baja densidad en la sustancia blanca,
en un paciente con un traumatismo de alto impacto,
son altamente sugestivos de DAD.
La RM es la técnica más sensible para su diagnóstico.
Está principalmente indicada en pacientes con marcado deterioro del estado de conciencia y TC cerebral normal.
En las secuencias FLAIR se verán múltiples focos hiperintensos,
redondeados u ovalados,
dispuestos de forma paralela a los tractos axonales.
En las secuencias eco-gradiente dichas lesiones tendrán baja intensidad de señal y de forma característica restringirán en la difusión.
Fig. 14
4- Lesiones cráneo-encefálicas traumáticas secundarias:
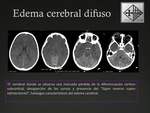
4.1- Edema cerebral difuso:
El edema cerebral postraumático es más común en la edad pediátrica que en los adultos.
La pérdida de la autorregulación del flujo vascular cerebral posterior al traumatismo produce vasodilatación y como consecuencia un edema cerebral.
El edema cerebral es visible mediante técnicas de imágenes a partir de las 24-48hs del evento traumático inicial.
En la TC se observa una disminución de la densidad del parénquima cerebral de forma difusa,
asociado a una pérdida de la diferenciación córtico-subcortical y edema de los surcos.
Puede existir efecto de masa sobre el sistema ventricular y herniaciones.
Fig. 10
Si el edema es profundo,
los gánglios de la base,
el tálamo,
el cerebelo,
mesencéfalo y bulbo pueden mantener su densidad normal dando el "signo reverso supra-infratentorial" caracterizado por el contraste entre la hipodensidad de los hemisferios cerebrales con el del cerebelo y tronco.
Fig. 13
En la RM,
el edema cerebral será hiperintenso en las secuencias potenciadas en T2 y restringirán en la secuencia difusión.
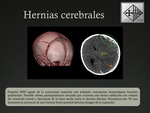
4.2- Herniación cerebral:
Se produce por el desplazamiento de cerebro,
el LCR y los vasos desde un compartimiento craneal hacia otro.
Existen diferentes tipos: subfalcina,
transtentorial central,
uncal,
vermiana superior y amigdalina.
En las hernias subfalcinas el giro cingulado se desplaza a través de hoz del cerebro hacia el otro lado de la línea media,
pudiendo comprimir la arteria cerebral anterior y ocasionar una isquemia.
El desplazamiento del lóbulo temporal a través del tentorio en las hernias uncales,
puede comprimir a la arteria cerebral posterior,
la arteria coroidea anterior y al III par craneal. Fig. 14 Fig. 10
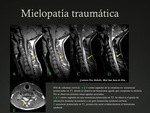
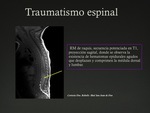
Trauma espinal
El daño espinal traumático en niños es menos frecuente en comparación con los adultos,
sin embargo cuando se produce,
puede ocasionar un aumento de la mortalidad mayor al ocasionado en la edad adulta.
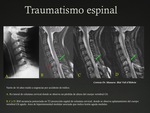
Es importante saber reconocer las distintas variantes anatómicas presentes en la columna cervical infantil para no diagnosticar erróneamente lesiones traumáticas inexistentes.
En los niños menores de 8 años,
las lesiones traumáticas cervicales se localizan con mayor frecuencia entre el occipucio y C3.
Esto puede ser explicado por el hecho que a esta edad la cabeza es proporcionalmente mayor con respecto al cuerpo,
existe una mayor laxitud de la musculatura paravertebral y ligamentaria,
las facetas articulares tienen una orientación más horizontal,
los procesos uncinados estan pobremente desarrollados y la forma de cuña que presentan los cuerpos vertebrales.
La mayor elasticidad de la columna en comparación con la médula explica la mayor tendencia a presentar daño espinal en ausencia de lesiones óseas.
Fig. 16 Fig. 17
Son más frecuentes las lesiones óseas cervicales por avulsión o separación epifisiaria que las fracturas.
Después de los 8 años las lesiones traumáticas cervicales no difieren a las del adulto.
La evaluación radiológica convencional se hace en una proyección antero-posterior,
lateral y la proyección con la boca abierta,
ésta última en niños mayores de 5 años que puedan colaborar.
La tasa de falsos negativos con una única proyección lateral cervical es del 21-26%.
La sensibilidad para detectar lesiones traumáticas cervicales aumenta si se realizan las tres proyecciones.
La TC contribuye en la detección de fracturas vertebrales y ante la sospecha de lesiones intraraquídeas.
La RM es la técnica de elección para la valoración de la médula espinal.
Fig. 15 Fig. 18
Traumatismo no accidental:
Es la primera causa de muerte por daño encefálico en niños menores de 2 años.
Se estima que el 50-90% de los TCE en niños pequeños son causados por abuso.
Es importante saber reconocer los signos que nos hagan sospechar un abuso infantil.
La presencia de fracturas craneales depimidas en un niño con historia de un traumatismo leve tiene que alertar al radiólogo.
De igual manera,
las fracturas que atraviesan la línea media y las fracturas occipitales,
en ausencia de antecedente de traumatismo grave,
son hallazgos altamente sugestivos.
Ante la sospecha de un traumatismo craneal no accidenteal,
la prueba de imagen inicial que se debe realizar es la TC cerebral.
Los mecanismos de lesión intracraneal incluyen por impacto directo, aceleración-desaceleración,
estrangulación,
asfixia o una combinación de los mismos.
El HSD es una manifestación frecuente en el traumatismo no accidenteal.
Puede ocasionarse a partir de un impacto directo o por un mecanismo de aceleración-desaceleración.
Es particularmente frecuente en niños menores de 2 años.
La HSA también es frecuente en los niños maltratados.
Existen ciertos hallazgos que con frecuencia se observan en un TCE no accidental y que por lo tanto nos debe alerta sobre una posible situación de maltrato infantil.
Estos hallazgos son la presencia de hematomas en ausencia de fractura craneal,
HSD interhemisféricos o tentoriales,
HSD bilaterales,
más de un HSD en diferentes estados evolutivos,
HSD en asociación a hemorragias retineanas y edema cerebral. Fig. 19
Ante la sospecha de TCE no accidental es importante buscar otros signos de maltrato infantl como fracturas costales y de huesos largos.
Fig. 20
Tanto la TC como la RM son útiles para identificar hematomas intra y extraparenquimatosos en diferentes fases de evolución,
hallazgo que indica la existencia de sangrados reiterados. Fig. 19 Fig. 21
Es importante tener en cuenta que la densidad de los hematomas puede depender de diversos factores,
entre ellos,
del valor de hematocrito,
de la dilución del sangrado con el LCR y la existencia de alteraciones del estado de la coagulación.
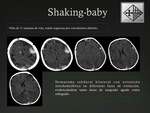
El síndrome del niño sacudido (Shaking Baby) se produce por un mecanismo de aceleración-desaceleración brusco de la cabeza al sacudir violentamente al niño.
Puede ocasionar contusiones y hemorragias intraparenquimatosas,
HSD,
HSA,
así como también DAD.
En muchos casos estas lesiones se asocian a hemorragias retinianas.
Fig. 19
El estrangulamiento,
la asfixia y otras causas de hipoxia conducen a una isquemia cerebral difusa que no respeta un territorio vascular.
Los hallazgos característicos evidenciados por TC en el daño parenquimatoso ocasionado por el síndrome del niño sacudido y por hipoxia secundaria a estrangulación o asfixia son la pérdida de la diferenciación córtico-subcortical y la disminución de la densidad generalizada del parénquima cerebral con respecto al cerebelo.
El cerebelo es más resistente a la hipoxia,
por lo que mantiene su densidad contrastando con la hipodensidad supratentorial.
Fig. 13
En la RM,
las lesiones hemorrágicas corticales agudas se verán como áreas hiperintensas en las secuencias potenciadas en T1 y habrá una pérdida de la intensidad de la señal en las secuencias potenciadas en T2.
La difusión es la secuencia es clave para identificar lesiones parenquimatosas agudas en el maltrato infantil.
Las áreas de isquemia aguda brillarán intensamente en difusión y restringirán en el mapa de ADC.