La OMS [1] se refiere a la seguridad clínica del paciente como un principio fundamental de la atención al mismo y un componente crítico de la gestión de calidad.
Para mejorarla se requiere una amplia gama de medidas entre las que se incluye la seguridad del entorno,
la gestión del riesgo y las prácticas clínicas seguras.
Hajeck y colaboradores introdujeron la artro-R.M.
en 1987,
desde entonces un largo número de publicaciones han demostrado su eficacia en el diagnóstico.
En 1975,
Schneider y colaboradores,
fueron los primeros en describir el abordaje anterior de la articulación glenohumeral para la introducción de medio de contraste con utilización de fluoroscopia,
en la actualidad se conoce como la técnica de Schneider [2].
La artro-RM directa de hombro es un método de diagnóstico invasivo,
que consiste en la realización de una estudio de R.M.
de hombro después de la introducción intra-articular de contraste,
que puede ser realizada mediante palpación directa,
control fluoroscopico,
T.C.,
R.M.
o ultrasonografía [3].
Habitualmente la forma tradicional de realización es mediante un abordaje anterior con control fluoroscopico y utilización adicional de contraste yodado.
No se requiere mucho tiempo,
pero en caso de complicaciones la dosis de radiación puede ser considerable ( 3 rad/min) [4].
Chung et al en 2001 [5] demostraron que el abordaje anterior puede dar lugar a la lesión de estructuras estabilizadoras anteriores de la articulación glenohumeral.
Fueron los primeros en señalar el abordaje posterior en pacientes con síntomas de inestabilidad anterior.
En la artroscopia de hombro actual,
antes de cualquier procedimiento se dibuja en la piel las marcas anatómicas que sirven como referencia y comienzan creando un portal posterior localizado a 1-2 cm y 1-2 cm medial al ángulo posterolateral del acromion
Los primeros estudios que realizamos fueron con abordaje anterior y control fluoroscopico; a raíz de la publicación de Catalano O.A.
et al [6],
nuestro grupo pidió un proyecto de mejora en seguridad clínica,
con el objetivo de mejorar la seguridad del paciente,
renunciando a la utilización de radiaciones ionizantes y la utilización de medio de contraste.
La técnica se realiza en una sala de ecografía convencional,
previo consentimiento informado.
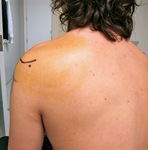
Primero realizamos un marcaje sobre la piel con bolígrafo dermográfico del borde acromial y del proceso coracoideo por delante,
así como del punto teórcio de abordaje posterior,
a 1-2 cm inferior y 1-2 cm medial al ángulo posterolateral del acromion ( fig.
1).
El paciente se encuentra sentado sobre una camilla con el codo flexionado en 90º,
apoyado sobre su pierna y sujetándolo con la mano contralateral de forma suave,
no forzada,
con el antebrazo cruzando el tórax ( fig1),
dicha posición permite una correcta exploración del infraespinoso y visualización del labrum,
así como la posibilidad de aspirar o inyectar dentro de la articulación [7,8,9] (fig.
2).
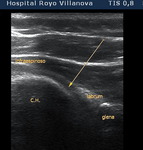
El punto de entrada ideal se encuentra entre infraespinoso y redondo menor (fig3)
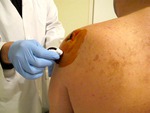
En segundo lugar se limpia la superficie cutánea con povidona yodada (fig.
4) y anestesiamos la superficie cutánea con cloroetilo en aerosol y posteriormente los tejidos blandos con inyección de anestésico.
Bajo rigurosa asepsia,
se introduce una aguja espinal de 22G (BD Spinal Needle 0,7 x 90 mm) bajo control ecográfico hasta alcanzar la cabeza humeral,
evitando el complejo capsulolabral.
Retiramos el fiador y se introduce una mezcla que contiene 0,1 ml de gadolinio,
15 ml de suero salino y 5 ml al 2% de lidocaína [10].
En todos los casos se procede a la tracción y movilización del hombro a explorar para la correcta distribución de la mezcla.
El paso de la mezcla a la articulación debe ser suave y fluida,
sin notamos resistencia debemos de retirar minimante la aguja mientras presionamos el émbolo de la jeringa y en caso necesario medializar ligeramente la punción hasta conseguir nuestro objetivo (fig.
5).
Después de inyectar el contraste y con la articulación distendida se puede observar como refluye,
gota a gota,
a través de la aguja,
la mezcla introducida [11]
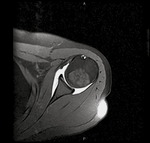
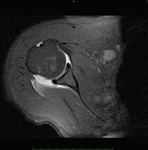
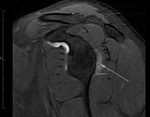
Desde enero del 2009 hasta octubre del 2011 hemos realizado 50 artrografías con abordaje posterior ecodirigido.
En 49 casos se consiguió una correcta distensión capsular; en una de ellas hubo que repetir el procedimiento.
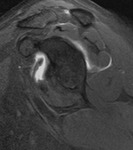
En 5 casos se aprecio extravasación significativa del medio de contraste al infraespinoso,
que no impidieron una correcta valoración del prueba (fig.
6 y 7).
En tres de los casos tuvimos un cuadro de reacción vaso vagal que se resolvieron sin complicaciones con maniobras habituales.
El volumen inyectado fue entre 12-15 ml como medio,
en un caso fue de 8ml por restricción capsular y otro más de 20 ml,
por laxitud capsular.
La duración del procedimiento,
incluida la preparación de la sala y material no fue superior a los 15 minutos.
No hemos tenido complicaciones tardías.