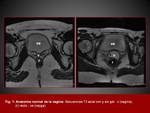
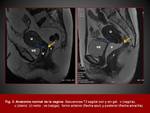
ANATOMIA
La vagina es una estructura tubular fibromuscular tapizada por un epitelio escamoso estratificado.
Rodeando a la mucosa,
se encuentra la capa submucosa constituida por fibras elásticas y de colágeno y la capa muscular,
con un estrato interno de fibras longitudinales y otro externo de fibras circulares.
Por fuera de esta capa se encuentra la adventicia que contiene un plexo venoso bien desarrollado.
La vagina tiene una rica vascularización que procede de la arteria vaginal y uterina y los plexos que se forman entre ellas.
La arteria rectal media,
rama de la arteria iliaca interna,
irriga el tercio media de la vagina y la arteria pudenda interna,
suple el tercio inferior.
Adicionalmente,
el tercio inferior recibe vascularización de la región femoral a través de la arteria pudenda externa.
El drenaje venoso se realiza a través de plexos vaginales y uterinos.
La vagina tiene un complejo drenaje linfático relacionado su desarrollo embriológico.
Los dos tercios superiores,
drenan a ganglios linfáticos iliacos internos y externos.
Parte del tercio superior drena directamente a ganglios linfáticos del área sacra y el tercio inferior a ganglios de la región inguinal.
Convencionalmente,
se divide a la vagina en tres tercios.
El tercio superior incluye los fornix.
El tercio medio se sitúa a nivel de la base de la vejiga y el tercio inferior se encuentra adyacente a la uretra.
Mientras que la pared anterior y lateral finaliza en el cérvix,
la pared posterior se extiende sobre el orificio cervical externo.
( Fig. 1))( Fig. 2)
EMBRIOLOGIA
Los conductos de Muller dan origen a los dos tercios superiores de la vagina que está cubierto por un epitelio columnar.
El tercio inferior deriva del seno urogenital o cloaca que prolifera en sentido ascendente y se diferencia en epitelio escamoso.
Durante el segundo trimestre de la gestación,
el epitelio escamoso urogenital,
migra y cubre el epitelio columnar glandular mulleriano.
A la 18 semana de gestación,
este proceso se completa y alcanza los fornix y el cérvix.
( Fig. 3).
TÉCNICA
Preparación previa:
- Fármaco espasmolítico 30’ vía intravenosa (n-butilbromuro de hioscina) antes de la exploración.
- Vejiga vacía
- Repleción vaginal con gel de ultrasonidos.
Secuencias:
- T1 y T2 FSE en planos axial,
sagital y coronal
- T2 FSE con supresión grasa (axial,
coronal o sagital)
- 3D T1 con supresión grasa,
pre-contraste y adquisición
dinámica multifase.
Las secuencias tras la administración de contraste son útiles para caracterizar masas pélvicas,
detectar diseminación peritoneal o poner de manifiesto la existencia de una fistula vaginal oculta.
APARIENCIA NORMAL DE LA VAGINA EN RM
En secuencias T1,
muestra una señal intermedia,
similar a la uretra anteriormente y al recto posteriormente.
En secuencias T2 se pueden identificar tres capas en la vagina: una banda de alta intensidad de señal producida por las secreciones vaginales que delimita la mucosa vaginal, la capa submucosa y muscular que aparecen como una banda de baja intensidad de señal y la adventicia que ,
junto con el plexo venoso vaginal,
muestran alta intensidad de señal debido al flujo lento en los pequeños vasos.
La estimulación estrogénica,
afecta a la apariencia de la vagina.
La línea hiperintensa central puede ser muy fina o estar ausente en la premenarquia y en mujeres postmenopáusicas.
En cambio,
es más prominente en mujeres premenopausicas durante la fase proliferativa y secretora inicial del ciclo menstrual.
La mucosa realza tras la administración de contraste.
ANOMALIAS CONGÉNITAS
La vagina se desarrolla por la interacción embriológica entre los conductos de Muller y el seno urogenital.
Las anomalías congénitas de la vagina se producen por alteración de la fusión lateral de los conductos de Muller y el seno urogenital, la ausencia congénita de conductos de Muller,
o por anomalías de la fusión vertical.
Clínica: masa y dolor abdominal cíclico,
amenorrea primaria (obstrucción completa a nivel vaginal)
Complicaciones: hematocolpos,
hematometra,
endometriosis,
adherencias pélvicas.
La RM:
- Valora la anatomía pélvica
- Detecta anomalías uterinas asociadas
- Ayuda a seleccionar la técnica quirúrgica.
Tipos de anomalías congénitas:
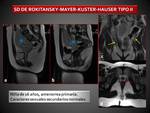
Ausencia de desarrollo de los conductos de Muller: : Sd de
Rokitansky- Mayer-Kuster- Hauser:
Constituye la clase I de las anomalías congénitas de los
conductos de Muller y consiste en la ausencia congénita de
útero y vagina.
Se han descrito dos tipos:
- Tipo I: aplasia uterovaginal aislada. La prevalencia es de 1 de cada 5000 mujeres y es la segunda causa de amenorrea primaria.
El cariotipo es 46 XX y los caracteres sexuales son normales.
Los genitales externos,
los ovarios y las trompas también son normales,
persistiendo,
en la mayoría de los casos,
un remanente vaginal inferior poco profundo.
Ocasionalmente,
se pueden observar cuernos uterinos rudimentarios no funcionantes y en el 6-10% existe un remanente uterino con tejido endometrial que puede producir hematometra y dolor abdominal cíclico. La mayoría de los casos son esporádicos y en los casos familiares se observa una herencia AD con una penetrancia variable.
- Tipo 2 o asociación MURCS (Mullerian duct aplasia,
renal displasia and cervical somite anomalies) que incluye además,
anomalías renales (agenesia renal,
ectopia de uno o ambos riñones,
riñón en herradura...),
esqueléticas (escoliosis,
fusión vertebral,
Klippel Feil,
deformidad de Sprengel,
espina bífida) auditivas (malformaciones del oído medio o defectos neurosensoriales) y menos frecuentes cardiovasculares (Tetralogía de Fallot,
estenosis pulmonar,
defecto septal atrial).
( Fig. 4)
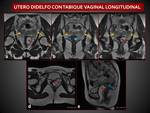
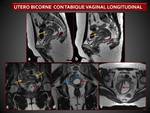
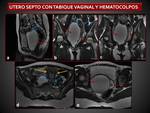
Septo vaginal longitudinal
Se produce por un fallo en la fusión de los conductos de
Muller o en la reabsorción del septo vaginal.
Puede ser obstructivo o no obstructivo.
( Fig. 5 )( Fig. 6 ).
En Rm el septo vaginal aparece como una fina estructura
hipointensa en T1 y T2,
hallazgo que se observa mejor en
secuencias T2 en el plano coronal.
Existe un tipo de alteración de la fusión lateral que consiste
en un útero doble asociado a una hemivagina obstructiva.
Con frecuencia se asocia a agenesia renal del lado de la
hemivagina obstruida.
Durante la pubertad,
las pacientes
presentan dolor pélvico y masa paravaginal.
La resección
del tabique vaginal,
alivia los síntomas y previene futuras
complicaciones como la endometriosis por el flujo
menstrual retrógrado,
dolor pélvico crónico o infertilidad.
En secuencias T1 se observa hiperintensidad en el canal
vaginal o en la cavidad endometrial por los productos de
degradación de la hemoglobina,
mientras que las
secuencias T2,
muestran hipointensidad debido a la
metahemoglobina intracelular o deoxihemoglobina.( Fig. 7).
Septo vaginal transverso
Se producen como resultado de la falta de fusión de la parte
más distal de los conductos de Muller con la parte más
proximal del seno urogenital.
Se ven con más frecuencia
asociados a anomalías de los conductos de Muller clase III.
Los pacientes son asintomáticos hasta la menarquía,
presentando dolor pélvico cíclico. El tratamiento consiste en
la resección del septo y la reconstrucción del segmento de
vagina aplasico o hipoplasico.
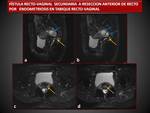
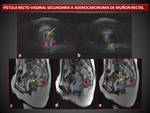
FISTULAS
Los procedimientos ginecológicos,
obstétricos y quirúrgicos son la principal causa de las fistulas del aparato genital femenino,
siendo la vagina la estructura más frecuentemente implicada.
Otras causas incluyen: tumores ginecológicos,
EII,
radioterapia,
infección y trauma.
( Fig. 8 ),( Fig. 9 ).
Las fistulas rectovaginales son las más frecuentes,
pero también puede haber trayectos fistulosos entre la vagina y colon,
ID,
ano o vejiga.
La EII es la causa del 24-25% de todas las fistulas recto-vaginales.
La mayoría se desarrollan en el tercio inferior de la vagina y responden bien a tratamiento quirúrgico. Las fistulas postradioterapia se localizan generalmente más altas y la comunicación se establece entre el fornix posterior y el tercio medio del recto.
La mayoría de las fistulas vésico-vaginales son secundarias a cirugía de procesos benignos.
En pacientes con tumores las fistulas ocurren como consecuencia del tumor primario,
de la recurrencia o como complicación del tratamiento quirúrgico o radioterapia.
Los síntomas más frecuentes consisten en flujo anormal con vaginitis de repetición,
salida de aire,
heces u orina por la vagina,
incontinencia urinaria y dispareunia.
El manejo quirúrgico de las fistulas vaginales depende de su localización,
curso,
complejidad y del proceso subyacente.
La RM es la técnica de elección en la valoración inicial de las pacientes con sospecha de fistula vaginal.
Su papel consiste en:
- Determinar si existe o no fistula.
- Definir la localización anatómica y curso del trayecto fistuloso.
- Determinar si la fistula es simple o compleja: las simples,
suelen tener un diámetro menor de 5mm,
son únicas y generalmente se producen en tejidos no radiados.
Las complejas,
son más largas e incluyen múltiples tractos.
- En caso de tumores,
determinar si la fistula se produce en el contexto de recurrencia tumoral o fibrosis postradioterapia,
hallazgo importante en el manejo terapéutico.
El aspecto de la fistula depende de que este llena de liquido,
aire o ambas.
En secuencias T2 o STIR,
se observa una comunicación llena de líquido con alta intensidad de señal.
Los tractos fistulosos llenos de aire aparecen hipointensos en todas las secuencias de pulso.
El plano sagital es optimo para valorar la interrupción de la capa muscular de la pared posterior de la vejiga en una fistula vesicovaginal o de la pared anterior del recto en una fistula recto-vaginal.
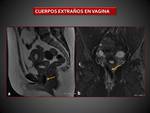
CUERPOS EXTRAÑOS
- Postquirúrgicos
- Elementos contraceptivos
- Artículos de higiene ( Fig. 10).
- Otros objetos en casos psiquiátricos
Existe riesgo de perforación,
abrasión,
necrosis por compresión y vaginitis.
QUISTES
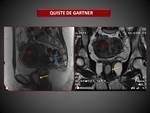
a) QUISTES DE GARTNER
Su prevalencia es del 1-2% y son con frecuencia,
hallazgos incidentales.
Los quistes de Gartner se desarrollan a partir de remanentes de los conductos de Woff.
Clínicamente son indistinguibles de los verdaderos conductos de Gartner que se originan de remanentes de los conductos de Muller.
Se localizan habitualmente en la pared anterolateral de los dos tercios superiores de la vagina.
En RM,
se presentan como lesiones quísticas ovoideas,
y ocasionalmente septadas de < 2cm,
con una intensidad de señal baja o intermedia en secuencias T1 (dependiendo su contenido proteico) y alta señal en secuencias T2.
( Fig. 11)
Debido a que pueden asociarse a otras anomalías genitourinarias,
es importante ampliar campo de visión para descartar alteraciones renales asociadas.
Plantean diagnostico diferencial con los divertículos uretrales,
siendo esta distinción relevante clínicamente,
ya que estos últimos exigen corrección quirúrgica mientras que el quiste tiene un tratamiento conservador u ocasionalmente mediante aspiración o esclerosis.
b) QUISTE DE BARTHOLINO
Se localiza en la pared posterolateral del tercio posteroinferior de la vagina en la proximidad del introito y en los labios mayores de la vulva.
Aparecen como estructuras quísticas uniloculares,
de 1-4 cm de diámetro,
hiperintensas en T2 y con señal intermedia o baja en T1,
dependiendo de su contenido proteico o mucinoso.
( Fig. 12).
Cuando se infectan,
la pared se engruesa y muestra un realce en anillo tras la administración de contraste.
c) QUISTES EPIDERMICOS DE INCLUSION
Lesiones quísticas adquiridas que se localizan en zonas de traumatismo previo o cirugía,
generalmente en la pared posterior o lateral de la vagina.
Presentan márgenes bien definidos y no realzan tras la administración de contraste.
TUMORES BENIGNOS
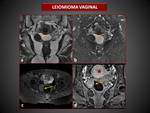
a) LEIOMIOMAS VAGINALES
Lesión de bordes bien definidos,
redondeada,
hipointensa en secuencias T1 y T2 y realce intenso y homogéneo tras la administración de gadolinio.
Pueden presentar áreas de degeneración mixoide y quística que se observan como focos hiperintensos en T2 o degeneración hemorrágica,
apareciendo hiperintensos en T1 y T2.
( Fig. 13).
Se localizan preferentemente en la pared anterior de la vagina,
en la línea media y presentan un tamaño que varía de 1 a 5 cm.
b) HEMANGIOMAS
Se originan en la infancia,
crecen lentamente y pueden involucionar espontáneamente.
Presentan señal intermedia en T1 con áreas de alta señal periféricas debido a la grasa intralesional.
En T2 se muestran hiperintensas y pueden observarse niveles liquido-liquido y focos lineales o puntiformes de baja señal debido a vacio de flujo en los vasos o a calcificación.
TUMORES MALIGNOS
Son tumores raros,
suponen el 2-3% de todos los tumores del tracto genital femenino y el quinto tumor más frecuente después del de ovario,
útero,
cérvix y vulva.
Esta prevalencia tan baja puede ser debida a los criterios de clasificación establecidos por la International Federation of Ginecology and Obstetrics (FIGO).
De acuerdo con esta clasificación,
se debería diagnosticar un tumor vaginal solamente en los casos en los que se ha excluido otros tumores ginecológicos.
La neoplasia intraepitelial vaginal (VAIN) se produce junto a la neoplasia intraepitelial cervical y se cree que tiene una etiología común: el virus del papiloma humano.
A diferencia de lo que ocurre en el cérvix,
en la vagina,
las lesiones producidas por VPH provienen de áreas de metaplasia escamosa secundarias a traumatismos en la mucosa por el uso de tampones o el coito.
Sin embargo,
no ha sido bien establecida la relación entre VAIN y carcinoma vaginal invasivo.
El diagnostico se realiza generalmente por medio del examen físico y la biopsia.
La RM es clave para valorar:
- Localización del tumor
- Extensión parametrial
- Afectación de la pared de la pelvis
- Diseminación a la vejiga,
uretra,
recto y ganglios linfáticos.
- Planificar el tratamiento quirúrgico y radioterápico.
- Complicaciones del tratamiento: fístulas rectovaginales o rectovesicales.
- Diferenciar recurrencia tumoral de tejido fibroso: el tejido fibroso aparece hipointenso en secuencias T2 y el tumor demuestra intermedia o alta señal.
- Sangrado vaginal indoloro (60-80% )
- Flujo vaginal anormal (30%)
- Síntomas urinarios (20%)
-Dolor pélvico o hemorragia (en casos avanzados)
(15-30%)
- Tumor vaginal (15-0%)
- Asintomáticas (10-25%)
- Técnica de estudio por RM:
- Secuencias en plano axial T1 y T2 FSE obtenidas a través
de la pelvis,
desde la bifurcación aortica hasta la vulva.
- Secuencia sagital T2 FSE: valorar la extensión del tumor
a la vejiga,
uretra,
útero y recto.
- Secuencias coronales T2 FSE
- Secuencias de alta resolución T2 FSE axiales oblicuas
(perpendiculares al eje largo de la vagina),
que son las
que mejor valoran la relación del tumor con los tejidos
paravaginales y la extensión de la enfermedad.
- No se utiliza de forma rutinaria la administración de
gadolinio ya que los tejidos paravaginales realzan
intensamente,
lo que dificulta la diferenciación del tumor
de los tejidos adyacentes.
Está basado en la exploración física y pruebas de laboratorio (recuento sanguíneo y bioquímica) y con frecuencia incluye sigmoidoscopia,
cistoscopia,
enema de bario y UIV.
El TC se puede emplear para la valoración de adenopatías,
pero la Rm es la técnica de elección para determinar la extensión local ( Fig. 14).
En el estadio I de FIGO,
los tumores están confinados a la mucosa vaginal y tienen una apariencia superficial.
Aparece como una masa o placa de intensidad intermedia en secuencias T2,
conservando la señal hipointensa de la capa muscular vaginal externa.
En el estadio II de la FIGO,
el tumor invade los tejidos paravaginales pero no se extiende a las paredes de la pelvis.
Existe una pérdida de la hipointensidad de la capa muscular externa de la vagina.
En el estadio III de la FIGO,
el tumor se extiende a las paredes de la pelvis y aparece alta señal en los músculos del suelo pélvico (elevador del ano,
obturador interno y piriforme) en secuencias T2.
En el estadio IV A,
el tumor invade las paredes de la vejiga o el recto o se extiende a la pelvis verdadera,
observándose un aumento de señal en la pared del recto o la vejiga en secuencias T2.
En el estadio IV B : afectación del peritoneo,
asas intestinales o metastasis a distancia ( pulmón,
hígado y hueso).
- por extensión directa a la vejiga,
uretra o recto.
- por vía linfática: depende de la localización del tumor. Los tumores que se originan en el tercio superior y medio drenan a ganglios obturadores,
iliacos internos y externos y paraaorticos. Los tumores que se originan en el tercio inferior drenan a ganglios inguinofemorales. Los tumores de la pared posterior drenan a ganglios glúteos, sacros y rectales.
- por vía hematogena: pulmonar y con menor frecuencia hepática y ósea.
La RM determina la extensión de la enfermedad,
facilitando el planteamiento terapéutico.
Los tumores superficiales que afectan al fornix posterior o cúpula vaginal se tratan con vaginectomia radical +histerectomía + linfadenectomia pélvica.
Los tumores superficiales del tercio inferior se tratan con excisión radical y linfadenectomia inguinal.
Los tumores infiltrativos profundos se tratan con radioterapia pélvica externa
Para la enfermedad metastasica se utiliza quimioterapia
El estadio tumoral es el factor predictivo más importante que determina la supervivencia.
La supervivencia media es del 45%..
Estudios han demostrado que los tumores mayores de 5 cm tienen un peor pronóstico mejorando la supervivencia en tumores menores de 4 cm.
Actualmente se considera que la edad de la paciente,
la localización del tumor y el tipo de celula,
no influyen en el pronóstico aunque existen estudios que muestran una mayor recurrencia en tumores localizados en la pared posterior y mejor supervivencia en los tumores del tercio superior.
Estadio I y II: supervivencia del 80% a los 5 años
Estadio III y IV: supervivencia del 20% a los 5 años.
La mayoría de las recurrencias se producen en el primer año y ensombrecen el pronóstico.
Las lesiones del tercio superior tienden a recurrir localmente y las del tercio inferior tienden a extenderse a las paredes de la pelvis y a dar metastasis a distancia.
Los melanomas y los sarcomas tienen unos índices de supervivencia muy bajos en relación con adenocarcinomas y carcinomas escamosos.
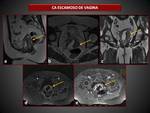
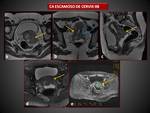
CARCINOMA ESCAMOSO DE VAGINA:
Constituyen el 90% de los tumores vaginales primarios,
son más frecuentes en mujeres postmenopáusicas (en su mayoría entre los 60-70 años) y tienden a localizarse en la pared posterior del tercio vaginal superior.
Los factores de riesgo incluyen: edad avanzada,
VPH,
neoplasia vaginal intraepitelial (VAIN),
carcinoma previo de cérvix o vulva y antecedentes de tratamiento radioterápico de tumores cervicales o de vulva.
Se distinguen 3 tipos:
- Ulcerado (50%): lesión mal definida,
difusa e irregular
- Lesión nodular o exofítica (30%),
masa lobulada bien definida
- Lesión anular constrictiva (20%),
engrosamiento circunferencial
El patrón nodular o exofitico se asocia a mejor pronóstico que el ulcerado.
En secuencias T1 presentan una señal intermedia y con frecuencia no son visibles o solo se observa una alteración en el contorno vaginal. En secuencias T2 aparecen como masas con una señal intermedia a alta.
( Fig. 15).
Tienden a la diseminación temprana,
con invasión directa de la vejiga,
uretra o recto y a ganglios linfáticos pélvicos o inguinales.
CARCINOMAS DE VAGINA PRIMARIOS NO ESCAMOSOS
Suponen el 15% de todos los tumores vaginales.
Suelen afectar a mujeres más jóvenes,
en un estadio más temprano y suelen tener mejor pronóstico.
a) Adenocarcinoma de celulas claras:
Supone el 5-10% de los tumores vaginales
Se produce en mujeres jóvenes,
generalmente por debajo de los 35 años,
con un pico entre los 15 y 22 años.
2/3 de las mujeres tienen antecedentes de exposicion materna al DES (Dietilestilbestrol) durante el embarazo.
Aproximadamente 1 de cada 1000 mujeres expuestas intrautero,
desarrollaron el tumor.
También se observa con frecuencia en áreas de adenosis vaginal,
focos de endometriosis y remanentes de los conductos de Wolff.
Se localiza preferentemente en la pared anterior del tercio superior de la vagina.
Aparece como una masa vaginal lobulada,
o un engrosamiento difuso circunferencial de la pared.
En RM se observa como una lesión isointensa en T1 e hiperintensa en T2.
( Fig. 16).
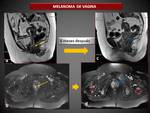
b) Melanoma:
Supone menos del 3% de los tumores vaginales,
siendo más comunes en la vulva.
Afecta a mujeres postmenopáusicas (el 75% tienen más de 50 años)
Tiene predilección por las paredes anterior y laterales del tercio inferior de la vagina.
Aparece como una masa nodular,
lobulada o pedunculada de color marronaceo negruzco en la mucosa o submucosa vaginal que con frecuencia se ulcera y necrosa.
En ocasiones se puede presentar como una masa amelanotica.
Los hallazgos en imagen dependen de la cantidad de melanina y la presencia de hemorragia o necrosis intratumoral.
Algunos tumores presentan una apariencia típica con alta señal en las secuencias T1 y baja señal en T2 o señal intermedia o alta en T1 e intermedia o alta señal en T2.
( Fig. 17).
El melanoma amelanotico aparece hipointenso en T1 y con señal intermedia o alta en T2.
Típicamente se ven mejor en las secuencias con supresión grasa.
c) Leiomiosarcoma
Suponen menos del 2% de los tumores vaginales y derivan del musculo liso.
Afecta a mujeres en un rango amplio entre 25 y 85 años y con frecuencia se producen después de tratamiento de radioterapia del tracto genital.
Se cree que se origina del septo rectovaginal y afecta sobre todo a la parte superior de la vagina.
Aparece como una lesión nodular submucosa.
Presenta una señal intermedia a alta en T2 y baja a intermedia en T1 (ocasionalmente con áreas hiperintensas secundarias a hemorragia aguda), con marcada hiperintensidad en STIR y realce heterogéneo tras la administración de gadolinio ( Fig. 18).
d) Sarcoma sinovial de celulas fusiformes
Tumor muy raro que deriva de celulas epiteliales o mesenquimales.
Aparece como una lesión bien definida,
lobulada con señal intermedia y heterogénea en T1,
hiperintensa con áreas hipointensas en T2 y realce precoz y heterogéneo tras la administración de gadolinio.
Produce un desplazamiento de las estructuras adyacentes más que una invasión local.
e) Linfomas
Se presenta como una masa bien definida con una intensidad de señal y un patrón de realce inespecífico.
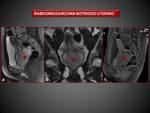
f) Sarcoma botrioide o Rabdomiosarcoma embrionario
Es un tumor maligno que se presenta en niñas hasta los seis años,
con un pico
a los 3 años.
Aparece con una masa con aspecto de racimo de uvas con alta
señal en secuencias T2.
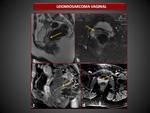
g) Tumor vaginal del seno endodérmico
Es un tipo de Adenocarcinoma muy poco frecuente que deriva de las celulas germinales,
afectando a niñas de menos de 3 años con un pico de incidencia a los 10 meses.
Aparece como una lesión polipoidea,
con márgenes irregulares y realce heterogéneo, a menudo con ulceración.
Típicamente,
los niveles de alfafetoproteina están elevados,
hallazgo útil para monitorizar la respuesta al tratamiento.
Suponen el 80% de los tumores vaginales, generalmente por extensión directa de tumores del tracto urogenital,
sobre todo,
tumores de ovario,
endometrio,
cérvix y recto,
siendo menos frecuente las metastasis vaginales por tumores extragenitales (colon,
mama,
páncreas e intestino delgado).
El 80% de las metastasis se producen en los primeros tres años del tumor primario.
La apariencia en RM de las metastasis en la vagina es similar al tumor primario,
siendo las secuencias T2 mejores para valorar su extensión.
a) Metastasis de tumores ginecológicos
En el cáncer de cérvix,
la afectación vaginal ocurre en enfermedad avanzada,
en el estadio IIIB de la FIGO.
Estos tumores invaden sobre todo los dos tercios superiores de la vagina, la diseminación es por contigüidad y el patrón de crecimiento puede ser de tipo infiltrativo o masa.
Presentan una señal intermedia o alta en T2 y baja en T1.
( Fig. 19).
La metastasis de Adenocarcinoma de endometrio aparece como una masa mal definida,
con señal heterogénea en T2 y baja señal en T1 y se localizan típicamente en la cúpula vaginal.
El cáncer de ovario se extiende a la vagina secundariamente a la diseminación peritoneal y afecta con más frecuencia a la cúpula vaginal (por carcinomatosis en fondo de saco de Douglas).
Se aprecia mejor en secuencias sagitales T2.
En las pacientes que presentan histerectomía previa como tratamiento de su cáncer ginecológico,
no es posible distinguir por RM entre un tumor vaginal primario y una metastasis.
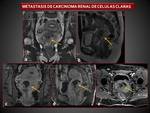
b) Metastasis de tumores no ginecológicos: ( Fig. 20),( Fig. 21)
Los canceres de recto y vejiga pueden afectar a la vagina en estadios avanzados.
En los adenocarcinomas rectales la afectación vaginal consiste en una lesión mal definida heterogénea con señal intermedia o alta en T2 dependiendo de su contenido mucinoso y baja intensidad en T1.