1.
INTRODUCCIÃN
Los nÃģdulos tiroideos (NT) podemos definirlos como lesiones focales,
ecogrÃĄficamente distintas al parÃĐnquima circulante.
Es una patologÃa muy frecuente,
palpÃĄndose ÃĐstos en el 4-7% de la poblaciÃģn general y encontrÃĄndose hasta en un 50% de las autopsias.
La prueba de imagen de elecciÃģn para su estudio es la ecografÃa de alta resoluciÃģn.
Pero muchas veces su hallazgo es incidental,
mediante tomografÃa computerizada (TC) de tÃģrax,
o resonancia magnÃĐtica (RM) o Doppler de troncos supraaÃģrticos.
Por este motivo,
y por la alta sensibilidad que presenta la ecografÃa en su detecciÃģn,
en los Últimos aÃąos se ha producido lo que algunos autores denominan una âepidemia de nÃģdulos tiroideosâ.
El mÃĐtodo indicado para una correcta evaluaciÃģn de la beningnidad o malignidad del NT es la punciÃģn-aspiraciÃģn mediante aguja fina (PAAF).
Pero,
como es lÃģgico,
es imposible pinchar todos los NT que se detectan,
fundamentalmente porque se sobrecargarÃa el sistema sanitario y se alarmarÃa a la poblaciÃģn.
AdemÃĄs,
tan sÃģlo el 7% de los NT son malignos.
Por todo lo dicho anteriormente,
el radiÃģlogo tiene un papel fundamental en intentar discriminar mediante ecografÃa que nÃģdulos presentan una serie de signos sugestivos de malignidad,
para su posterior estudio mediante PAAF; y que nÃģdulos por sus caracterÃsticas,
son probablemente benignos.
En los siguientes apartados se detallarÃĄ en quÃĐ caracterÃsticas ecogrÃĄficas debemos de fijarnos cuando observamos un NT,
y cuales son mÃĄs especÃficas para diferenciar benignidad o malignidad en la lesiÃģn.
Antes,
se ofrecerÃĄ una relaciÃģn de las etiologÃas benignas y malignas que pueden provocar nÃģdulos en la glÃĄndula tiroidea,
asà como los parÃĄmetros clÃnicos que hay que tener en cuenta a la hora de juzgar la lesiÃģn.
Por Último,
hacer menciÃģn a una tÃĐcnica cada vez mÃĄs en desuso para la evaluaciÃģn de los NT,
la gammagrafÃa.
Esta prueba se suele usar sÃģlo en pacientes con una supresiÃģn de los niveles de la hormona tiroidea estimuladora (TSH),
valorando la funciÃģn tiroidea del nÃģdulo y del resto de la glÃĄndula.
ClÃĄsicamente,
los NT se han clasificado como âcalientesâ cuando son funcionantes o âfrÃosâ,
cuando no lo son.
Cuando son calientes,
la probabilidad de que sean malignos es muy baja (<0,5%).
Si son frÃos,
comÚnmente se decÃa que el riesgo de malignidad aumentaba.
Pero se ha comprobado que el 77-94% de los NT frÃos son tambiÃĐn benignos, presentando la prueba un valor predictivo positivo muy bajo.
Por lo tanto,
la utilidad de la gammagrafÃa en la evaluaciÃģn de los NT es muy limitada.
2.
ETIOLOGÃA DE LOS NT
2.1PATOLOGÃA BENIGNA
- Hiperplasia multinodular: Aumento difuso del tiroides con mÚltiples nÃģdulos coloides en su interior.
Es la causa mÃĄs frecuente de NT y de hipertiroidismo en el anciano.
Son nÃģdulos con frecuente componente quÃstico y si tienen gran tamaÃąo,
se asocian a septos internos.
- Adenoma folicular: Tumor benigno encapsulado,
bien delimitado,
que muestra evidencias de diferenciaciÃģn folicular.
Si es tÃģxico,
suele presentarse en ancianos y tener un gran tamaÃąo (> 3cm).
Comprime el parÃĐnquima adyacente y puede presentar ÃĄreas de hemorragia,
fibrosis,
calcificaciÃģn y degeneraciÃģn quÃstica central.
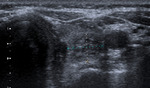
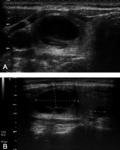
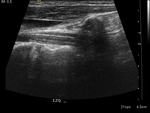
- Tiroiditis de Hashimoto: Proceso inflamatorio crÃģnico en el que intervienen factores autoinmunitarios.
Aparece con mÃĄs frecuencia en mujeres de edad media.
Se puede asociar a otras enfermedades autoinmunes y existe un aumento de incidencia del linfoma tiroideo Fig. 1).
2.2 PATOLOGÃA MALIGNA
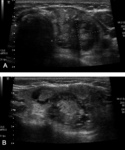
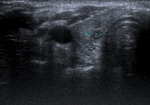
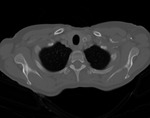
- Carcinoma (Ca) papilar: Es el tumor tiroideo mÃĄs frecuente (75%). Tiene una frecuencia de presentaciÃģn bimodal con dos picos: uno entre la segunda y tercera dÃĐcada; y otro mÃĄs tardÃo en la edad media de la vida.
Posee un crecimiento lento con extensiÃģn frecuente a las estructuras vecinas (ganglios linfÃĄticos laterocervicales),
siendo infrecuente la diseminaciÃģn hematÃģgena.
Su pronÃģstico es excelente (90-95% de supervivencia en 20 aÃąos) (Fig. 2 ).
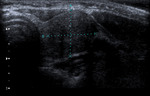
- Ca folicular: Representa el 10% de los tumores tiroideos.
Se presenta en pacientes de edad avanzada.
Es encapsulado y sÃģlo se diferencia del adenoma folicular si hay invasiÃģn de la cÃĄpsula o invasiÃģn vascular.
De hecho,
tiene mÃĄs tendencia a diseminarse vÃa hematÃģgena.
Su pronÃģstico tambiÃĐn es favorable (75% de supervivencia en 20 aÃąos).
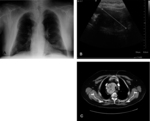
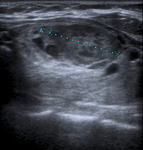
Un subtipo del Ca folicular es el Ca de cÃĐlulas de HÞrthle,
que tiende a ser mÃĄs invasor y menos radiosensible (Fig. 3 ).
- Ca medular: Constituye el 5% del total de tumores tiroideos. Puede ser esporÃĄdico (el 80% de los casos),
o familiar (20%),
como parte de una MEN (neoplasia endocrina mÚltiple) tipo 2 o sin tumores asociados.
En los casos esporÃĄdicos suele presentarse en la sexta o sÃĐptima dÃĐcada de la vida.
Normalmente se observan adenopatÃas en el momento del diagnÃģstico,
tiende a calcificarse y comÚnmente provoca metÃĄstasis a - Ca anaplÃĄsico: Representa menos del 5% de los tumores de la glÃĄndula tiroidea.
Aunque puede aparecer a cualquier edad,
suele verse en la sexta y sÃĐptima dÃĐcada de la vida.
Es de crecimiento rÃĄpido,
con invasiÃģn y compresiÃģn de estructuras vecinas.
A pesar de la cirugÃa radical,
el pronÃģstico es muy pobre (supervivencia de 5% a los 5 aÃąos).
distancia.
Es por lo tanto un tumor mÃĄs agresivo,
con un pronÃģstico de 42-90% de supervivencia a los 10 aÃąos.
- Linfoma: Es infrecuente (< 5% de todos los tumores tiroideos),
siendo normalmente del tipo no Hodgkin.
Pueden originarse como parte de un linfoma sistÃĐmico o como un tumor primario,
ocurriendo normalmente en el seno de una tiroiditis de Hashimoto.
- Sarcoma: Son casos excepcionales,
constituyendo menos del 1% de los tumores.
Son muy agresivos,
siendo a veces muy difÃcil diferenciarlos de los Ca anaplÃĄsicos.
El periodo de supervivencia mÃĄs largo registrado en la literatura es de 11 aÃąos.
- MetÃĄstasis: Son raras y generalmente se originan de Ca de pulmÃģn,
mama y riÃąÃģn.
Se debe sospechar cuando encontremos un nÃģdulo sÃģlido en un paciente con un tumor primario conocido.
3.
PARÃMETROS CLÃNICOS
Junto con las caracterÃsticas ecogrÃĄficas, a la hora de valorar si realizamos PAAF a un NT,
tambiÃĐn debemos de tener en cuenta una serie de cuestiones:
- La presentaciÃģn clÃnica.
Orientan a malignidad la palpaciÃģn de un nÃģdulo de consistencia firme con mÃĄrgenes mal definidos,
con fijaciÃģn a estructuras adyacentes,
un crecimiento reciente,
presencia de adenopatÃas en el cuello y la coexistencia de disfagia,
disfonÃa,
estridor larÃngeo,
disnea y tos.
- La existencia de factores de riesgo: Edad menor de 20 y mayor de 70 aÃąos,
varÃģn,
historia de radiaciÃģn en cabeza y cuello en la infancia e historia familiar de Ca tiroideo.
- Las pruebas de funciÃģn tiroidea.
4. PARÃMETROS ECOGRÃFICOS
El radiÃģlogo debe de tener en cuenta cada vez que describa un NT las siguientes caracterÃsticas:
4.1 NÃMERO DE NÃDULOS
La presencia de mÚltiples nÃģdulos no es sinÃģnimo de benignidad.
El riesgo de malignidad es similar en una hiperplasia multinodular y en un nÃģdulo solitario.
De hecho,
el Ca folicular con frecuencia es encontrado en tiroides multinodulares,
y el Ca papilar es multifocal en el 20% de los casos.
En un paciente con mÚltiples NT,
uno o mÃĄs nÃģdulos pueden ser seleccionados para biopsia,
en base a la exploraciÃģn clÃnica,
las caracterÃsticas ecogrÃĄficas y los factores de riesgo.
De hecho,
si existen antecedentes de radiaciÃģn de cuello en pacientes con tiroides multinodular,
esta indicada la tiroidectomÃa aunquela PAAFsea negativa,
pues existe una alta incidencia de malignizaciÃģn.
De todas formas,
hay que reseÃąar que en un tiroides multinodular no complicado no esta indicada la cirugÃa.
4.2 ECOESTRUCTURA
Cuando describimos un NT,
decimos que es Iso,
hiper o hipoecogÃĐnico en comparaciÃģn con el resto del parÃĐnquima tiroideo.
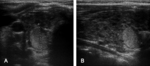
Los nÃģdulos malignos tÃpicamente aparecen como hipoecogÃĐnicos.
El problema es que la mayorÃa de los nÃģdulos benignos tambiÃĐn son hipoecogÃĐnicos. Pero si observamos un nÃģdulo marcadamente hipoecogÃĐnico,
incluso en comparaciÃģn con los mÚsculos infrahioideos,
la especificidad de detecciÃģn de malignidad es del 94%.
Por lo tanto,
una marcada hipoecogenicidad es sugestiva de malignidad (Fig. 3b).
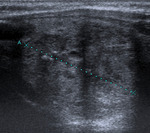
Si observamos un nÃģdulo hiperecogÃĐnico,
probablemente sea benigno,
pues tan solo el 0,4% de los NT malignos son hiperecogÃĐnicos (Fig. 4 ).
4.3 NATURALEZA
Un componente quÃstico extenso constituye una fuerte evidencia de benignidad (Fig. 5 ).
De hecho,
una lesiÃģn quÃstica menor de 3cm tiene menos del 1% de probabilidades de ser maligna.
Sin embargo,
observar componente quÃstico en un nÃģdulo no es sinÃģnimo de benignidad,
ya que ÃĐste se puede encontrar en el 13-26% de todos los tiroides malignos (en referencia fundamentalmente a la variante quÃstica del Ca papilar).
Signos que sugieren fuertemente una hiperplasia nodular quÃstica son como ya hemos comentado un marcado componente quÃstico y la identificaciÃģn de focos hiperecogÃĐnicos adheridos a la pared (coloide espeso) (Fig. 6 ),
con el llamado artefacto de reverberaciÃģn âen cola de cometaâ que surge del mismo al realizar el modo Doppler.
A favor de un Ca serÃa la demostraciÃģn de componentes sÃģlidos con vascularizaciÃģn,
excrecencias sÃģlidas que protruyen hacia el quiste y microcalcificaciones.
4.4 HALO PERIFÃRICO
Un halo o un anillo hipoecogÃĐnico alrededor del nÃģdulo puede representar vasos sanguÃneos,
una pseudocÃĄpsula fibrosa de tejido conectivo o compresiÃģn o edema del parÃĐnquima tiroideo.
Un halo completo,
uniforme y fino alrededor del NT es un signo altamente sugestivo de benignidad (especificidad del 95%) (Fig. 7 ).
Sin embargo,
hay que decir que la mitad de los nÃģdulos benignos no presentan dicha caracterÃstica.
En los nÃģdulos malignos puede estar presente en el 15% de los casos,
pero suele ser incompleto,
irregular y espeso.
4.5 CONTORNOS Y FORMA
Un NT se considera mal definido cuando mÃĄs del 50% de sus bordes no se identifican claramente.
AdemÃĄs,
los contornos pueden ser regulares y redondeados; o irregulares y dentados.
Unos mÃĄrgenes mal definidos e irregulares en un tumor tiroideo son sugestivos de infiltraciÃģn maligna del parÃĐnquima adyacente (Fig. 8 ).
Sin embargo,
se ha visto que algunos Ca papilares tienen mÃĄrgenes bien definidos mediante ecografÃa.
Por lo tanto,
a no ser que se demuestre una franca invasiÃģn del tejido circundante,
la apariencia de los mÃĄrgenes de un nÃģdulo por si sola no es un signo fiable para discriminar benignidad de malignidad.
En cuanto a la forma,
se ha comprobado que los NT en los que su diÃĄmetro anteroposterior es mayor el transversal (son mÃĄs altos que anchos) tienen un 93% de malignidad.
Se cree que es debido a la tendencia centrÃfuga del crecimiento del tumor.
4.6 CALCIFICACIONES
Presentes en el 10-15% de los NT,
podemos dividirlas en tres tipos:
- Las microcalcificaciones o tambiÃĐn llamadas cuerpos de Psamoma son una de las caracterÃsticas mÃĄs especÃficas de malignidad.
Se encuentran en el 29-59% de los tumores malignos,
siendo comunes en los Ca papilares (Fig. 8 ).
En la ecografÃa,
las observamos como hiperecogenicidades puntiformes sin sombra acÚstica posterior.
- Las calcificaciones groseras suelen ser secundarias a necrosis del tejido.
Se ven comÚnmente en las hiperplasias multinodulares,
pero cuando las observamos en un nÃģdulo solitario,
el riesgo de malignidad alcanza el 75%.
De hecho,
es la calcificaciÃģn mÃĄs comÚn del Ca medular y se puede asociar con las microcalcificaciones en los Ca papilares.
Mediante ecografÃa observamos imÃĄgenes hiperecogÃĐnicas mayores de 2mm con sombra acÚstica posterior (Fig. 9 ).
- La âcalcificaciÃģn perifÃĐrica o en cÃĄscara de huevoâ es altamente caracterÃstica de benignidad,
pero puede aparecer en tumores malignos (Fig. 10 y Fig. 11 ).
4.7 TAMAÃO
Se ha demostrado que el tamaÃąo del nÃģdulo no es Útil para predecir malignidad o benignidad.
De hecho,
es comÚn que en pacientes con hiperplasia multinodular en los que se va a realizar PAAF se elija errÃģneamente para pinchar el nÃģdulo de mayor tamaÃąo.La Sociedad de RadiÃģlogos en Ultrasonidos recomienda que esta elecciÃģn se base en las caracterÃsticas ecogrÃĄficas y no en el tamaÃąo.
4.8 VASCULARIZACIÃN
BÃĄsicamente,
podemos distinguir tres tipos de patrones:
- Vascularidad intrÃnseca,
cuando la vascularizaciÃģn observada mediante Doppler es mayor en el centro del tumor que en el parÃĐnquima tiroideo de alrededor.
Este es el tÃpico patrÃģn de malignidad,
pero se ha comprobado que mÃĄs de la mitad de las lesiones tiroideas benignas tambiÃĐn lo presentan.
Por lo tanto,
no es especÃfico de malignidad.
- Vascularidad perinodular,
que se define como la presencia de vascularizaciÃģn alrededor de al menos el 25% del nÃģdulo.
Es mÃĄs caracterÃstico de lesiones benignas,
pero puede encontrarse en el 22% de los tumores malignos (Fig. 12 ).
- Avascularidad.
Una completa avascularidad es un signo Útil,
pues es muy poco probable de que sea maligna la lesiÃģn.
4.9 ESTUDIO DE ADENOPATÃAS
Es importante siempre la exploraciÃģn de los ganglios linfÃĄticos cervicales,
sobre todo los del mismo lado de la lesiÃģn tiroidea.
Las caracterÃsticas ecogrÃĄficas que nos orientan a una diseminaciÃģn linfÃĄtica de la neoplasia son la identificaciÃģn de ganglios aumentados de tamaÃąo,
con remplazamiento del hilio graso,
mÃĄrgenes irregulares,
ecoestructura heterogÃĐnea,
calcificaciones,
ÃĄreas quÃsticas y vascularizaciÃģn generalizada del todo el ganglio linfÃĄtico en vez de la vascularizaciÃģn hiliar central.
4.10 PATRONES MORFOLÃGICOS
Existen determinados NT,
que por su aspecto y el conjunto de todas sus caracterÃsticas,
se pueden encasillar en unos determinados âpatrones morfolÃģgicosâ.
Esta herramienta es muy Útil,
pues se ha comprobado que de todos estos patrones,
en cuatro de ellos,
el resultado de la biopsia invariablemente es benigno.
Por lo tanto,
si conseguimos encasillar el nÃģdulo que estamos estudiando en uno de ellos,
podemos estar prÃĄcticamente seguros de que no es maligno.
Estos grupos son los siguientes:
- PatrÃģn espongiforme o en panal de abeja: se trata de un nÃģdulo con mÚltiples quistes en su interior,
adoptando la forma de esponja o panal de abeja (Fig. 13 ).
Este patrÃģn es caracterÃstico de los nÃģdulos coloides.
Es importante que la lesiÃģn sea avascular o isovascular con respecto al parÃĐnquima adyacente.
- NÃģdulo quÃstico con zona de coloide espeso avascular: Todos estos nÃģdulos tambiÃĐn son caracterÃsticos de nÃģdulos coloides.
Es importante que la parte de coloide sea avascular.
El tamaÃąo de la lesiÃģn no es significante para agruparlo en este patrÃģn (Fig. 6 ).
- PatrÃģn de Jirafa: se observa en el interior del nÃģdulo ÃĄreas globulares hiperecogÃĐnicas separadas por zonas lineales delgadas hipoecogÃĐnicas.
En conjunto simula el aspecto de la piel de una jirafa.
Este tipo de NT es muy caracterÃstico de la tiroiditis de Hashimoto (Fig. 1 ).
- PatrÃģn del caballero blanco (White Knight): se trata de nÃģdulos hiperecogÃĐnicos y homogÃĐneos.
Se trata normalmente de nÃģdulos de regeneraciÃģn en tiroiditis de Hashimoto (Fig. 4 ).
5.
INDICACIONES DE PAAF
La Sociedadde RadiÃģlogos en EcografÃa se basa fundamentalmente en el tamaÃąo y las caracterÃsticas ecogrÃĄficas del nÃģdulo.
- Microcalcificaciones en un nÃģdulo de un diÃĄmetro igual o mayor a 1cm.
- Calcificaciones groseras en un nÃģdulo igual o mayor a 1,5cm
- Naturaleza sÃģlida en un nÃģdulo igual o mayor a 1,5cm.
- NÃģdulo de naturaleza mixta quÃstico y sÃģlido con un tamaÃąo igual o mayor a 2cm.
- Presencia de ganglios linfÃĄticos anormales sugestivos de afectaciÃģn metastÃĄsica.