Las malformaciones vasculares pulmonares constituyen un espectro de anomalías con diversa presentación clínica,
desde la infancia a la edad adulta,
cuyos hallazgos en imagen son a menudo superponibles.
Algunas de ellas son puramente vasculares como el drenaje venoso pulmonar anómalo,
la hipoplasia de la arteria pulmonar o las malformaciones arteriovenosas pulmonares,
otras además implican patología asociada del parénquima pulmonar,
como son el secuestro broncopulmonar o el síndrome de la cimitarra.
La TCMD con contraste intravenoso es la técnica de elección para el estudio de esta patología.
Permite una gran cobertura anatómica con un menor tiempo de adquisición,
consiguiéndose así disminuir los artefactos respiratorios y cardiacos,
y mejorando la resolución espacial del estudio.
Esta técnica posibilita además la realización de reconstrucción multiplanares,
volumétricas y proyecciones MIP.
En nuestro centro empleamos un TC de 64 canales,
con espesor de corte de 0.6 mm,
detección automática del bolo de contraste intravenoso iodado (80cc) a flujo de 5ml/seg,
seguido de 30cc de suero fisiológico a 4ml/seg.
A continuación describiremos los principales tipos de patología vascular pulmonar y sus hallazgos en TC mediante una selección de casos diagnosticados en nuestro centro.
1 .Secuestro pulmonar
El secuestro consiste en una masa de tejido pulmonar no funcionante sin conexión con el árbol traqueobronquial y con un aporte vascular arterial sistémico.
Clínicamente se puede manifestar como infecciones de repetición,
bronquiectasias o hemoptisis.
Podemos distinguir dos tipos,
ambos predominantemente localizados en lóbulo inferior,
sobre todo en el lado izquierdo:
1.1 Secuestro intralobar: constituye el subtipo más frecuente.
Los hallazgos en TCMD consiste en:
- Opacidad del pulmón,
a menudo en forma de una masa redondeada que puede albergar espacios quísticos y puede mostrar niveles hidroaéreos en su interior si existe comunicación con el árbol traqueobronquial,
que por lo general ocurre tras una infección pulmonar.
- Arteria nutricia sistémica,
frecuentemente procedente de ramas aórticas torácicas inferiores.
- Drenaje venoso casi siempre es a través de las venas pulmonares.
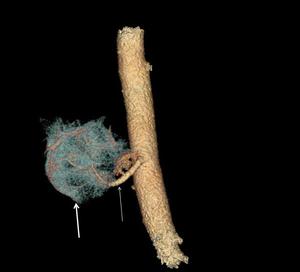
Fig. 2: Reconstrucción VR de TCMD de secuestro pulmonar intralobar. Parénquima pulmonar (flecha gruesa) con vascularización arterial sistémica (flecha fina).
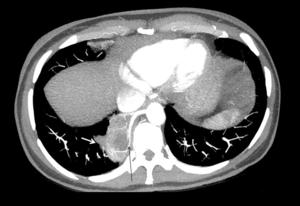
Fig. 1: Imagen axial de TCMD con MIP que muestra una masa pulmonar localizada en segmento basal medial de LID (flecha blanca) con aporte arterial sistémico que proviene de la pared lateral derecha de la aorta descendente (flecha negra). Secuestro pulmonar intralobar.
1.2 Secuestro extralobar:
- Suelen identificarse como opacidades del parénquima pulmonar en forma de masa triangular u ovalada.
- Aporte sanguíneo a través de la aorta torácica inferior o abdominal superior.
- Drenaje venoso a venas sistémicas (vena cava inferior,
vena ácigos o vena porta).
- Difieren del intralobar por tener su propia cubierta pleural separada,
fuera del pulmón normal. Casi nunca contiene aire.
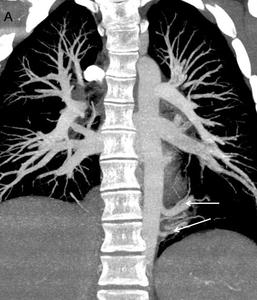
Fig. 3: Secuestro pulmonar extralobar. A. Imagen coronal MIP. Parénquima pulmonar con vascularización arterial sistémica (flechas). B. Imagen axial MIP. Drenaje venoso pulmonar anómalo del mismo segmento pulmonar a vena ácigos.
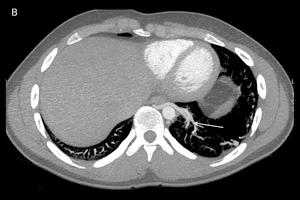
Fig. 4: Secuestro pulmonar extralobar. A. Imagen coronal MIP. Parénquima pulmonar con vascularización arterial sistémica (flechas). B. Imagen axial MIP. Drenaje venoso pulmonar anómalo del mismo segmento pulmonar a vena ácigos.
2.
Síndrome de la cimitarra
También conocido como síndrome del pulmón hipoplásico o síndrome venolobular pulmonar congénito.
Afecta casi exclusivamente al hemitórax derecho.
Los hallazgos en la TC incluyen:
- Pulmón hipoplásico con desplazamiento mediastínico homolateral.
- Retorno venoso pulmonar anómalo,
con frecuencia a la vena cava inferior,
que es el responsable del signo de la cimitarra.La TC-angiografía permite además identificar la desembocadura de la vena anómala (vena cava inferior,
venas suprahepáticas,
vena porta,
vena ácigos,
seno coronario,
aurícula derecha)
- Otros hallazgos que pueden estar presentes son:
-
- Arteria pulmonar derecha ausente o de pequeño tamaño.
- Presencia de vasos arteriales desde la aorta al pulmón hipoplásico.
- Secuestro pulmonar.
- Ausencia de vena cava inferior.
- Diafragma accesorio.
- Pulmón en herradura.
- Cardiopatías congénitas,
siendo la más frecuente la comunicación interauricular.
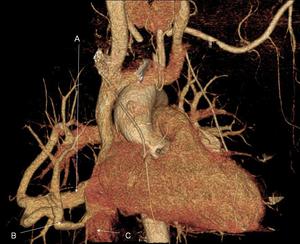
Fig. 5: Reconstrucción VR que muestra drenaje venoso pulmonar anómalo parcial derecho asociado a malformación pulmonar (síndrome venolobular congénito). Drenaje venoso pulmonar a aurícula izquierda (flecha A), drenaje venoso a vena cava inferior (flecha B), vena cava inferior (flecha C).
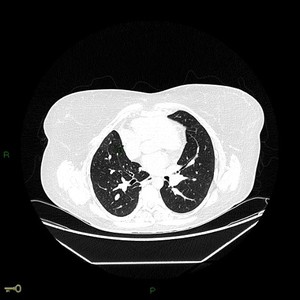
Fig. 6: Imagen axial de TCMD que pertenece al paciente de la figura anterior que muestra hipoplasia del pulmón derecho.
3.
Malformaciones arteriovenosas pulmonares
- La forma de presentación más frecuente consiste en un saco vascular dilatado que comunica directamente una arteria nutricia y una vena de drenaje,
sin atravesar lecho capilar.
- La mayoría son congénitas,
aunque no suelen dar síntomas (disnea,
hemoptisis,
insuficiencia cardiaca) hasta que el paciente no alcanza la vida adulta. Son más frecuentes en mujeres y en pacientes con telangiectasia hemorrágica hereditaria o síndrome de Rendu-Osler-Weber.
En ocasiones,
los pacientes se presentan con hipoxemia severa y tienen una historia de embolismo sistémico con complicaciones neurológicas.
Los hallazgos en TC consisten en:
- Más frecuentes en los lóbulos inferiores.
- Nódulo o masa redondeado o lobulado que realza intensamente tras la administración de contraste y aparece antes de que el contraste llegue al ventrículo izquierdo.
- Identificar la arteria nutricia y la vena de drenaje.
Las reconstrucciones MIP son útiles para hacer un rastreo del parénquima pulmonar,
detectar malformaciones y evidenciar el tamaño y número de las arterias nutricias,
lo cual tiene implicación para determinar la posibilidad de tratamiento con embolización de arterias aferentes.
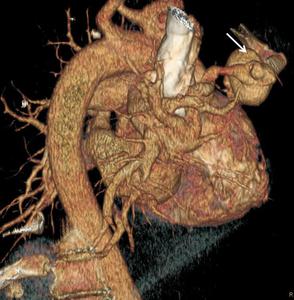
Fig. 7: Reconstrucción VR de malformación vascular tipo fístula arterio venosa (flecha gruesa).
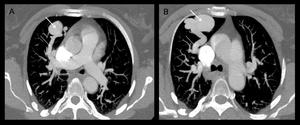
Fig. 8: Malformación vascular tipo fístula arteriovenosa en LSD. Imagénes axiales con MIP. A. Aporte arterial (flecha fina), procedente de la arteria pulmonar derecha, de la malformación vascular (flecha gruesa). B. Drenaje venoso (flecha fina) hacia vena superior pulmonar derecha.
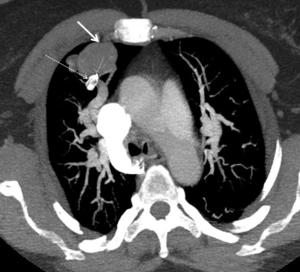
Fig. 9: Malformación vascular tipo fístula arteriovensa (flecha gruesa)tratada con embolización (flecha discontinua).
4.
Drenaje venoso pulmonar anómalo
En esta anomalía una o más venas pulmonares no desembocan en la aurícula izquierda sino que lo hacen a la circulación sistémica y a aurícula derecha.
Esto determina un cortocircuito izquierda-derecho extracardíaco.
Según el número de venas pulmonares con drenaje anómalo se dividen en:
- total.
- parcial:
- Más frecuentes en el lado derecho
- Lóbulo superior derecho puede drenar de forma directa hacia la vena cava superior.
- Drenaje desde la vena pulmonar inferior derecha en la vena ácigos o caudalmente hacia una vena en cimitarra anómala que drena en la vena cava inferior subdiafragmática.
- Si la vena pulmonar del lóbulo superior izquierdo drena en la vena braquiocefálica izquierda,
se observa una vena vertical pasando lateral al cayado aórtico y a la ventana aortopulmonar.
Según la localización de su desembocadura anómala se puede dividir en:
- supracardíaco: Es el más frecuente.
-
- Venas pulmonares desembocan en la vena vertical izquierda,
que va a la vena innominada y a vena cava superior.
- Cardiomegalia,
ya que el corazón derecho es prominente por el aumento del flujo pulmonar,
siendo la aurícula izquierda normal.
(Imagen en “muñeco de nieve” puede verse en un 55% de los casos)
- Cardíaco: puede asociar cardiomegalia por mecanismo análogo al supracardiaco.
- infracardíaco
- mixto
Los hallazgos en la TC consisten en identificar vaso venoso de trayecto anómalo y valorar la desembocadura de cada vena pulmonar.
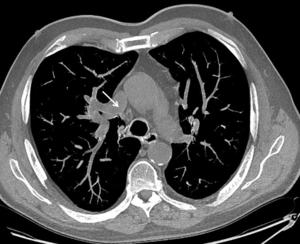
Fig. 10: Imagen axial con MIP que muestra drenaje venoso pulmonar anómalo parcial derecho. Vena pulmonar del lóbulo superior derecho desemboca en la vena cava superior.
5.
Hipoplasia de arteria pulmonar
Consiste en la interrupción o ausencia de la porción proximal de una arteria pulmonar,
derecha o izquierda,
siendo la afectación de la rama pulmonar derecha más frecuente.
De forma secundaria se produce un desarrollo de aporte arterial a través de ramas sistémicas.
Además,
el pulmón afectado suele ser hipoplásico.
La clínica que presenta el paciente puede ser e hipertensión pulmonar,
neumonías recurrentes,
hemoptisis,
disnea.
Los hallazgos en TC son:
- Hipoplasia pulmonar asociada a un hilio pequeño y a un hilio contralateral aumentado.
- El pulmón afecto suele presentar una menor densidad dada su menor vascularización.
- Interrupción o ausencia de arteria pulmonar proximal y presencia de colaterales.
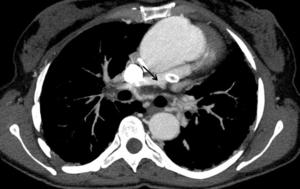
Fig. 11: Imagen axial con MIP que muestra hipoplasia de arteria pulmonar común y sus ramas.
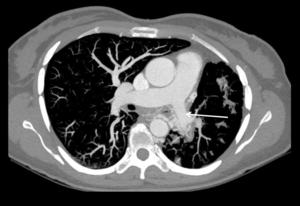
Fig. 12: Imagen axial con MIP que muestra hipoplasia de arteria pulmonar izquierda (flecha). Asocia pérdida de volumen de hemitórax izquierdo con desviación de estructuras mediastínicas hacia ese lado.

Fig. 13: Reconstrucción VR del paciente de la figura anterior que muestra hipoplasia de arteria pulmonar izquierda.














