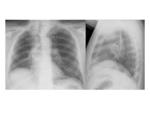
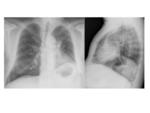
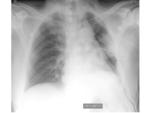
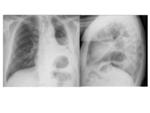
CAMBIOS POSTQUIRÚRGICOS NORMALES EN LA RX DE TÓRAX
Los cambios postquirúrgicos normales varían en función de la cirugía realizada y del tiempo transcurrido,
y afectan el pulmón remanente,
la pleura,
el mediastino,
el diafragma y la pared torácica.
Su conocimiento es fundamental para detectar las complicaciones precoces y tardías y permitir un adecuado seguimiento de su enfermedad de base.
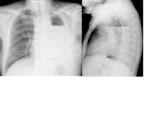
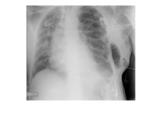
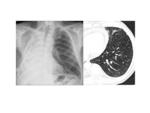
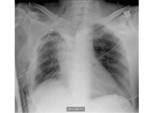
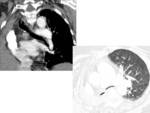
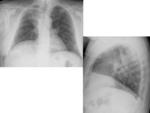
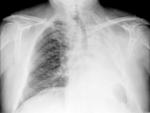
Lobectomía:
- Desviación mediastínica ipsilateral,
sobre todo de la tráquea.
- El hilio se desvía en dirección al lóbulo resecado.
- Elevación del hemidiafragma ipsilateral,
sobretodo en lobectomías inferiores.
Fig. 1 Fig. 2
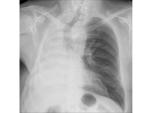
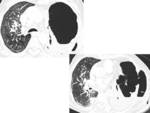
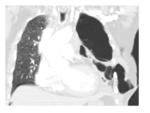
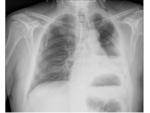
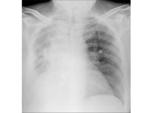
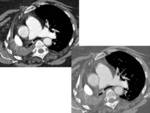
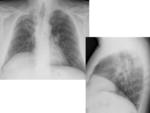
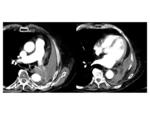
Neumectomía:
- Postoperatorio: mínima congestión del pulmón contralateral,
tráquea centrada,
cavidad postneumectomía con aire y líquido.
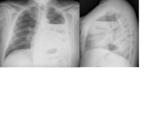
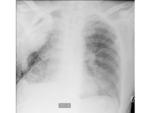
- <7 días: aproximadamente la mitad del espacio está lleno de líquido.
- >7 días: a partir de la primera semana el nivel hidroaéreo sube gradualmente.
Mediastino centrado o bien se desvía gradualmente hacia la cavidad postquirúrgica como resultado de la hiperextensión del pulmón contralateral,
así como la reabsorción del gas de la cavidad.
- 2-4 meses: espacio postneumectomía completamente lleno de líquido.
A partir de este punto se produce una reabsorción progresiva del líquido con desviación mediastínica y herniación del pulmón contralateral hacia la cavidad postneumectomía.
Fig. 3 Fig. 4 Fig. 5 Fig. 6
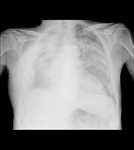
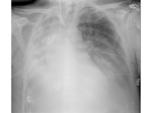
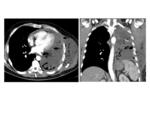
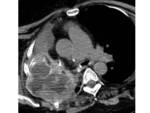
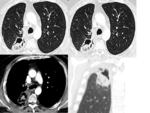
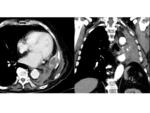
HALLAZGOS RADIOLÓGICOS DE LAS COMPLICACIONES POSTQUIRÚRGICAS
Las complicaciones descritas en los pacientes con resecciones pulmonares se pueden clasificar en precoces y tardías.
Fig. 7 Fig. 8
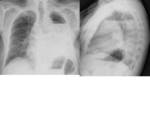
Entre las complicaciones recogidas en nuestro centro en pacientes operados en 2010 por carcinoma de pulmón incluyen: edema de pulmón,
fístula broncopleural,
procesos infecciosos pulmonares y pleurales precoces y tardíos,
hemorragia pulmonar masiva,
síndrome postneumectomia,
infarto pulmonar y recidiva de la enfermedad primaria.
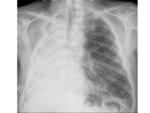
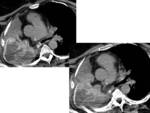
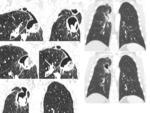
EDEMA DE PULMÓN
La prevalencia es de entre el 2,5-5% tras la neumonectomía.
Se suele presentar 2-3 días después de la cirugía.
La causa más común es la sobrehidratación.
El edema pulmonar postneumonectomía es una condición clínica,
el paciente presenta disnea rápidamente progresiva e hipoxemia y aparece un rápido infiltrado pulmonar que progresa a edema pulmonar difuso intersticial,
consolidación y SDRA.
Cuando el edema pulmonar se produce después de una neumonectomía el diagnóstico es por exclusión.
Es más frecuente en la neumonectomía derecha.
Los hallazgos radiológicos de las formas menos severas son similares al edema pulmonar hidrostático sin daño alveolar difuso e incluyen líneas Kerley,
engrosamiento de la pared bronquial y mala definición de los vasos.
Hallazgos que desaparecerán en pocos días.
En los casos severos se puede ver un aumento de densidad idéntico al SDRA.
Fig. 9
FÍSTULA BRONCOPLEURAL
Su prevalencia es de 2-13% y su mortalidad del 30-70%.
La principal causa de fístula en el postoperatorio inmediato es el fallo de sutura.
De forma diferida la causa más frecuente es la infección del muñón de neumectomía o lobectomía o la recidiva local del muñón.
Se produce con más frecuencia como complicación de la neumonectomía derecha probablemente por la longitud más corta del muñón bronquial así como la mayor vulnerabilidad por la isquemia con el aporte sanguíneo de una sola arteria bronquial.
Es la causa principal de empiema postneumonectomía.
Hallazgos radiológicos:
- No llenado de la cavidad de postneumonectomía o neumotórax persistente o progresivo.
- Aparición de un nivel hidroaereo o pleural.
- Descenso >2cm del nivel hidroaereo con un desplazamiento del mediastino al lado opuesto de la neumonectomía.
- Consolidación del pulmón remanente por derrame transbronquial,
neumotórax repentino o reaparición de aire a una cavidad postneumonectomía previamente opacificada.
- Hallazgos radiológicos por TC: colecciones de aire y líquido en el espacio pleural y demostración de una comunicación que va desde la vía aérea o del parénquima pulmonar hasta el espacio pleural.
El aumento de aire o disminución de líquido son signos cardinales de fístula broncopleural y es importante monitorizar mediante Rx los cambios del nivel hidroaéreo en pacientes que han sido neumonectomizados.
Fig. 10 Fig. 11 Fig. 12 Fig. 13 Fig. 14
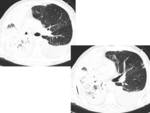
NEUMONÍA y EMPIEMA
Neumonía:
Su prevalencia es de entre el 2-22% en los pacientes sometidos a neumonectomía.
Las causas más frecuentes son la aspiración de las secreciones gástricas y colonización bacteriana del pulmón atelectásico.
Los signos radiológicos suelen aparecer más tarde que las manifestaciones clínicas.
Las características radiológicas varían,
desde aumentos de densidad focales o bronconeumonía hasta consolidación lobar.
La infección por broncoaspiración puede manifestarse como neumonía necrotizante o formación de un absceso.
Fig. 15 Fig. 16 Fig. 17 Fig. 18 Fig. 19 Fig. 20
Empiema:
En la actualidad es una complicación infrecuente (1-10%) como consecuencia de los avances con la antibioterapia y con las técnicas quirúrgicas.
Suele aparecer en el postoperatorio inmediato pero también puede manifestarse meses o años después de la cirugía.
Puede ser secundario a fístula broncopleural o esófagopleural pero si aparece de forma precoz tras la cirugía se debe a infección residual en la cavidad pleural.
Características radiológicas:
Radiología simple:
- Llenado rápido de la cavidad postneumonectomía con líquido.
- Desviación del mediastino hacia el lado opuesto de la neumonectomía.
- Disminución del nivel hidroaéreo en la cavidad postneumonectomía acompañada de comunicación exterior a través del bronquio o de la pared torácica.
- La presencia de un nivel hidroaéreo de nueva aparición en una cavidad postneumonectomía previamente opacificada es indicativo de fístula broncopleural o de organismos productores de gas.
- Aumento del nivel hidroaéreo en el postoperatorio tardío.
Hallazgos por TC:
- Expansión del espacio postneumonectomía,
con un efecto masa.
- Convexidad del contorno mediastínico cóncavo normal de la cavidad postneumonectomía.
- Marcado engrosamiento irregular de la pleura parietal residual; fístula broncopleural o esófagopleural,
que pueden causar o coexistir con el empiema.
Fig. 21 Fig. 22 Fig. 23
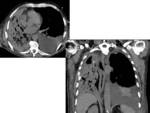
HEMORRAGIA PULMONAR / HEMOTÓRAX
La causa más común es una lesión de un vaso torácico sistémico (arteria bronquial o intercostal).
A menudo se manifiesta como un derrame pleural rápidamente progresivo.
El TC puede demostrar niveles líquido-líquido en la cavidad postneumonectomía con áreas de alta densidad.
Fig. 24 Fig. 25 Fig. 26 Fig. 27
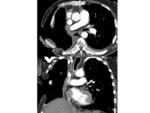
SÍNDROME POSTNEUMONECTOMÍA
Consiste en la compresión intratorácica de la vía aérea principal del pulmón remanente contra estructuras mediastínicas fijas como consecuencia del desplazamiento del mediastino tras la neumonectomía.
Es más frecuente en pacientes jóvenes con neumonectomía derecha y durante el primer año postneumonectomía y la clínica suele ser disnea e infecciones pulmonar recurrentes.
El TC aporta información sobre la cavidad residual postneumonectomía,
la posición de los vasos mediastínicos y los bronquios y el lugar específico de la compresión bronquial.
Lo más frecuente es el estrechamiento anormal de la parte distal de la tráquea y del bronquio principal izquierdo por compresión anterior de la arteria pulmonar y posterior de la aorta y la columna vertebral.
El tratamiento consiste en la colocación de prótesis en la cavidad residual postneumonectomía para desplazar el mediastino y aumentar el calibre del bronquio estenosado.
Fig. 28 Fig. 29 Fig. 30 Fig. 31
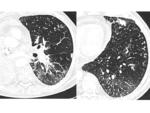
ISQUEMIA PULMONAR
La isquemia secundaria a la cirugía es una complicación poco frecuente asociada normalmente a la ligadura de un vaso pulmonar.
Puede manifestarse en la Rx de tórax como una lesión cavitada y el diagnóstico diferencial es el de un proceso infeccioso.
El TC puede ser de utilidad en la aproximación diagnóstica.
Fig. 32 Fig. 33 Fig. 34 Fig. 35
RECURRENCIA LOCAL DEL TUMOR
La recurrencia local incluye el margen quirúrgico,
la pleura,
la pared torácica o adenopatías mediastínicas ipsilaterales.
El TC es útil para la demostración de la recurrencia.
Lo más frecuente es la recurrencia en el muñón bronquial y puede ser difícil de diferenciar de la fibrosis postquirúrgica.
La correlación con el PET y la fibrobroncoscopia permiten determinar la presencia de recidiva tumoral.
Fig. 36 Fig. 37 Fig. 38