La cavidad vaginal es una estructura tubular fibromuscular elástica que forma parte del aparato genital interno femenino.
Podemos encontrar multitud de cuerpos extraños alojados en su interior,
sobre todo en las pacientes de menor edad.
No obstante,
existen múltiples cuerpos extraños/materiales de uso habitual como tampones vaginales,
geles,
pesarios o anillos vaginales entre otros,
que pueden simular patología en los estudios de radiología simple,
tomografía computarizada o resonancia magnética,
si no se conoce la morfología,
localización y densidad/intensidad de señal típica que presentan.
1.
ANATOMIA DE LA VAGINA
La vagina es un conducto que pone en comunicación el útero con la vulva.
Por ella salen las secreciones normales y patológicas del útero y el feto y sus anejos durante el parto.
Tiene una morfología longitudinal tubular con un calibre ovalado ya que el eje anteroposterior es menor que el transversal,
excepto en su porción superior donde rodea al cérvix uterino con morfología en hocico de tenca.
Normalmente está orientada hacia superior y dorsal.
Tiene aproximadamente 7-8 cm de longitud.
- La superficie interna es rugosa,
por la presencia de pliegues longitudinales y transversales,
formados por cúmulos de tejido elástico que permite una gran distensibilidad.
Los pliegues longitudinales forman las columnas rugosas anterior y posterior; las transversales nacen de estos pliegues principales y se extienden hacia los bordes.
La columna rugosa anterior termina en su porción superior,
bifurcándose y constituyendo 2 lados de un triángulo equilátero,
cuya base forma un repliegue transversal de la mucosa,
situado a casi 2,5-3 cm por debajo del orificio externo del cuello.
Este triángulo,
denominado de Pawlick,
tiene valor clínico y quirúrgico,
porque es la proyección vaginal del trígono vesical de Lieteaud.
-
La cara anterior de la vagina esta en relación en sentido caudo-craneal con la uretra y la vejiga (Figura 1).
-
La cara posterior está en relación con las zonas perineal,
rectal y peritoneal (Figura 1).
La pared posterior es más larga que la anterior y su ancho es de aproximadamente 2,5-3 cm.
- El margen superior de la vagina se inserta en el tercio inferior del cuello (Figura 1).
Se distinguen 4 porciones llamadas fórnices o fondos de sacos vaginales: anterior,
posterior y laterales.
El fórnix posterior es el más profundo y corresponde al segmento medio de una delgada capa de tejido celular y la cara posterior con el fondo de saco de Douglas y el recto.
Los bordes laterales están en relación con la arteria uterina y los plexos venosos que la acompañan y con el tercio distal del uréter.
La porción inferior del cuello uterino situada por debajo de la inserción vaginal visible con la colocación de un espéculo,
se denomina hocico de tenca o segmento intravaginal.
El segmento intravaginal del cuello es de forma cónica,
esta dirigido hacia el fondo del saco vaginal posterior,
en su vértice presenta el orificio externo del cuello y está formado por 3 capas: la más externa (exocérvix),
constituida por un epitelio pavimentoso pluriestratificado igual al de la vagina,
salvo que posee superficie lisa y escasas papilas,
una media con tejido conjuntivo y muscular,
que constituye casi todo el espesor del cuello,
y una interna mucosa,
formada por epitelio y glándulas mucíparas.
2.
PRUEBAS DE IMAGEN
La vagina puede ser evaluada con ultrasonidos,
TAC o RM.
Sin embargo,
cuando existe una sospecha de patología ginecológica la vagina puede infravalorarse en un estudio de rutina ecográfico debido a su posición o en la TAC por la pobre caracterización tisular.
La RM permite una excelente caracterización de los tejidos del área vaginal.
Su estudio requiere tener unos conocimientos anatómicos y embriológicos para comprender la patología congénita y del desarrolllo.
Además,
es importante entender las limitaciones de cada estudio de imagen para la valoración de la vagina.
Ultrasonidos:
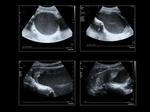
En el estudio transabdominal en plano sagital la vagina se identifica como una estructura tubular hipoecogénica colapsada con imagen lineal central hiperperecogénica que corresponde a la mucosa.
La vagina es más difícil de identificar en mujeres postmenopausicas ya que la mucosa vaginal es menos hiperecogénica debido a la falta de estrógenos.
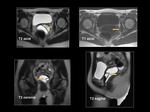
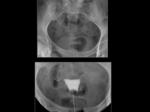
La ecografía ginecológica por vía transabdominal puede ser de gran utilidad en la valoración de anomalías congénitas en las pacientes de menor edad (Figura 2).
TAC:
Si se sospecha patología vaginal la colocación de un tampón vaginal o la introducción de gel ecográfico en la vagina nos ayuda a definir mejor la vagina y su relación con las estructuras adyacentes.
Sin embargo,
en la mayoría de las ocasiones los estudios tomográficos se realizan en mujeres con dolor abdominal inespecífico por lo que no han recibido esta preparación,
de modo que debemos reconecer la anatomía normal de la vagina sin ayuda de la colocaión de un tampón o gel.
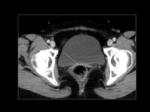
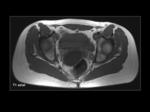
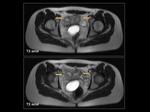
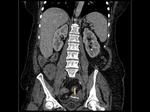
En las pacientes fértiles la mucosa vaginal realza intensamente por la influencia hormonal mientras la pared de la vagina es relativamente hipodensa y dificilmente delimitable respecto a las estructuras adyacentes (Figura 3).
En mujeres postmenopaúsicas la mucosa vaginal es hipodensa y por tanto similar a la pared vaginal y las estructuras adyacentes,
lo que dificulta su valoración (Figura 4).
RM:
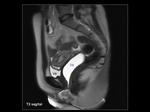
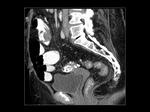
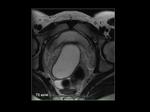
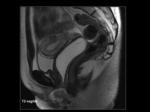
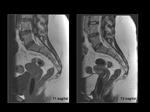
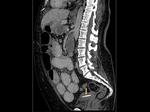
La pared de la vagina se valora mejor en secuencias T2 (Figuras 5 y 6).
La vagina tiene una intensidad de señal intermedia y uniforme en secuencias T1 que dificulta su delimitación,
por lo que únicamente resulta útil para la caracterización tisular y el estudio de realce tras la administración de civ.
La administración de gel intravaginal permite una mejor valoración de la vagina y delimitación de las estructuras adyacentes (Figuras 5 y 6). La apariencia de la vagina varía con la fase del ciclo menstrual de modo que la pared y la mucosa central están engrosadas y con alta intensidad de señal en T2 durante la mitad de la fase secretora mientras que el mayor contraste entre la pared de la vagina y la grasa pélvica adyacente ocurre durante la fase proliferativa precoz o fase secretora tardía.
En mujeres postmenopausicas que reciben terapia hormonal la imagen de la vagina es similar a la de las mujeres premenopausicas.
En mujeres postmenopausicas sin terapia hormonal sustitutiva la pared de la vagina es hipointensa en T2 y el grosor de la mucosa es menor.
3.
MATERIAL EXTERNO DE USO HABITUAL EN VAGINA:
Gel de ecografía:
La utilización de gel vaginal en los estudios tomográficos y de RM mejora la valoración de la anatomía vaginal al distender los pliegues de sus paredes (Figuras 5,
6 y 7).
La introducción de gel en la cavidad vaginal permite una correcta valoración de su morfología para descartar variantes anatómicas como la presencia de tabiques internos (Figura 8),
delimita mejor las tumoraciones de su pared y del cervix uterino y facilita la valoración de alteraciones tanto morfológicas como patológicas uterinas (Figura 9) y de otras estructuras adyacentes.
En el estudio tomográfico la cavidad vaginal tras la introducción de gel se visualiza distendida con contenido de densidad líquido en su interior.
El la RM la cavidad vaginal se encuentra distendida y ocupada por material de intensidad de señal líquido: hipointenso en T1 (Figura 7) e hiperintenso en T2 (Figura 5 y 6).
Tampón vaginal:
Es común la visualización de tampones vaginales en mujeres jovenes y de edad media que se han realizado un estudio radiológico durante la menstruación.
No obstante,
además puede ser de utilidad en los estudios de imagen para valorar la anatomía de la vagina y las estructuras adyacentes.
El tampón de un modo similar al gel distiende,
aunque en menor medida,
las paredes de vagina facilitando la interpretación de la imagen,
la localización de las lesiones y la valoración de variantes anatómicas.
En la radiografía simple suele pasar desapercibido,
pudiendo apreciarse una tenue imagen tubular de baja densidad (próxima al aire) en hipogástrio dibujando la cavidad vaginal.
En el estudio tomográfico se muestra como una ocupación de la cavidad vaginal por material de densidad aire de morfología tubular.
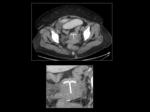
El la RM se identifica como una ocupación de la cavidad vaginal por material tubular de baja intensidad de señal en T1 y T2 (Figura 10).
La secuencia T1 permite una mejor definición anatómica deimitándose más claramente los bordes del tampón y las paredes vaginales (Figura 10).
Pesario:
Se trata de un objeto redondeado que se aloja en la vagina durante largos periodos de tiempo para evitar el prolapso vaginal,
uterino,
rectal o para evitar la incontinencia urinaria.
Están diseñados para distender las paredes de la vagina.
Suelen alojarse en la porción más posterior de la vagina próximo al cérvix.
Aunque se trata de un método seguro y efectivo han sido reemplazados por tratamientos quirúrgicos.
No obstante,
no es inusual encontrar pacientes de edad avanzada portadoras de pesarios en la actualidad.
Existen pesarios de diferentes materiales y tamaños que varían su presentación.
El más utilizado es el pesario en forma de aro o “donut” de silicona (Figura 11).
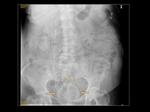
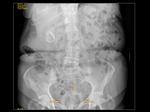
En la radiografía simple habitualmente se presentan como una estructura redondeada,
en forma de "donut" con densidad de partes blandas y un fino halo de densidad aire en su margen interno (Figuras 12 y 13).
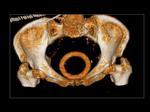
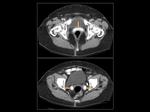
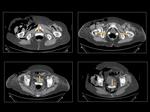
En el TAC podemos confirmar su localización en el interior de vagina,
con forma de "donut" y de alta densidad (Figura 14 y 15).
En el plano axial dependiendo del nivel del corte identificaremos una estructura tubular transversal hiperdensa en la cavidad vaginal si el corte se realiza a través de un extremo del pesario (craneal o caudal) o dos imágenes redondeadas hiperdensas en cavidad vaginal anterolaterales al recto (Figura 14 y 15) que progresivamente se van aproximando al mover el nivel de corte.
Anillo vaginal:
El anillo vaginal es un anticonceptivo hormonal en forma de anillo que se aloja en la cavidad vaginal.
En las pruebas de imagen se asemeja a un pesario pero de menor tamaño y espesor y a diferencia del pesario se suele encontrar en pacientes jóvenes.
En la imagen de radiografía simple puede pasar desapercibido o identificarse una estructura anular hiperdensa en hipogastrio.
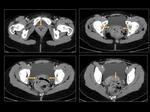
En el estudio tomográfico se presenta como un objeto en forma de anillo,
hipodenso,
alojado en el interior de la cavidad vaginal (Figura 16).
Al igual que el pesario,
por su morfología anular,
dependiendo del nivel del corte podremos identicarlo en el plano axial como una estructura tubular transversal (extremos craneal o caudal del anillo) o como dos imágenes redondeadas en vagina,
a la misma altura,
que progresivamente al mover las imágenes se van acercando hasta unirse.
Sin embargo,
a diferencia del pesario además de tener un menor calibre son hipodensos con una densidad próxima al aire (Figura 16).
En resumen (Figura 17):
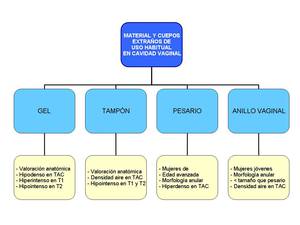
Fig. 17: Características principales de los principales materiales/cuerpos extraños que podemos encontrar en la cavidad vaginal.
4.
DIAGNÓSTICO DIFERENCIAL:
El material de uso habitual en cavidad vaginal debe diferenciarse de otros materiales alojados en las estructuras adyacentes.
Para ello debemos conocer los antecedentes quirúrgicos del paciente,
la patología actual y la historia ginecológica de las pacientes.
En determinadas pacientes es defícil delimitar correctamente las estructuras del aparto genital femenino y las estructuras adyacentes.
Para ello debemos recordar que la administración de gel intravaginal o la colocación de un tampón en las pruebas de imagen pueden ser de gran utilidad.
Entre los diagnósticos diferenciales que pueden simular materiales/cuerpos extraños alojados en la cavidad vaginal sobre todo en la radiografía simple caben reseñar:
- Anticonceptivos intrauterinos (DIU):
-
Existen DIUs de diferentes morfologías y materiales,
y sin o con liberación de hormonas.
La morfología del DIU más utilizado tiene forma de "T",
de modo que en los estudios tomográficos dependiendo del plano de corte puede adoptar una morfología lineal,
puntiforme o en forma de "T" (Figuras 18,
19 y 20).
- Objetos secundarios a intervenciones quirúrgicas previas:
-
Ligadura de trompas con ESSURE: material metálico lineal que se inserta en las trompas con acceso vaginal con el objetivo de crear una reacción a cuerpo extraño que obstruya completamente las trompas (Fig.
21).
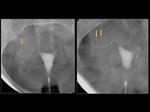
La correcta colocación de los dispositivos de ESSURE se puede valorar con la radiografía simple (medición de la separación entre los cuerpos metálicos lineales).
Ante la sospecha de que alguno de los dispositivos no esté normoposicionado se debe realizar una histerosapingografía para comprobar la permeabilidad de la trompa (Figura 21 y 22).
-
Clips quirúrgicos,
mallas,
prótesis...
- Contraste oral:
-
Material hiperdenso proyectado en pelvis en la radiografía simple,
que puede adoptar diferentes morfologías,
por la realización de un estudio radiológico previo ya sea con contraste oral,
transrectal,
intravenoso (en vejiga) o transvaginal.
- Patología en el tracto urinario:
- Patología con origen en la pelvis y tracto genital femeninos:
- Cuerpos extraños en la superficie del cuerpo.