En el 100% de los casos el ATC fue efectivo y muy útil como método de imagen para la selección de los pacientes subsidiarios de tratamiento con trombectomía mecánica y para su planificación por parte del neurorradiólogo intervencionista.
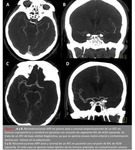
En cuanto a la calidad diagnóstica de los estudios en un 92% de los casos el estudio presentó un realce y una resolución óptimas para el diagnóstico o un realce subóptimo que no impidió la evaluación de las estructuras,
y sólo en un 8% el estudio presentó un realce subóptimo que dificultó la evaluación de las estructuras (Fig.
1).
Este hecho hace que consideremos que el angio-TC tiene un valor añadido en los casos en los que el estudio de perfusión sea de calidad insuficiente para el diagnóstico,
lo que en nuestra experiencia es bastante más frecuente que con el ATC en pacientes con mala situación clínica.
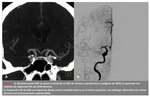
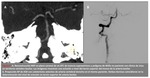
En un 72% los hallazgos en el ATC y en la ASD fueron superponibles (Fig.
2) (Fig.
3).
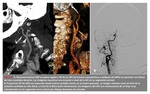
En un 28% el ATC detectó el vaso ocluido pero el nivel de la oclusión no coincidió con el que se detectó en la angiografía.
El 22% de estos casos correspondieron a oclusiones de la ACI,
en su mayor parte lesiones en sifón carotídeo o en la bifurcación carotídea intracraneal que fueron detectadas en el ATC como oclusiones de la ACI extracraneal (Fig.
4).
En un pequeño porcentaje (6%) el ATC mostró discrepancias con la ASD al determinar el segmento afectado en algunas oclusiones distales de la ACM.
El análisis de estos datos muestra que la mayor parte de las discrepancias entre las dos técnicas se deben a defectos inherentes a la técnica y no a fallos de interpretación.
El factor más limitante que hemos encontrado en nuestra serie es la imposibilidad de determinar la dirección del flujo en el ATC,
es decir el problema de que el ATC no es un estudio dinámico como la ASD.
Por esta razón,
en ocasiones hay arterias que en el ATC simulan estar ocluidas a un nivel cuando lo que en realidad ocurre es que presentan un flujo muy enlentecido debido a una oclusión situada a un nivel más distal lo que no es posible detectar en el ATC.
A esto también se añade el problema de la presencia de flujo retrógrado en las porciones distales de arterias ocluidas proximalmente,
lo que limita también la valoración de las lesiones en tándem (oclusiones/estenosis intracraneales en el mismo lado de una ACI ocluida).
Los errores más frecuentes (22%) en nuestra serie se deben a estas limitaciones técnicas.
El otro pequeño porcentaje de error en el ATC (6%) se atribuye a la menor sensibilidad de esta técnica en el caso de afectación de ramas arteriales más distales.
No es un error frecuente y en ningún caso fue determinante a la hora del manejo del paciente.
Por tanto,
nuestros datos sugieren una alta especificidad del ATC para estenosis-oclusiones intracraneales,
sobre todo en el despistaje de oclusiones de gran vaso (segmentos proximales),
y algo menor cuando el territorio afecto es más distal.
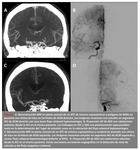
En cuanto al análisis de la presencia o no de circulación colateral leptomeníngea distal al punto de oclusión,
con el ATC se determinó: la ausencia de la misma (12%),
la presencia de vasos colaterales en la periferia del área de isquemia en un porcentaje significativo y la presencia de un flujo distal completo (88%); y se obtuvo un grado de correlación prácticamente completo con la ASD (Fig.
5).
Esta alta concordancia entre ambas técnicas es de gran valor,
ya que se ha demostrado que la presencia de colaterales leptomeníngeas se asocia a un mejor pronóstico final de estos pacientes y es un dato que hemos podido aportar con el ATC en prácticamente todos los pacientes de nuestra serie.
Por último,
en nuestra revisión,
a pesar de tratarse de un número muy limitado de pacientes,
destaca el alto grado de concordancia del ATC con la ASD en la determinación del nivel de la oclusión en el caso de los ictus de territorio vértebro-basilar (100%).
(Fig.
6)
Bibliografía
1. CT Angiography in the evaluation of acute stroke.
Shrier DA,
Tanaka H,
Numaguchi Y,
Konno S,
Patel U,
Shibata D.
AJNR 18:1011-1020 June 1197.
2. Role of CT Angiography in patient selection for thrombolytic therapy in acute hemispheric stroke.
Wildemurth S,
Knauth M,
Winter R,
Sartor K,
Hacke W.
Stroke 1998; 29:935-938.
3. CT Angiography in acute ischemic stroke: Preliminary results.
Verro P,
Tanenbaum LN,
Borden NM,
Sen S,
Eshkar N.
Stroke 2002; 33:276-278.
4. Tomandl BF,
Klotz E,
Handschu R et al.
Comprehensive imaging of ischemic stroke with multisection CT.
Radiographics 2003; 23:565-592.
5. Srinivasan A,
Goyal M,
Al Azri F,
Lum C.
State-of-the-art imaging of acute stroke.
Radiographics 2006; 26:S75-95.
6. De Lucas EM,
Sánchez E,
Gutiérrez A,
Mandly AG,
Ruiz E,
Flórez AF et al.
CT Protocol for Acute Stroke: Tips and Tricks for General Radiologists.
Radiographics 2008; 28:1673-1687.
7. Takhtani D.
CT neuroangiography: a glance at the common pitfalls and their prevention.
AJR Am J Roentgenol.
2005 Sep; 185(3):772-83.