NOTA: PARA IR A CASOS INTERACTIVOS IR A PPT.

Fig. 1: Titulo de comunicación
Las malformaciones uterovaginales congénitas se derivan de un defecto en la formación,
fusión ó reabsorción del tabique de los conductos de Müller en los diferentes pasos del desarrollo embrionario.
Su herencia es poligénica y tiene alguna asociación causal de origen ambiental muy bien conocida,
como lo ha sido la exposición fetal intraútero a radiaciones,
infecciones o tóxicos como el dietilbestrol y la talidomida.
Son entidades clinicopatológicas distintivas de otros procesos causantes de problemas de fertilidad. La prevalencia aproximada en este grupo de pacientes se encuentra entre un 21-67 % según diferentes series.
Su forma de presentación más habitual consiste en la existencia de amenorrea primaria e infertilidad,
en el grupo de pacientes en edad reproductiva.
Tambien se pueden manifestar mediante complicaciones obstétricas tales como nacimiento pretérmino,
parto prolongado,
retención placentaria,
retraso del crecimiento intrauterino y abortos espontáneos de repetición,
éste último en relación a alteraciones en la implantación uterina del producto de la concepción.
En un 25% aproximadamente del total de casos ha sido asociado a alteraciones renales o urológicas.
Por lo tanto,
es fundamental :
- Obtener una orientación diagnóstica adecuada en la primera valoración mediante HSG caracterizando los hallazgos.
- Conocer cada subtipo de anormalidad uterovaginal congénita según la clasificación morfológica.
- Lograr diferenciarlas de otros procesos que se manifiestan de forma similar.
- Detectar posibles complicaciones.
- Aportar información relevante para la planificación terapéutica del paciente,
según cada subtipo de malformación.
- Correlacionar los hallazgos en conjunto con la RM pélvica.

Fig. 2: ! A tener en cuenta !
Repaso embriológico:
En el desarrollo embriológico de los genitales internos femeninos los conductos müllerianos o paramesonéficos son los precursores en la formación del útero,
trompas de Falopio y los 2/3 superiores de la vagina.
La persistencia de los conductos paramesonéfricos bilateralmente y en relación a la supresión del gen SRY,
responsable de la formación de la hormona antimulleriana,
permitirá que éstas estructuras embrionarias presenten un crecimiento caudal y medial entre la 7 y 20 semanas de gestación.
Dichos conductos se unen lateralmente dejando un tabique en el punto de unión entre ellos,
el cual a partir de la 9 semana debe presentar una reabsorción progresiva hasta dejar una cavidad o canal bien formado y sin remanentes.
Estudios de imagen:
Dentro de los estudios por imagen iniciales de las anomalías uterovaginales congénitas se encuentra la Histerosalpingografía ( HSG),
la cual:
- Se considera el Gold Standard para el estudio de permeabilidad tubárica
- Aporta información importante de la morfología de la cavidad uterina para diferenciar el subtipo de anomalía uterovaginal en estudio.
- Sin embargo,
no delimita el contorno externo uterino presentando el inconveniente de la radiación ionizante en pacientes jóvenes.

Fig. 3: ! No olvidar !
Protocolo de estudio de la HSG :
- Realización entre los días 7-12 del ciclo menstrual (fase proliferativa con endometrio fino).
- Profilaxis antibiótica con Azitromicina monodosis (1000 mg),
AINE y diacepam.
- Paciente en posición de litotomía.
- Preparación del periné con soluciones yodadas y colocación de campos estériles.
- Introducción de un espéculo vaginal
- Un catéter (5 F / 8 F) es introducido en el canal cervical,
insuflando posteriormente el balón de fijación.
- Se administra contraste hidrosoluble bajo guía fluoroscópica.

Fig. 4: Histerosalpingografia
Se obtienen minimo 4 imágenes del útero en:
- Fase temprana de llenado.
- Fase de llenado completo de la cavidad endometrial.
- Fase de visualización y caracterización de las trompas de Falopio.
- Fase de progresión del contraste intraperitoneal.
- Imagen tardía en bipedestación.
- Se obtendrán imágenes adicionales según lo requieran los hallazgos.
Los hallazgos normales de la HSG son:
- La cavidad uterina es de morfología triangular con base craneal y vértice caudal,
de contornos bien definidos y lisos.
- La mayor parte corresponde a cuerpo .
- El fundus es la parte más alta del utero y puede ser cóncavo,
aplanado o ligeramente convexo.
- Las trompas emergen de los extremos de la base de la cavidad triangular
- El istmo se localiza inmediatamente superior al cérvix.
- El cérvix se localiza más inferior.
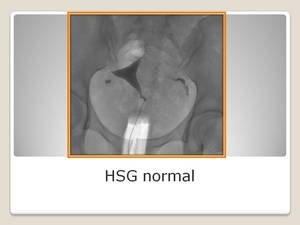
Fig. 5: Histerosalpingografia Normal
El estudio de imagen complementario es la resonancia pélvica (RM),
la cual constituye:
- El Gold standard de los estudios de imagen no invasivos para analizar las anomalías uterinas con una sensibilidad hasta del 100%.
- Permite evaluar las estructuras pélvicas en diferentes planos.
- Proporciona información de las características internas y externas del útero.
- Aporta la información necesaria para planificar el tratamiento ulterior de la paciente.
- Presenta algunas limitaciones técnicas como la presencia de artefactos de movimiento por el peristaltismo intestinal o por la presencia de elementos metálicos a nivel pélvico ( prótesis,
suturas metálicas,
entre otros)
El protocolo de RM pélvica para la valoración de las malformaciones uterovaginales congénitas consiste en:
- Administración de antiperistálticos antes de la exploración.
- Secuencias Fast-Spin Echo potenciadas en T2 y adquiridas en los tres planos que proporcionan:
- Información anatómica detallada.
- Ayudan a identificar la posición y la orientación del útero.
- Permiten definir el contorno externo del fundus uterino.
- En el plano coronal se logra objetivar alteraciones de las vías urinarias asociadas.
- Las secuencias potenciadas en T1 son útiles para descartar lesiones hemorrágicas asociadas.
- Se administra contraste endovenoso en los siguientes casos:
- Sospecha de enfermedad inflamatoria pélvica.
- Valoración de la vascularización de los miomas.
- Sospecha de malignidad
Los hallazgos normales de la RM son:
- Endometrio hiperintenso.
- Interfase de baja intensidad.
- Miometrio de intensidad intermedia.
- Cérvix con una zona central de mayor intensidad de señal producida por el moco y el epitelio.
- Diferenciación entre endocérvix y exocérvix.
- Estroma fibroso intermedio de baja intensidad.
- Miometrio periférico de intensidad intermedia.
- Vagina como estructura tubular de baja intensidad.
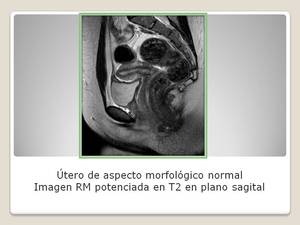
Fig. 6: RM utero normal
Clasificacion de la AFS (american fertility society)
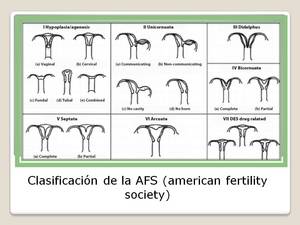
Fig. 7: Clasificación de la AFS anomalías uterinas
UTERO ARCUATO
Se forma una sola cavidad uterina con contorno externo del fundus plano o convexo apreciando una pequeña identación hacia la cavidad endometrial (que aproximadamente mide 15 mm) que representa un leve engrosamiento del miometrio a éste nivel.
- Se debe considerar una variante anatómica de la normalidad ya que no se asocia de forma significativa con el aumento de los abortos u otro tipo de complicaciones de otros subtipos de anomalías uterovaginales.
- HSG: Fácil reconocimiento.
- RM: Permite la visualización del contorno externo del útero la observación de la identación de miometrio que es de señal igual a la del resto del utero.
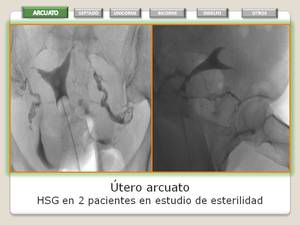
Fig. 9: Utero Arcuato
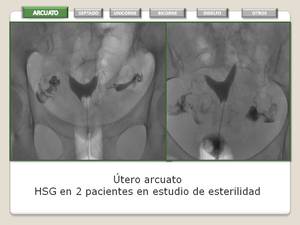
Fig. 10: Utero Arcuato
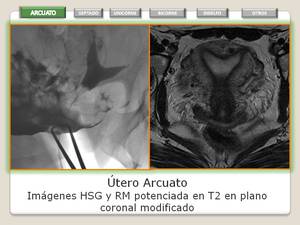
Fig. 11: Utero Arcuato
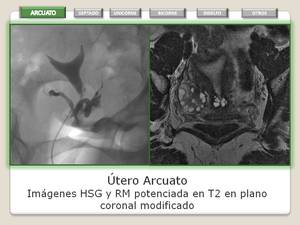
Fig. 12: Utero Arcuato
UTERO SEPTADO
- Fusión normal de los 2 conductos de Muller,
pero con deficiencia de la reabsorción del tabique.
- El tabique puede ser parcial o completo si el tabique se extiende al orificio cervical interno.
- El tabique puede estar compuesto de miometrio o tejido fibroso,
no siendo útil para diferenciar de otros subtipos de anomalías.
- La superficie externa del fundus uterino usualmente es convexa,
pero puede ser plana o ligeramente cóncava (menor de 1 cm).
- Es el subtipo más frecuente (50%) y con mayor incidencia de complicaciones reproductivas.
- RM: Si el tabique es completo, el segmento del fundus presenta una señal similar al miometrio adyacente y segmento inferior un aspecto fibroso (hipointenso en T2).
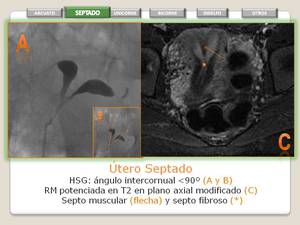
Fig. 13: Utero Septado
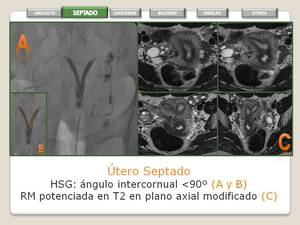
Fig. 14: Utero Septado
UTERO UNICORNE
- Se produce por la detención completa o incompleta del desarrollo de un conducto de Müller.
- Si es incompleto se observa un cuerno rudimentario sin o con endometrio funcionante.
Cuando este cuerno está obstruido, se manifiesta por la presencia de una masa pélvica.
- Es posible el embarazo a término si el otro conducto se formó correctamente.
- RM:
- Generalmente el útero adopta una morfología en banana,
con un cuerno de pequeño tamaño y asimétrico.
- El miometrio es normal y el endometrio es delgado.
- Permite detectar con facilidad el cuerno rudimentario.
- Ayuda a descartar cavidades con aumento de señal en T1,
compatibles con hematometra.
Consideraciones terapéuticas:
- Riesgo de ruptura en caso de embarazo ectópico y laparotomía urgente.
- Cirugía del cuerno rudimentario.
- Salpinguectomía laparoscópica en no cavitarias.
- Cirugia por mayor riesgo de endometriosis en cavidad no comunicante.
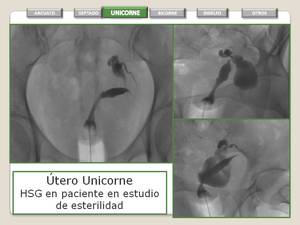
Fig. 15: Utero Unicorne
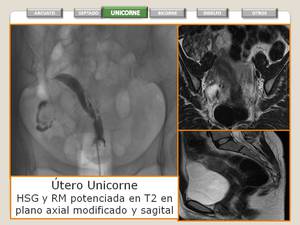
Fig. 16: Utero Unicorne
4 subtipos:
Simple (agenesia completa de un cuerno)
- HSG: Cuerno único lateralizado.
- RM: Cuerno uterino único.
Signo de “Banana shape” en planos axiales.
- Riesgo de embarazo ectópico tubárico.
Cuerno rudimentario no cavitado
- HSG: No permite el Diagnóstico
- RM: Cuerpo uterino fusionado a cuerno.
Cuerno principal más medial.
- Riesgo de embarazo ectópico tubárico.
Cuerno rudimentario cavitado y no comunicante
- HSG: No permite el diagnóstico.
- RM: Cuerpo uterino con cuerno con cavidad rudimentaria.
- Riesgo de embarazo ectópico tubárico
Cuerno rudimentario cavitado y comunicante
- HSG: se observan dos cavidades asimétricas.
- RM: Cuerpo uterino con cuerno con cavidad comunicante.
- Riesgo de embarazo ectópico en cavidad.
- Conformación de útero bicorne tras el embarazo.

Fig. 8: Subtipos utero unicorne
UTERO BICORNE
- Fallo parcial de la fusión de los conductos de Müller.
- El miometrio central puede extenderse hasta el nivel del orificio cervical interno (unicollis) o al orificio cervical externo (Cervix tabicado o bicollis).
- Se observa algún grado de fusión entre los 2 cuernos parcialmente desarrollados.
- En el útero didelfo existen dos cuellos y dos cuernos completamente separados.
- La superficie externa del fundus uterino se encuentra deprimida (> 1 cm).
Esto lo distingue del útero tabicado.
- HSG
- Dos cuernos divergentes.
- Angulo bicornual > 110º.
- RM
- Cuernos divergentes.
- Separación intercornual > de 4 cm.
- Depresión externa > 1cm.
- Se observa miometrio dividiendo a las dos cavidades uterinas (señal alta en secuencias T2) usualmente en el segmento superior
- En el segmento inferior se puede observar un septo fibroso (hipointenso en T2).
- En útero bicollis se mantiene cierto grado de comunicación entre ambos cuernos (el útero difelfo no tiene comunicación).
La metroplastia no suele aportar beneficios y sólo está indicada en pacientes con útero bicorne y abortos de repetición.
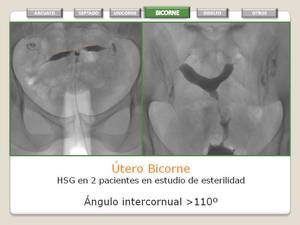
Fig. 17: Utero Bicorne
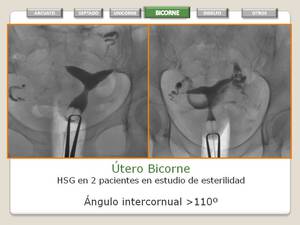
Fig. 18: Utero Bicorne
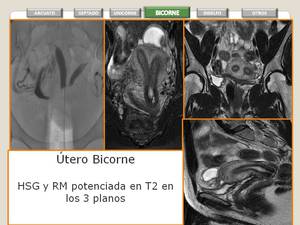
Fig. 19: Utero Bicorne
Diferenciación utero bicorne y septado:
|
SUBTIPO
|

SEPTADO
|
BICORNE
|
|
HSG: Angulo intercornual
|
Menor 90 grados
|
Mayor 110 grados
|
|
RM: Contorno externo fundus
|
Convexo
Depresión menor 1 cm
|
Concavo
Depresión mayor de 1 cm
|
|
RM: Septo
|
Presente dentro de la cavidad
|
Ausente
|
|
Dx Definitivo
|
Laparoscopia
|
Laparoscopia
|
|
Implicación terapéutica
|
Resección histeroscopica
|
Metroplastia transabdominal
|
|
Riesgo de abortos
|
Mayor por mala vascularización septal
|
Menor
|
UTERO DIDELFO
- Fallo completo de la fusión de ambos conductos de Müller.
- Existen siempre dos cuellos uterinos.
- Puede observarse en tabique vaginal longitudinal o transversal.
- La conformación de las dos cavidades uterinas permiten que el embarazo a término sea posible.
- HSG: Se deben canalizar ambos cuellos uterinos.
- RM:
- Puede visualizar tabique vaginal.
- Se puede ver el amplio espacio entre los dos cuernos,
con la depresión del contorno del fundus.
- Identifica los dos cuellos separados y la presencia de un tabique longitudinal en el segmento superior vaginal
- Los dos úteros conservan una estructura preservada.
- Se puede identificar la presencia de un hematometra debido a la obstrucción de la vagina.
- El tratamiento con intención reconstructiva mediante metroplastia no ha tenido buenos resultados.
El septo se debe resecar si la hemivagina está obstruida.
¡ A Recordar el síndrome de Wunderlich!
- Útero didelfo.
- Hemivagina obstruida.
- Agenesia renal ipsilateral
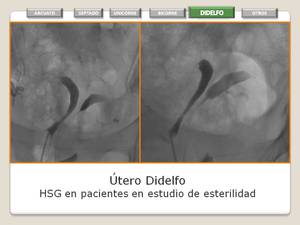
Fig. 20: Utero Didelfo
OTRAS ANOMALIAS
Anomalia relacionada con dietilestilbestrol
- Dietilestilbestrol (DES) es un análogo estrogénico usado en la prevención del aborto espontáneo de el año 1.945 hasta 1.971.
El medicamento fue retirado debido a éste efecto teratogénico sobre el sistema genital interno femenino.
- Se puede presentar en forma de hipoplasia uterina y una cavidad uterina en forma de T.
- Los hallazgos de imagen son patognomónicos de esta anomalía.
- Tambien puede manifestarse con abortos espontáneos,
mayor riesgo de partos pretérmino y embarazos ectópicos.
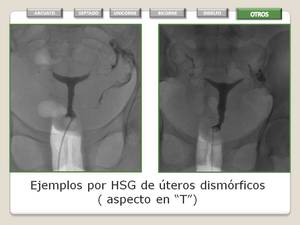
Fig. 21: Utero Dismórfico ( Morfologia en T)
Hipoplasia / agenesia
- La forma más común es el síndrome de Mayer-Rokitansky-Kuster-Hauser,
que combina la agenesia del útero y el cuello uterino con la parte superior de la vagina.
- La forma típica presenta los ovarios y riñones normales y la forma atípica asocia alteraciones ováricas y agenesia renal.
- Los pacientes carecen de potencial reproductivo sin la intervención quirúrgica.
- RM:
- Permite diferenciar entre agenesia e hipoplasia.
- El plano sagital ofrece una mejor visualización y caracterización de la anomalia.
- En la agenesia no se observa el útero.
- En la hipoplasia uterina se insinua un útero de pequeño tamaño,
con miometrio con una señal muy baja en secuencias T2 y una pobre delimitación de la anatomía regional.
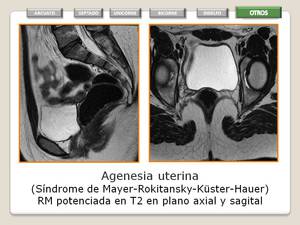
Fig. 23: Agenesia Uterina ( Sd. Rokitansky)
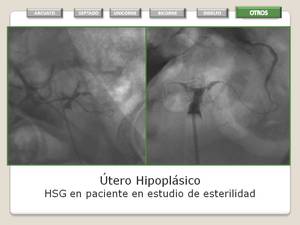
Fig. 22: Utero Hipoplásico

























