DEFINICION
Se conoce como osteomielitis a la infección del hueso con afectación de la médula ósea,
distinguiéndola así de otros términos como osteítis o periostitis infecciosas,
referidos a procesos infecciosos que involucran a la cortical o al periostio.
CLASIFICACIÓN Fig. 1
La osteomielitis puede clasificarse en función de distintos factores como la etiología,
patogenia,
cronopatología o edad de presentación,
factores que también determinan diferencias en cuanto a los hallazgos de imagen en RM.
1. Clasificación etiológica
Según el agente implicado podemos distinguir:
Osteomielitis bacteriana
Es la más frecuente.
Entre los posibles microorganismos destaca el Staphylococcus aureus, agente más habitual,
aislado en el 80-90% de los casos tanto en adultos como en niños; el Streptococcus tipo B,
el más frecuente en neonatos,
en relación con infección de la herida umbilical o infecciones otorrinolaringológicas; Pseudomonas,
especialmente importante en usuarios de drogas por vía parenteral; Salmonella,
con mayor incidencia en pacientes diabéticos o con anemia de células falciformes; Mycobacterium tuberculosis,
que generalmente afecta a columna vertebral; Kingella kingae,
microorganismo aislado cada vez con mayor frecuencia; Haemophilus influenzae, en declive gracias a la introducción sistemática de su vacuna en el calendario vacunal.
Osteomielitis fúngica
Más frecuente en pacientes inmunocomprometidos y en unidades de cuidados intensivos,
en relación con catéteres y vías endovenosas.
Destacan las Candida y Actinomyces.
Osteomielitis vírica
Osteomielitis parasitaria
Rara,
habitualmente por Echinococcus.
2.
Clasificación patogénica
Las tres vías de infección son la diseminación hematógena,
la diseminación por contigüidad y la implantación directa.
La diseminación hematógena es la vía más frecuente; se produce por bacteriemia secundaria a un foco infeccioso primario localizado en cualquier otro órgano o sistema que muchas veces es subclínico y difícil de identificar (enteritis,
colangitis,
endocarditis,
infecciones urogenitales,
etc.).
En países desarrollados predominan hoy día otras vías,
como la diseminación por contigüidad desde un foco infeccioso adyacente (infección cutánea,
sinusal,
dental,
etc.),
o la invasión directa secundaria a traumatismos penetrantes o a cirugía.
Las úlceras suponen un factor de riesgo a tener en cuenta,
sobre todo en pacientes diabéticos o encamados.
En los primeros es importante diferenciar entre osteomielitis y otras entidades frecuentes en el pie diabético,
como edema óseo reactivo,
artropatía neuropática o isquemia ósea.
3.
Clasificación cronopatológica
Distingue entre osteomielitis aguda,
subaguda y crónica.
Osteomielitis aguda
La osteomielitis aguda hematógena es más frecuente en niños entre los 3 y 15 años,
considerándose una enfermedad infantil.
De forma característica afecta a las metáfisis de los huesos largos,
facilitada por el flujo lento de los sinusoides vasculares a este nivel,
aunque en hasta un 25% de los casos puede afectar a huesos planos o de formas irregulares.
La invasión del espacio intersticial perivascular por los microorganismos va seguida de hiperemia,
edema e infiltrado celular inflamatorio de la médula ósea.
Estos fenómenos determinan un aumento de la presión intramedular con compromiso vascular subsecuente,
que combinado con el efecto de las toxinas bacterianas induce necrosis ósea y formación de abscesos intraóseos.
La infección se disemina a través de los canales de Havers y Wolkman a la cortical ósea,
y a través de esta al espacio subperióstico,
formando abscesos subperiósticos y diseminándose a tejidos blandos adyacentes,
donde también pueden formarse abscesos.
La osteomielitis aguda debuta de forma súbita con fiebre,
dolor local,
eritema e impotencia funcional,
cuadro clínico inespecífico que puede presentarse también en otras entidades como tumores o traumatismos.
Los cultivos de sangre o aspirado subperióstico pueden ser positivos hasta en un 50-90% de los casos respectivamente,
si bien estas tasas pueden ser menores debido al tratamiento antibiótico precoz.
El diagnóstico precisa de al menos dos de los siguientes tres criterios: cultivos positivos,
cuadro clínico consistente y hallazgos de imagen.
Osteomielitis subaguda
Puede ser el resultado de una infección por un microorganismo poco virulento,
de un tratamiento inadecuado o de la alta resistencia del huésped frente a la infección.
El debut es insidioso,
con clínica poco florida y analítica normal,
salvo por una discreta elevación de la velocidad de sedimentación globular,
lo que puede dificultar su diagnóstico.
La forma clásica de la osteomielitis subaguda es el absceso de Brodie,
con un área central de supuración y necrosis delimitada por tejido de granulación y un anillo más externo de tejido fibrótico o esclerosis.
Generalmente se localiza en metáfisis y presenta extensiones digitiformes hacia el hueso adyacente o a la placa fisaria.
Este fenómeno es conocido como tunelación.
Osteomielitis crónica
Se considera así cuando el cuadro persiste más de un mes,
por lo general como resultado de un tratamiento inadecuado o un estado de inmunodepresión.
Se caracteriza por necrosis ósea con destrucción trabecular y formación de abscesos intraóseos que pueden contener secuestros (fragmentos de hueso necrótico separados del hueso sano por tejido de granulación) que,
a su vez,
pueden albergar microorganismos viables y bajo determinadas condiciones desencadenar una reagudización de la infección.
Es habitual la neoformación de hueso subperióstico y alrededor del secuestro,
conocida como involucro.
En ocasiones se forman soluciones de continuidad en el involucro —conocidas como cloaca— y trayectos fistulosos que alcanzan la superficie cutánea a través de los tejidos blandos adyacentes,
que permiten la exteriorización del secuestro y tejido de granulación.
Estas tres formas clínicas no implican necesariamente una continuidad de las mismas ni la existencia de una separación estricta entre cada período; de hecho,
es habitual el solapamiento de los hallazgos de imagen que caracterizan a cada una de ellas.
La osteomielitis esclerosante de Garré es una forma especial de osteomielitis crónica que se caracteriza por una esclerosis marcada que domina el cuadro radiológico.
Existen,
además,
una serie de entidades diferenciadas que se encuadran en el concepto de osteomielitis crónicas asépticas o reactivas,
en las que no es posible identificar al agente patógeno responsable,
entre las que destaca la osteomielitis crónica multifocal recurrente.
4.
Clasificación según edad de presentación
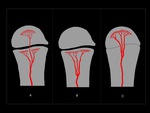
Las diferencias anatómicas existentes entre niños y adultos,
sobre todo con respecto al patrón de vascularización de los huesos largos Fig. 2 ,
condicionan distintos patrones en la distribución de la infección y por tanto diferentes hallazgos radiológicos dependiendo de la edad del paciente.
En niños menores de 2 años la osteomielitis es poco frecuente y generalmente se localiza en las metáfisis de los huesos largos,
con mayor frecuencia en el fémur.
En este rango de edad los vasos metafisarios se extienden hasta la epífisis y a su vez pueden contribuir a la diseminación de la infección en el mismo sentido,
incluso con afectación de la articulación adyacente,
determinando secuelas como deformaciones articulares severas o cese del crecimiento.
En niños mayores de 2 años la físis actúa como una barrera para los vasos metafisarios,
que no la atraviesan,
y por tanto no se produce extensión del proceso infeccioso a epífisis y articulación adyacente,
con la excepción de caderas y rodillas,
en los que la metáfisis se encuentra incluida en la cápsula articular.
Asimismo,
el proceso supurativo puede atravesar la corteza y extenderse a lo largo del espacio subperióstico,
determinando la formación de abscesos subperiósticos.
En adultos,
la osteomielitis hematógena aguda es también relativamente rara y afecta con más frecuencia a huesos planos,
cuerpos vertebrales y diáfisis de huesos largos.
El proceso supurativo puede afectar a la totalidad de la cavidad medular (flemón medular).
El cierre fisario permite de nuevo a los vasos metafisarios alcanzar la epífisis,
por lo que la infección puede asimismo diseminarse en este sentido afectando incluso a las articulaciones adyacentes.
Además,
en adultos,
el periostio se encuentra firmemente adherido al córtex por gruesas fibras de Sharpey y el espesor de la cortical es mayor que en niños,
lo que hace menos frecuente la formación de abscesos subperiósticos y de involucro,
existiendo además un rico aporte vascular perióstico que también disminuye la frecuencia de secuestro.
Por otra parte,
las infecciones suelen extenderse más longitudinalmente por la diáfisis y determinar una mayor tasa de fracturas patológicas.
DIAGNÓSTICO POR IMAGEN
La radiografía simple sigue siendo la técnica diagnóstica inicial ante la sospecha de osteomielitis; su sensibilidad y especificidad son bajas,
dado que los hallazgos característicos no son detectables hasta pasados 10-20 días desde el debut del cuadro agudo,
y cuando se presentan pueden simular otras patologías,
sobre todo tumores.
Sin embargo,
nos permite descartar inicialmente otras entidades.
La ecografía puede ser de utilidad como técnica de diagnóstico complementaria,
sobre todo en neonatos,
siempre que se trate de localizaciones accesibles para la misma.
Presenta limitaciones para la valoración del hueso,
pero es muy útil para detectar colecciones y abscesos en tejidos blandos.
La gammagrafía presenta una muy alta sensibilidad para la detección de infección activa y está especialmente indicada en procesos multifocales o cuando su localización no es clara,
ya que permite un rastreo corporal total.
La tomografía computerizada (en adelante TC) es eficaz para la valoración de la afectación cortical y la detección de trayectos fistulosos,
secuestros,
cuerpo extraño o gas intramedular o en tejidos blandos.
La RM presenta una muy elevada sensibilidad (88–100%) y especificidad (75–100%) en el diagnóstico de la osteomielitis,
con un valor predictivo negativo del 100%; nos permite obtener un mapa anatómico preciso de la distribución de la infección,
tanto de la extensión de la afectación de la médula ósea como de la de los tejidos blandos adyacentes y detecta abscesos y secuestros,
aportando datos esenciales para la planificación quirúrgica; permite además una detección de signos precoz.
Las secuencias de mayor utilidad son las potenciadas en T1,
T2,
DP y STIR,
estas últimas especialmente útiles para demostrar edema.
Salvo contraindicación,
se completará el estudio mediante secuencias postcontraste,
eficaces a la hora de distinguir abscesos y edema o detectar hueso necrótico.
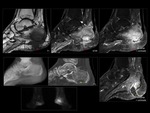
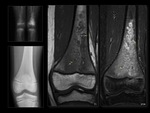
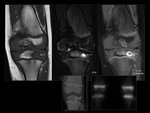
Osteomielitis aguda
Los hallazgos de imagen en RM de la osteomielitis aguda son debidos al edema y formación de exudado en la cavidad medular y se caracterizan por hiposeñal mal definida en secuencias potenciadas en T1 e hiperseñal en secuencias potenciadas en T2,
DP y STIR,
no siendo posible delimitar la interfaz entre médula sana y afectada Fig. 3.
Estas tres últimas secuencias son las que presentan una mayor sensibilidad en la detección de la osteomielitis aguda y por tanto las de mayor utilidad para screening,
aunque no nos permiten una distinción precisa entre edema y necrosis,
y cabe la posibilidad de sobrediagnosticar la osteomielitis,
dado que este incremento de señal puede verse también en otras entidades que cursen con edema de médula ósea de origen no infeccioso (edema medular reactivo,
necrosis avascular,
tumores primarios o metastáticos,
fracturas,
contusiones,
etc.). Las secuencias de alta calidad triplanares potenciadas en T1 son las que juegan un papel principal ante la sospecha de osteomielitis aguda,
por aportar un detalle anatómico más preciso.
Asociado,
suele existir un aumento y edema de partes blandas adyacentes mal definido,
que generalmente se demuestra por un leve aumento de la señal en secuencias T2 y STIR,
así como hiposeñal en secuencias potenciadas en T1,
más evidente en septos intermusculares y en tejido subcutáneo afectados.
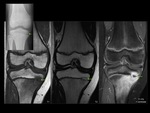
No se aprecia engrosamiento cortical,
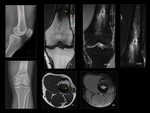
aunque el periostio puede estar elevado por la formación de abscesos subperiósticos Fig. 4 .
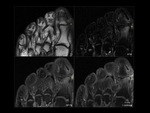
En las secuencias con supresión grasa tras administración de contraste veremos realce de la médula afectada viable y realce en anillo de las áreas necróticas (abscesos),
lo que nos permite un diagnóstico diferencial preciso entre flemón y absceso en tejidos blandos Fig. 5 Fig. 6 .
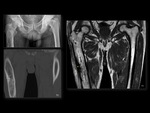
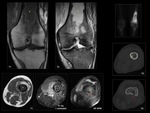
Es frecuente detectar afectación articular,
que puede pasar inadvertida con otras técnicas.
A este respecto puede resultar difícil diferenciar el edema óseo reactivo asociado a una artritis séptica del debido a una osteomielitis concomitante.
En un estudio de Karchevskytar et al.
la presencia de edema óseo difuso detectado en secuencias potenciadas en T1 en pacientes con artritis séptica presentó la más alta asociación con la existencia de osteomielitis asociada Fig. 7 .
Davies et al.
han descrito la presencia de señal grasa residual en la médula afectada y/o en tejidos blandos adyacentes como un hallazgo característico de la osteomielitis aguda,
que no está presente ni en la osteomielitis subaguda ni en la crónica,
con la excepción de la osteomielitis esclerosante de Garré.
La persistencia de esta señal grasa está en relación con la liberación de glóbulos grasos secundaria a necrosis séptica de los adipocitos,
por aumento de la presión intramedular debido al edema.
Si existe destrucción cortical es posible detectar glóbulos grasos en los tejidos blandos adyacentes.
Dicho hallazgo no es patognomónico de la osteomielitis aguda,
ya que también puede presentarse en la osteomielitis esclerosante de Garré —reflejando la restauración de la médula grasa normal en ausencia de infección activa—,
en sarcomas tras tratamiento con quimio o radioterapia,
en la enfermedad de Gaucher o en la enfermedad de Paget no complicada.
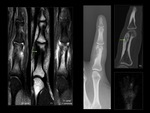
La señal grasa persistente (hiperintensa en T1 e hipointensa en secuencias T2 con supresión grasa o STIR) puede distribuirse de forma difusa o focal en la médula ósea afectada,
siguiendo distintos patrones: globular,
lineal serpinginoso o una combinación de ambos.
Es importante correlacionar la presencia de señal grasa en secuencias potenciadas en T1 con dicha señal en secuencias con supresión grasa y STIR,
para evitar la confusión con hiperseñal en T1 debida a hemorragia subaguda o con hiposeñal en secuencias T2 con supresión grasa y STIR en relación con pequeños secuestros o burbujas de gas Fig. 8 .
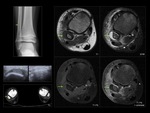
Osteomielitis subaguda
El absceso de Brodie,
hallazgo característico de la osteomielitis subaguda,
ofrece en radiografía simple una apariencia —lesión osteolítica de borde escleroso— que puede ser confundida con varios tumores óseos benignos y malignos.
Se ha estimado que hasta el 50% de los casos de osteomielitis subaguda pediátrica se confunde con tumores.
La RM,
y específicamente el signo de la penumbra,
puede resultar de utilidad a este respecto.
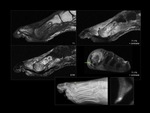
La apariencia típica del absceso de Brodie en la RM presenta cuatro zonas características:
- Un centro necrótico hipointenso en T1 e hiperintenso en T2 y STIR.
- Un anillo periférico de tejido de granulación rodeando al anterior,
discretamente hiperintenso en T1,
conocido como signo de la penumbra.
- Un anillo más exterior escleroso de muy baja señal en todas la secuencias.
- Un halo periférico mal definido,
también hipointenso en T1 en relación con edema.
El signo de la penumbra refleja la presencia de una capa de tejido de granulación que recubre la cavidad del absceso.
Su señal en secuencias potenciadas en T1 es discretamente hiperintensa,
tanto en relación al área necrótica central como al edema periférico,
lo que guarda relación con su menor porcentaje de agua y su alto contenido proteico.
El anillo periférico de esclerosis con el que limita la vuelve aún más evidente.
La vascularización de este tejido determina su realce precoz e intenso tras la administración de contraste.
Este signo presenta una sensibilidad del 75% y una especificidad,
valor predictivo positivo y valor predictivo negativo superiores al 90%, para el diagnóstico de osteomielitis subaguda.
El signo de la penumbra no es patognomónico de osteomielitis subaguda,
y se ha descrito en casos aislados de granuloma eosinófilo,
condrosarcoma y ganglión intraóseo.
El signo de la doble línea hace referencia a la combinación de la hiperseñal de la capa de tejido de granulación con la hiposeñal del tejido esclerótico o fibrosis que la rodea.
Los abscesos de Brodie se localizan tipicamente en las metáfisis de los huesos largos,
con más frecuencia alrededor de la rodilla,
y pueden ser uni o multiloculares.
Excepcionalmente,
se originan en la cortical ósea Fig. 9 y pueden contener un secuestro (habitualmente excéntrico),
en cuyo caso es posible su confusión con el osteoma osteoide.
Aunque es poco frecuente su origen en epífisis Fig. 10 ,
sí pueden extenderse vía transfisaria desde la metáfisis Fig. 11 ,
en cuyo caso deberá establecerse el diagnóstico diferencial con el condroblastoma,
sobre todo en la edad pediátrica.
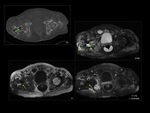
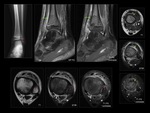
Osteomielitis crónica
La osteomielitis crónica presenta como característica radiológica principal una esclerosis ósea irregular con pérdida del patrón trabecular normal; cursa con engrosamiento cortical,
expansión y remodelación ósea Fig. 12 .
En la osteomielitis crónica activa la región esclerótica muestra con frecuencia áreas líticas que representan abscesos intraóseos,
y es habitual también la formación de abscesos subperiósticos,
secuestros,
cloaca y trayectos fistulosos.
Las áreas de infección activa presentan habitualmente un anillo periférico hipointenso en todas las secuencias,
conocido como signo del anillo,
y que parece corresponderse con tejido fibrótico o esclerosis.
Existe un límite neto entre médula ósea normal y anormal,
al contrario que en la osteomielitis aguda,
definiéndose también mejor los planos tisulares en tejidos blandos adyacentes.
Los abscesos se presentan con hiposeñal en secuencias potenciadas en T1 e hiperseñal en secuencias potenciadas en T2 y STIR; su pared realza tras la administración de contraste.
Los secuestros se visualizan como áreas de baja señal en todas las secuencias y no muestran realce tras la administración de gadolinio por tratarse de hueso desvitalizado.
Las fístulas se visualizan como imágenes lineales o curvilíneas que se extienden desde el hueso infectado a la superficie cutánea; son hiperintensas en T2 y,
tras la administración de contraste,
se presentan con una imagen característica “en rail de tranvía” por realce de sus paredes.
Es frecuente que los hallazgos radiológicos en la osteomielitis subaguda y la osteomielitis crónica se solapen.
ENTIDADES ESPECIALES
Osteomielitis esclerosante de Garré
Es una forma de osteomielitis de curso subagudo o crónico que cursa con un cuadro clínico vago,
aunque puede presentar episodios de reagudización.
Se caracteriza por una esclerosis marcada que predomina sobre el proceso supurativo Fig. 13 ; probablemente,
esté relacionada con la infección por patógenos de muy baja virulencia que permite una reacción ósea exacerbada frente a la misma.
Suele afectar a niños y adultos jóvenes y se localiza por lo general en la tibia y el fémur Fig. 14 Fig. 15 .
Osteomielitis crónica multifocal recurrente
Entidad de probable origen autoinmune que afecta de forma predominante a la infancia y se caracteriza por una presentación multifocal y localización atípica de sus lesiones; es frecuente su asociación al síndrome SAPHO (Sinovitis,
Acné,
Pustulosis,
Hiperostosis,
Osteitis).
Su diagnostico se realiza por exclusión según los siguientes criterios: ausencia de germen causal y no formación de abscesos,
fístulas o secuestros.
Suele ser multifocal,
y aunque afecta de forma habitual a huesos largos,
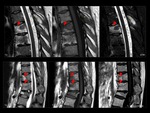
también puede presentarse en localizaciones atípicas como clavícula o columna Fig. 16 ,
y con menos frecuencia en pelvis o esternón.
Cursa típicamente con periodos de reagudización y remisión espontánea; durante su fase activa se caracteriza por hiposeñal medular en secuencias T1 e hiperseñal en T2,
y en los periodos de remisión es característica la esclerosis.
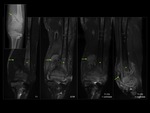
Osteomielitis del pie diabético
Las úlceras son una complicación frecuente en el pie diabético.
La osteomielitis secundaria es una importante causa de morbilidad en estos pacientes,
que precisa de un diagnóstico y manejo precoz para disminuir en lo posible la tasa y extensión de la amputación,
muchas veces necesaria.
Las secuencias potenciadas en T1 en los tres planos anatómicos son las que presentan una mayor especificidad para el diagnóstico de osteomielitis en el pie diabético.
El protocolo se completara con secuencias T2 o DP con supresión grasa,
STIR y,
en ocasiones,
secuencias postcontraste.
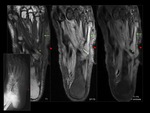
Collin et al.
han identificado una serie de características específicas sugestivas del diagnóstico de osteomielitis,
en particular un patrón confluyente y una distribución medular de la hiposeñal en secuencias potenciadas en T1 Fig. 17 Fig. 18 ,
frente a un patrón reticular y una distribución subcortical de la misma,
que suelen asociarse a otras entidades,
también frecuentes en el pie diabético,
como el edema óseo reactivo o la isquemia ósea.
Estos autores definen el patrón confluyente como la sustitución completa y continua de la señal normal de la grasa medular y el patrón reticular como la sustitución no completa de la señal normal de la grasa medular,
persistiendo áreas de señal normal dispersas.
Asimismo se refieren a distribución medular cuando la afectación está localizada en el área geográfica del canal medular,
y a distribución cortical cuando la afectación está limitada a un área lineal subcortical de menos de 3 mm de espesor.
Las secuencias postcontraste no parecen aportar una mayor precisión en el diagnóstico de osteomielitis con respecto a las secuencias potenciadas en T2 o STIR.
Además,
dada la asociación entre el gadolinio y la fibrosis nefrogénica sistémica,
su administración puede estar contraindicada en pacientes diabéticos,
que habitualmente presentan una función renal comprometida.
Sin embargo,
resultan de gran utilidad para la evaluación de tejidos blandos previa a la planificación quirúrgica,
ya que permite detectar con facilidad abscesos y fístulas y,
sobretodo,
diferenciar entre tejido viable y desvitalizado,
valorando con precisión la extensión de la necrosis.
La artropatía neuropática es una entidad frecuente en el pie diabético que determina importantes alteraciones óseas en ausencia de infección.
En fase aguda cursa con edema óseo y de tejidos blandos adyacentes,
similar al de la osteomielitis,
y aun no están presentes la esclerosis y deformidad ósea y articular la caracteriza,
lo cual dificulta el diagnóstico diferencial de ambos procesos.
El edema característico de la artropatía neuropática en fase aguda suele ser de localización periarticular y subcondral frente al patrón característico del edema medular de la osteomielitis,
ya descrito.
La presencia de lesiones en tejidos blandos adyacentes tales como úlceras,
trayectos fistulosos,
flemones,
abscesos o celulitis sugieren el diagnóstico de osteomielitis,
ya que,
en prácticamente todos los casos,
esta es secundaria a diseminación por contigüidad desde una úlcera infectada.
La distribución de las alteraciones también puede ayudar en el diagnóstico diferencial: la artropatía neuropática afecta habitualmente al mediopie —articulaciones del tarso y articulaciones tarso-metatarsianas—,
mientras que las áreas de asiento de osteomielitis,
coincididentes con las de las úlceras,
suelen localizarse en puntos de presión en el antepie —cabeza de los metatarsianos,
dedos,
calcáneo—,
o de prominencia óseas —maleolos—; además,
la osteomielitis suele afectar a un único hueso,
mientras que la artropatía neuropática es multifocal e involucra a varias articulaciones simultaneamente Table 1 .
La asociación entre artropatía neuropática y osteomielitis es frecuente,
dificultando aun más su diagnóstico diferencial.
La existencia de edema,
colecciones o trayectos fistulosos en tejidos blandos periarticulares o la presencia de edema medular extenso orientan a la sospecha de osteomielitis sobreimpuesta,
sin embargo,
muchas veces solo se alcanza el diagnóstico definitivo tras biopsia.
Donovan et al.
describen el signo del hueso fantasma como de utilidad para diferenciar entre la artropatía neuropática aguda y la artropatía neuropática con osteomielitis sobreimpuesta: la “desaparición” de un hueso en secuencias T1 (dificultad para discriminar la anatomía del hueso afectado) y su “reaparición” (se vuelve morfológicamente más evidente) en secuencias T2 o postcontraste se relaciona con osteomielitis sobreimpuesta.
Su no “reaparición” excluye proceso infeccioso sobreañadido.