This poster was originally presented at the SERAM 2012 meeting, May 24-28, in Granada/ES. Este póster ha sido presentado originalmente en el congreso de la SERAM 2012, 24-28 de mayo, en Granada/ES.
www.seram.es
Type:
Presentación Electrónica Educativa
Keywords:
Haemodynamics / Flow dynamics, Dissection, Acute, Diagnostic procedure, Education, Outcomes analysis, CT-Angiography, Arteries / Aorta
Authors:
G. Fernández Matía, A. Fernández Fernández, R. Hernandez Caler, I. Bayona García, M. Uzquiza Sanmartin, L. M. Castaño Martín; Burgos/ES
DOI:
10.1594/seram2012/S-1457
Revisión del tema
INTRODUCCION
- La disección aórtica aguda (DA) viene determinada por la rotura de la íntima que origina la entrada de sangre en la pared aórtica separando las capas de la media,
formando así un falso conducto definido entre la capa media externa y adventicia por fuera y el complejo íntimo-medial o “flap” por dentro.
El nuevo canal formado muestra flujo en su interior que regresa distalmente a la luz del vaso a través del orificio de reentrada.
- La DA es la causa más frecuente de emergencia aórtica y debe ser diagnosticada y tratada urgentemente,
ya que asocia una elevada tasa de morbilidad y mortalidad.
Estas vienen determinadas por el tipo y la extensión de la disección y la presencia de complicaciones asociadas,
por lo tanto,
es imprescindible la evaluación de toda la aorta.
- Afecta a pacientes con edades comprendidas entre los 50 y 70 años,
algo más frecuentes en hombres con una relación 1,5/1,
siendo la hipertensión arterial el mayor factor predisponerte.
En edades inferiores los factores desencadenantes son: necrosis quística de la media,
valvulopatía aórtica,
coartación y cirugía/cateterismo.
- La clasificación de Stanford divide la DA en:
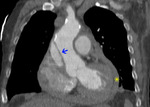
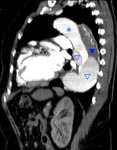
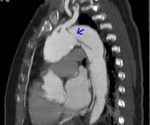
– tipo A (60-70%) (fig 1):
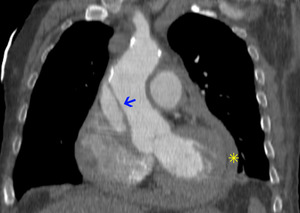
Fig. 1: TC RMP coronal MIP con contraste intravenoso (civ). DA tipo A de Stanford. Flap (flecha) con entrada en aorta ascendente. Hemopericardio (asterisco)
cuando el punto de entrada de la DA se localiza proximalmente a la salida de la arteria subclavia izq,
afectando a la aorta ascendente y pudiendo extenderse hacia la aorta descendente.
La tasa de mortalidad es alta (50% sin tratamiento) y requiere cirugía urgente.
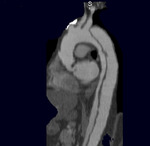
– tipo B (30-40%) (fig 2):
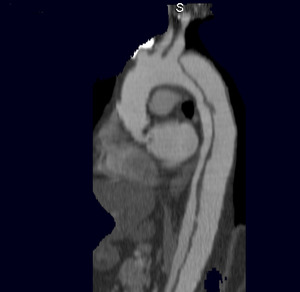
Fig. 2: TC RMP sagital MIP con civ. DA tipo B con entrada distal al origen de la A. subclavia izquierda. Punto de entrada (flecha)
el punto de entrada de la DA se localiza distalmente a la salida de la arteria subclavia izq.
Se realiza tratamiento conservador antihipertensivo.
La cirugía o colocación de stent son necesarias en caso de presentación de complicaciones: rotura aórtica,
inestabilidad hemodinámica,
aneurisma aórtico igual o superior a 6 cm,
isquemia mesentérica,
renal o de extremidades inferiores.
- La DA debuta con dolor torácico o abdominal que irradia hacia la espalda,
simulando frecuentemente otros cuadros.
Hasta un 20% se presentan con un cuadro sincopal sin historia de dolor torácico u otros signos neurológicos,
El síncope está relacionado con taponamiento cardiaco u obstrucción de troncos supraaórticos (TSA).
La clínica neurológíca indica la extensión de la disección u obstrucción de los TSA.
El dolor abdominal aparece por compromiso de las ramas abdominales.
La oliguria o anuria si existe disminución o ausencia de riego en las arterias renales.
- La TCMC (tomografía computadorizada multicorte) es la técnica de imagen de elección en el diagnóstico de la DA por su rapidez,
reproducibilidad,
disponibilidad y por presentar porcentajes de sensibilidad y especificidad diagnóstica próximos al 100%.
PROTOCOLO TCMC
- El estudio TC debe incluir toda la aorta y sus principales ramas desde los troncos supraaórticos hasta arterias femorales proximales.
- Hay que utilizar flujos altos (superiores a 3 ml/s) con técnicas de disparo automática como bolus tracking para obtener el máximo realce.
- Se debe realizar una adquisición sin contraste iv,
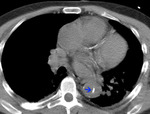
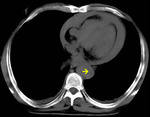
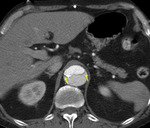
para valorar adecuadamente la posibilidad diagnóstica de hematoma intramural (fig 3 y 4),
entidad del Síndrome aórtico agudo que puede simular DA en la que no existe entre la luz y la pared aórtica.
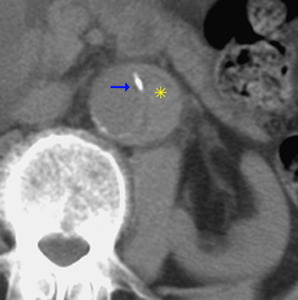
Fig. 3: TC axial sin civ. Hematoma intramural hiperdenso (asterisco) con desplazamiento del complejo íntimo-medial con calcificación (flecha)
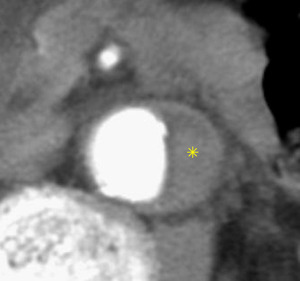
Fig. 4: TC axial con civ, ausencia de realce del hematoma intramural (asterisco)
- Se aconseja realizar 2 adquisiciones consecutivas en apnea: la 1ª para obtener el máximo realce en la luz verdadera y la 2ª para conseguir la máxima concentración en la luz falsa (flujo más lento).
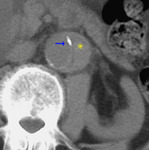
La ausencia de realce en la luz falsa nos permite sospechar trombosis en la luz falsa (fig 5).
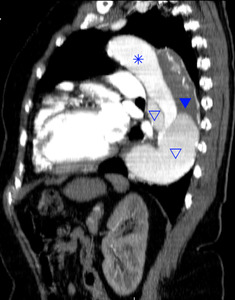
Fig. 5: TC RMP sagital MIP con civ. DA tipo B. Luz falsa trombosada (tríangulo opaco ) luz falsa no trombosada (tríangulo hueco). Luz verdadera (asterisco)
- Además de revisar las reconstrucciones axiales,
el estudio se debe completar en la estación de trabajo,
para obtener reconstrucciones multiplanares (RMP) con técnica de máxima intensidad de proyección (MIP) y volume rendering.
- En equipos modernos las adquisiciones se realizarán con sincronización electrocardiográfica para evitar artefactos de movimiento.
SEMIOLOGIA ENLA TCMC
· IMÁGENES SIN CONTRASTE
- Ocasionalmente,
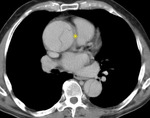
desplazamiento interno de la calcificación de la íntima (fig 6).
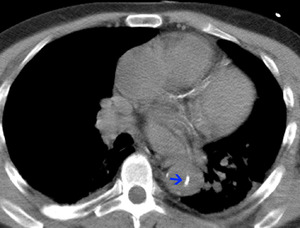
Fig. 6: TC axial sin civ. DA tipo A. Desplazamiento del flap intimal con calcificaciones (flecha)
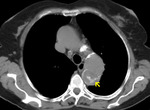
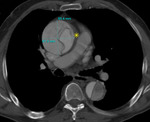
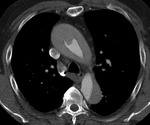
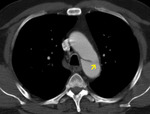
- Flap intimal visible como densidad lineal de alta densidad en pacientes anémicos (fig 7).
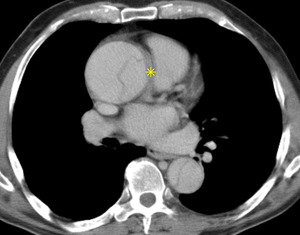
Fig. 7: TC axial sin civ. Flap en aorta ascendente y descendente en paciente anémico. Hemomediastino (asterisco)
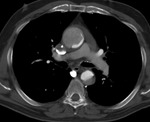
- Mayor densidad por trombosis aguda o calcificaciones distróficas en trombosis crónica en la falsa luz (fig 8).
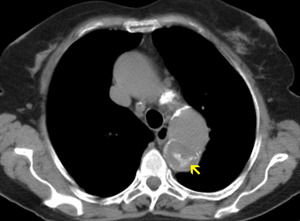
Fig. 8: TC axial sin civ. DA tipo B.Calcificaciones distróficas en trombosis crónica en la falsa luz (flecha)
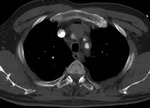
- Hemopericardio,
hemotórax,
hemomediastino (>50 U.H.) (fig 9).
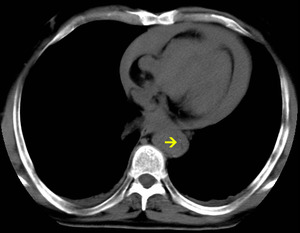
Fig. 9: TC sin civ. DA tipo A. Hemopericardio. Flap con calcificación (flecha)
· IMÁGENES CON CONTRASTE
- Densidad lineal hipodensa (flap intimal),
separando la luz verdadera de la luz falsa (fig 10).
- Realce tardío de la luz falsa (fig 10).
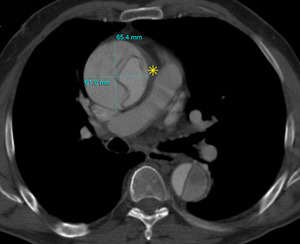
Fig. 10: TC axial MIP con civ. Flap en aorta ascendente y descendente. Hemomediastino (asterisco). Mismo paciente figura 7
- Trombosis de la luz falsa con realce de la luz verdadera (fig 5).

Fig. 5: TC RMP sagital MIP con civ. DA tipo B. Luz falsa trombosada (tríangulo opaco ) luz falsa no trombosada (tríangulo hueco). Luz verdadera (asterisco)
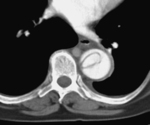
- Compresión de la luz verdadera por la luz falsa (fig 11).
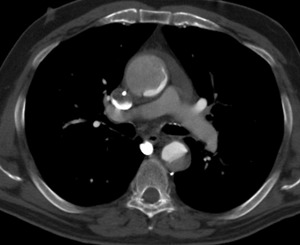
Fig. 11: TC axial MIP con civ. DA tipo A. Compresión de la luz verdadera a nivel de aorta ascendente por la luz falsa.
- Extensión de la disección a las ramas vasculares y repercusión isquémica de los órganos dependientes (fig 12),
(fig 13),
(fig 14) y (fig 15).
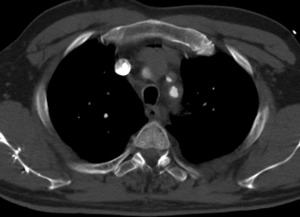
Fig. 12: TC axial MIP con civ. Flap en tronco braquiocefálico, A.carótida común izq y A. subclavia izq
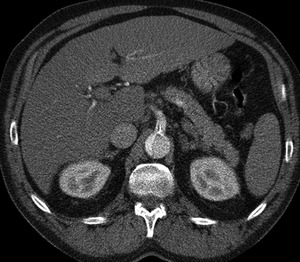
Fig. 13: TC axial MIP con civ. DA tipo A. Flap en tronco celiaco.
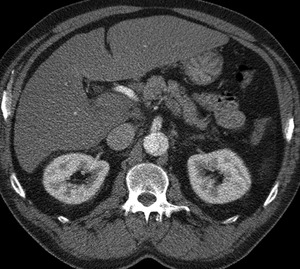
Fig. 14: TC axial MIP con civ. DA tipo A. Flap en A. mesentérica superior
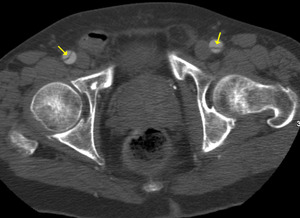
Fig. 15: TC TC axial MIP con civ. DA tipo B. Flap en ambas A femorales proximales (flecha)
- Para diferenciar la luz verdadera de la luz falsa:
- Seguir la luz verdadera desde la aorta no patológica
- Signo de la telaraña (finas bandas de la capa media,
similares al flap,
situadas en la luz falsa (fig 16).
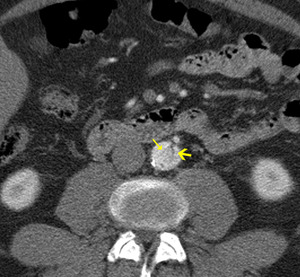
Fig. 16: TC axial MIP con civ. DA tipo A. Flap en aorta descendente (flecha fina). Signo de la “telaraña” (flecha gruesa) en la luz falsa
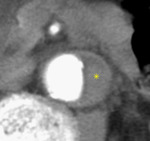
- Signo del pico (ángulo agudo flap-pared externa,
situada en la luz falsa) (fig 17).
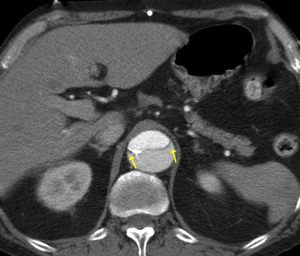
Fig. 17: TC axial MIP con civ. DA tipo B. Signo del pico: ángulo agudo flap-pared externa (flechas finas)
- La luz falsa tiene mayor área (fig 10)

Fig. 10: TC axial MIP con civ. Flap en aorta ascendente y descendente. Hemomediastino (asterisco). Mismo paciente figura 7
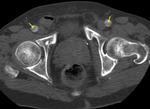
- Signo del Mercedes Benz (doble luz falsa)
- Invaginación íntimo-intimal
- Rotura circunferencial completa de la íntima con invaginación distal.
Frecuente en DA tipo A (fig 18).
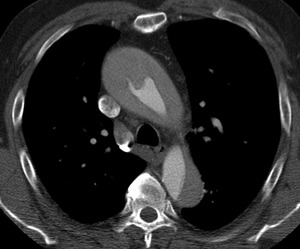
Fig. 18: TC axial con civ. DA tipo A. Invaginación íntimo-intimal en cayado aórtico proximal
- La luz verdadera queda rodeada por la luz falsa (fig 19).
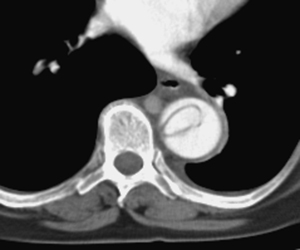
Fig. 19: TC axial con civ. DA tipo A. Invaginación íntimo-intimal. Luz falsa rodeando a la luz verdadera en aorta torácica descendente.
INFORME RADIOLOGICO DE LA TCMC
- El informe radiológico debe reseñar como datos imprescindibles:
- Punto de entrada: tipo A (fig 20)
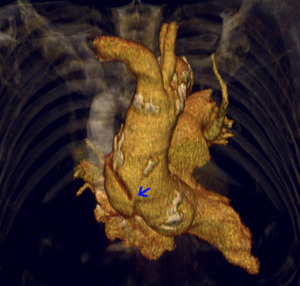
Fig. 20: TC 3D volume rendering. DA tipo A punto de entrada (flecha)
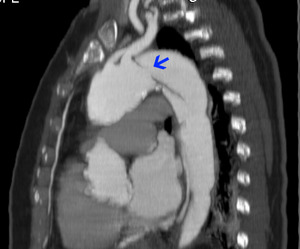
Fig. 21: TC RMP sagital MIP. DB tipo B. Punto de entrada (flecha). Flap distal a la salida de A. subclavia izquierda.
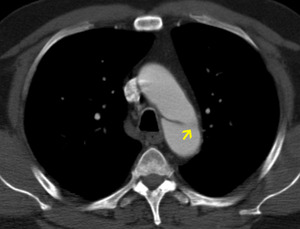
Fig. 22: TC axial MIP con civ. DA tipo B. Punto de entrada (flecha). Flap distal a la salida de A. subclavia izquierda
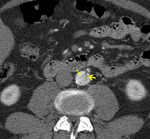
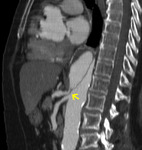
- Punto de reentrada (extensión) (fig 23)
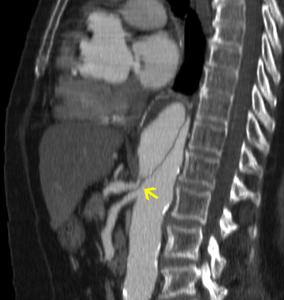
Fig. 23: TC RMP sagital MIP con civ. DB tipo B. Punto de reentrada (flecha)
- Relación de las principales ramas aórticas (troncos supraaórticos,
coronarias,
tronco celiaco,
a.
mesentéricas,
a.
renales y a.
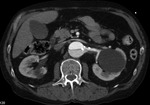
iliacas) con la luz verdadera/falsa (fig 24)
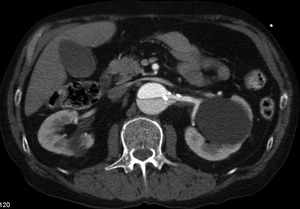
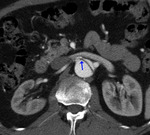
Fig. 24: TC axial MIP con civ. DA tipo B. A renal izq dependiente de la luz verdadera con placas de ateroma calcificadas
- Diámetro máximo aórtico
- Complicaciones:
- rotura hacia mediastino,
pleura,
pericardio (taponamiento) (fig 9)

Fig. 9: TC sin civ. DA tipo A. Hemopericardio. Flap con calcificación (flecha)
- extensión de la disección hacia troncos vasculares dependientes (fig 12),
(fig 13),
(fig 14) y (fig 15).
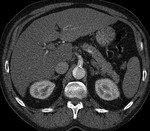
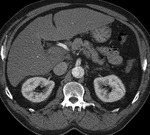
- valoración de isquemia o infarto de órganos en relación a:
- obstrucción dinámica: el flap prolapsa y cubre la salida de la rama arterial (fig 25)
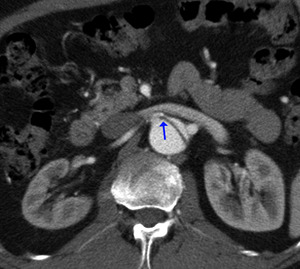
Fig. 25: TC axial MIP con civ. DA tipo A. Flap prolapsando () sobre la salida de la A. renal izq con estenosis significativa: “obstrucción dinámica”
- obstrucción estática: El flap penetra en la rama aórtica (fig 26)
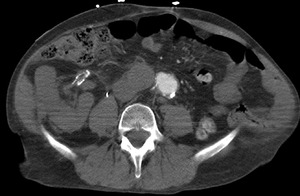
Fig. 26: TC axial MIP con civ. DA tipo A. Obstrucción arterial y ausencia de realce(isquemia) en riñón trasplantado en fosa iliaca derecha
- Insuficiencia aórtica aguda
BIBLIOGRAFIA
- Sebastià C,
Pallisa E,
Quiroga S,
Alvarez-Castells A,
Dominguez R,
and Evangelista A.
Aortic Dissection: Diagnosis and Follow-up with Helical CT.
RadioGraphics 1999; 19: 45-60.
- Castañer E,
Andreu M,
Gallardo X,
Mata JM,
Cabezuelo MA,
and Pallardo Y.
CT in Nontraumatic Acute Thoracic Aortic Disease: Typical and Atypical Features and Complications.
RadioGraphics,
October 1,
2003; 23(90001): S93 - 110.
- McMahon M, and Squirrell,
C. Multidetector CT of Aortic Dissection: A Pictorial Review.
Radiographics,
March 2010.
30(2),
445-460.
- Tardáguila FM.
Síndrome aórtico agudo.
Monografía Seram.
Imagen cardiovascular avanzada: RM y TC.
2004