El dolor abdominal agudo es aquel que lleva menos de una semana de evolución y tradicionalmente se divide en tres categorías,
que no son del todo independientes
- Dolor visceral o autonómico: Es el causado por el estiramiento de fibras que inervan la pared o cápsula de órganos huecos o sólidos respectivamente,
con menor frecuencia es causada por isquemia o inflamación.
- Dolor parietal o somático: Es causado por irritación de fibras que inervan el peritoneo parietal.
Se produce por irritación química (jugo gástrico,
jugo pancreático etc) o por contaminación bacteriana.
Se transmite a través de nervios espinales,
refiriéndose al dermatoma correspondiente.
Puede ser localizado o difuso.
-
Dolor referido: se origina por convergencia de fibras aferentes viscerales y espinales correspondientes a una misma metámera,
en una misma neurona,
a nivel del asta posterior.
Se siente en un lugar distante del órgano afectado y suele ser ipsilateral a éste.
Los patrones de dolor referido están apoyados en el desarrollo embriológico.
El dolor abdominal agudo puede ser subsidiario de tratamiento quirúrgico o médico (Tabla 1)
Realizamos una clasificación de las patologías que originan dolor agudo en FID y sus características en pruebas de imagen.
1-Etiología en el tracto digestivo de colon ascendente y región ileocecal:
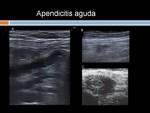
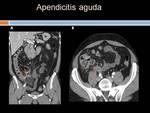
Apendicitis aguda: Es la segunda causa más frecuente de dolor abdominal,
siendo la primera el dolor abdominal inespecífico.
La ecografía es la modalidad radiológica de elección para su diagnóstico en pacientes delgados y los hallazgos en TC son superponibles.
Su diagnóstico ecográfico se basa en demostrar un apéndice dilatado (diámetro AP > 6mm y una pared de > 3mm con edema de la serosa) y no compresible.
Es típica la imagen en "diana" en el corte transversal.
Si está muy avanzada se puede ver una desestructuración de las capas del apéndice.
Puede acompañarse de líquido libre pericecal,
o si se perfora de un plastrón inflamatorio.
(Figuras 1 y 2)
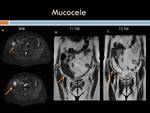
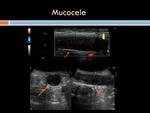
Mucocele apendicular: Suele ser asintomático y cuando da clínica ésta es muy inespecífica,
simulando una apendicitis al romperse o bien por su efecto de masa da dolor crónico en FID.
La rotura del mucocele a la cavidad peritoneal,
da origen al pseudomixoma peritoneal,
el cual,
habitualmente se localiza en el cuadrante inferior derecho del abdomen.
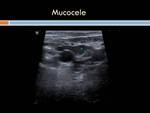
Ecográficamente los mucoceles apendiculares se identifican como un apéndice distendido de pared no engrosada y con abundante contenido ecogénico sin observase signos inflamatorios regionales.
En TC sin contraste se observa una imagen quística de paredes finas cerca de la punta del ciego de densidad agua generalmente aunque puede ser similar a la de partes blandas.
Puede tener calcificaciones en su pared o en la luz y sus paredes realzan tras la administración de contraste.
En los estudios con resonancia magnética se aprecia una masa quística,
con señal de baja intensidad en T1 y señal de alta intensidad en T2.
Si presenta mucho contenido mucoso puede ser hiperintenso en T1 y T2.
La pared apendicular está adelgazada y capta el medio de contraste (Figuras 3,
4 y 5).
Su tratamiento es quirúrgico.
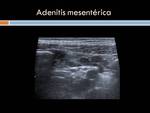
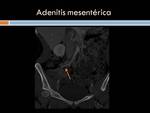
Adenitis mesentérica: Se debe a la inflamación de ganglios mesentéricos y aunque la causa es desconocida,
los gérmenes implicados con mayor frecuencia son la Yersinia enterocolítica y el Campylobacter yeyuni.
En ecografía se identifican múltiples adenopatías mesentéricas hipoecoicas y aumentadas de tamaño pero de morfología y estructura normales.
En estudios Tc se suele observar adenopatías de tamaño aumentado y en racimo en el mesenterio,
en cuadrante inferior derecho (Figuras 6 y 7)
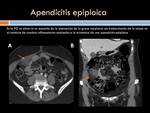
Apendicitis epiploica: Los apéndices epiploicos son zonas de tejido graso cubierto de peritoneo que cuelgan de los epiplones y debido a que su pedículo es estrecho puede torsionarse.
Clínicamente se manifiesta como dolor abdominal agudo a punta de dedo,
de distribución variable aunque con más frecuencia en cuadrantes inferiores.
Puede acompañarse de febrícula.
El estudio ecográfico revela una masa ecogénica no compresible redonda u ovalada situada por debajo de la zona de máximo dolor .
En Tc se ven como una lesión ovalada generalmente,
de pocos cm de diámetro (<5cm) de densidad grasa,
localizada en epiplón,
rodeada de cambios inflamatorios (Figura 8)
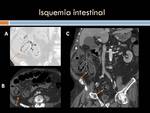
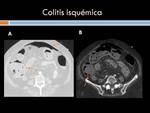
Colitis isquémica: Clínicamente se caracteriza por la triada de dolor abdominal,
tenesmo y rectorragia,
que aparece en más del 70% de los casos.
La rectorragia aparece en un intervalo de menos de 24 horas,
desde el inicio de los síntomas,
y su curso suele ser leve y autolimitado.
La probabilidad de que los síntomas mencionados obedezcan a una colitis isquémica es más alta si éstos aparecen en una persona mayor de edad con factores de riesgo vascular),
después de un episodio prolongado de hipotensión,
o en pacientes con estados conocidos de hipercoagulabilidad,
vasculitis,
abuso de drogas o fármacos con propiedades vasoconstrictoras.
La Rx simple de abdomen puede mostrar la presencia de típicas impresiones dactilares que contrastan con la columna de gas en el luminograma aéreo.
Este signo refleja la presencia de edema y hemorragia submucosa y suele apreciarse en las primeras 24 horas desde la presentación clínica.
Posteriormente desaparecen y dan paso a un patrón inflamatorio con engrosamiento de la pared,
estrechamiento de la luz cólica y pérdida de haustración.
El estudio Tc debe realizarse con contraste en fase arterial y venosa.
En el intestino se pueden apreciar los siguientes signos: íleo intestinal,
que es una de los signos más frecuentes,
alteraciones en el patrón de realce de la mucosa (aumento en algunos segmentos si es una isquemia precoz,
o bien su ausencia cuando el asa no es viable),
engrosamiento de la pared del asa por edema o hemorragia submucosa.
Se relaciona con isquemia reversible y es más frecuente por trombosis venosa.
Se caracteriza por la existencia de aire en la submucosa o sub serosa en el colon Es imprescindible usar la ventana de pulmón para su valoración
Otros signos: ascitis,
edema mesentérico,
neumatosis portal o neumoperitoneo.
(Figura 9 y 10)
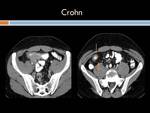
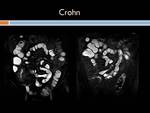
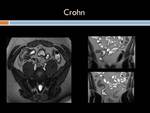
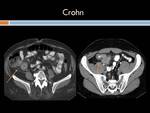
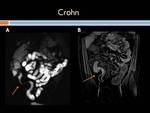
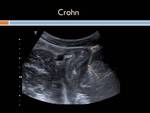
Enfermedad de Crohn: Es una entidad inflamatoria,
granulomatosa crónica,
de etiología desconocida,
que afecta sobretodo la región de íleon terminal y frecuentemente asociada a afectación del colon derecho,
aunque puede aparecer en cualquier parte del tracto digestivo.
Aproximadamente el 55% de los pacientes presentan afectación del íleon terminal y del colon; en el 30% de los casos sólo del intestino delgado,
mientras que la afectación exclusiva del colon ocurre en un 15%.
La afectación es típicamente segmentaria,
asimétrica y tiene un carácter recurrente.
Se puede clasificar en 4 subtipos,
según el grado de actividad inflamatoria que pueden coexistir en un mismo paciente y son activo-inflamatorio,
fibroestenótico,
fistulizante-perforante y reparativo-degenerativo.
Ecográficamente se aprecia un engrosamiento hipoecoico,
circunferencial y uniforme de la pared intestinal,
rodeando una línea central ecogénica que es la mucosa.
Hallazgos en estudio Tc con contraste y RM: Cuando la actividad inflamatoria es moderada,
son sutiles e inespecíficos,
como moderado edema submucoso,
engrosamiento parietal y una ligera hiperemia mucosa.
Si el proceso inflamatorio es severo,
el engrosamiento de la pared es mayor (pudiendo alcanzar más de 2 cm),
así como los hallazgos sugestivos de hiperemia (signo de la diana que se observa en fases arteriales tardías o venosas precoces y consiste en la estratificación de la pared intestinal en tres capas diferenciadas por su atenuación.
La zona interna de alto valor de atenuación corresponde a la mucosa hiperémica; la zona periférica,
también de alto valor de atenuación,
a la muscular-serosa,
y una zona intermedia entre ambas,
de menor valor de atenuación,
corresponde a la submucosa edematosa.
Puede verse incluso sin contraste si el edema es muy severo.
El signo del peine es la prominencia,
tortuosidad y dilatación de los vasa recta que llegan al asa afectada.
En los casos severos ya existen ulceraciones profundas,
longitudinales y transversales,
que dejan entre sí islotes de mucosa muy edematosa,
dando lugar al patrón en "empedrado”.
A nivel del íleon terminal el espasmo secundario a la inflamación justifica el llamado signo de "la cuerda".
El signo del "asa orgullosa",
llamado así por la separación de un asa del resto de estructuras intestinales,
está justificado tanto por el espasmo como por la afectación de la grasa mesentérica,
ya sea por la presencia de una masa inflamatoria o por cambios proliferativos fibroadiposos.
(Figuras 11,
12,
13,
14,15 y 16)
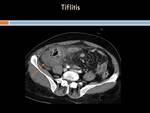
Tiflitis.
Es un proceso inflamatorio y necrosante que afecta al ciego,
colon ascendente y a veces íleon /apéndice.
En ecografía se observa una pared intestinal engrosada,
de ecogenicidad variable +/- líquido libre o abscesos.
En Tc: aparece un engrosamiento circunferencia de la pared del ciego,
que presenta disminución de la atenuación por edema acompañada de rarefacción de la grasa adyacente.
(Figura 17)
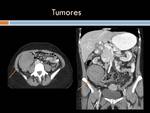
Tumores:
Leiomioma Tumor benigno primario sintomático más frecuente del intestino delgado.
Se manifiesta como una lesión intraluminal originada a partir de la musculatura lisa.
A veces hay componente exoentérico y presenta una base de implantación amplia.
Tiene forma redondeada y tendencia a sangrar.
(Figura 18)
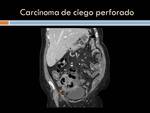
Adenocarcinoma de colon: es la neoplasia maligna más frecuente del tubo digestivo,
son más frecuentes en recto y sigma,
seguido del colon ascendente,
ciego,
colon transverso,
ángulo hepático y ángulo esplénico.
Clínicamente cursan con síntomas de obstrucción,
rectorragia,
anemia,
masa abdominal.
En Tc la imagen es de una masa concéntrica de partes blandas,
que engrosa la pared colónica y realza con contraste .Esta lesión provoca estenosis de la luz intestinal y puede dar un engrosamiento parietal asimétrico con un aspecto polilobulado vegetante (Figura 19)
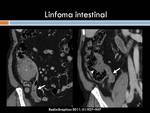
Linfoma: Los linfomas colónicos suelen ser no Hodgkin tipo B y afectan principalmente al ciego y al recto.
Su sintomatología es inespecífica,
predominando las invaginaciones (Figura 20)
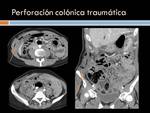
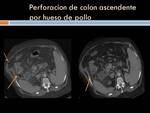
Perforación colónica: por cuerpo extraño,
tumoral etc.
(Figura 21)
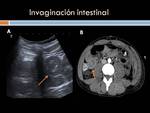
Invaginación: Es poco frecuente en adultos y consiste en el telescopaje de un segmento proximal del intestino (intususcepto) hacia la luz de un segmento distal (intususcente) En el 80-90% de los casos son secundarios a una causa subyacente,
siendo muy frecuente la tumoral.
En niños suele ser idiopática en el 90% de las ocasiones.
(Figura 22)
Ecográficamente presenta varios signos típicos ( extrapolables a laTC)
El signo del donut se observa en la sección transversal ecográfica de la invaginación en la que se identifica un anillo grueso hipoecoico y un centro ecogénico.
El signo de la diana consiste en círculos concéntricos hipo e hiperecogénicos de número variable que dependen del edema y de la impactación de la mucosa y serosa
El signo del pseudorriñón,
que representa la apariencia reniforme de un asa dentro de otra asa en un corte longitudinal.
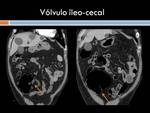
Vólvulo: Se origina por un movimiento anormal de un tramo del tubo digestivo,
que implica un giro de las asas sobre sí mismas,
junto con la torsión del mesenterio y sus vasos,
con compromiso del aporte vascular.
Pueden darse en cualquier parte del tramo gastrointestinal pero su localización más frecuente es en intestino grueso y en éste predominan en sigma,
seguido del ciego,
transverso y ángulo esplénico.
Su tratamiento es quirúrgico
En TC: es típico hallar un asa dilatada con forma de grano de café.
(Figura 23) Los extremos se estenosan progresivamente dando lugar al signo del pico" y la torsión del mesenterio y los vasos da el “signo del remolino
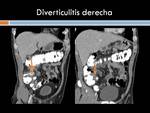
Diverticulitis de colon derecho: La diverticulitis aguda generalmente compromete el colon izquierdo y fundamentalmente el sigmoides,
afectando rara vez el colon derecho.
Cuando el sigmoides es de longitud mayor a lo habitual el asa redundante pasa por la FID y muchas veces se pone en contacto con el polo cecal.
De ahí que la sintomatología puede ser referida a la FID.
Desde un punto de vista radiológico en la diverticulitis se ve el divertículo y cambios inflamatorios locales con un engrosamiento de la pared del colon generalmente menor de 1 cm.
a diferencia de lo que ocurre en el cáncer de colon donde generalmente el engrosamiento es mayor de 1 cm.
(Figura 24)
2- Etiología en el sistema reproductor:
Patología ovárica (torsión de ovario,
rotura de quiste anexial)
- La torsión de ovario resulta de la rotación del ovario y de su pedículo vascular sobre su propio eje causando obstrucción arterial,
venosa y linfática.
Es generalmente unilateral y tiene predilección por el lado derecho.
Los hallazgos radiológicos son comunes en la ecografía,
TC y RM.
Son hallazgos inespecíficos y consisten en un agrandamiento del ovario,
líquido en el fondo de saco de Douglas y desviación uterina hacia el lado torsionado
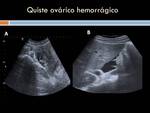
- Rotura de quiste anexial: Esta situación es frecuente en edad reproductiva localizándose habitualmente en el anejo derecho y que comienza durante una actividad física o relación coital.
Puede estar acompañado de un ligero sangrado vaginal.
Según la naturaleza del quiste,
puede permanecer asintomático (seroso o mucinoso) o produce dolor intenso (dermoide: peritonitis química).
(Figura 25)
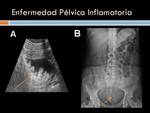
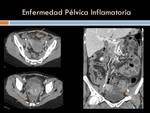
Enfermedad inflamatoria pélvica:La Enfermedad Inflamatoria Pélvica (EIP) es consecuencia de una infección ascendente desde el cérvix hasta el tracto genital superior (cervicitis,
endometritis,
salpingitis,
absceso tubo-ovárico).
Es más frecuente en mujeres < 25 años,
en relación con la prevalencia de infecciones de transmisión sexual (ITS).
La EIP puede ser asintomática,
aunque su diagnóstico suele ser clínico y analítico.
La ecografía transabdominal y endovaginal es el primer método diagnóstico a utilizar,
por su sensibilidad en patología pélvica y por su inocuidad.
La tomografía computarizada es el segundo método,
cuando los hallazgos ecográficos son indeterminados,
o ante sospecha de complicaciones.
Su gran ventaja es su accesibilidad y su gran desventaja es la radiación ionizante.
La resonancia magnética por su definición tisular,
es muy sensible y específica en la EIP,
pero es poco accesible para el estudio de patología urgente pelviana. (Figura 26 y 27)
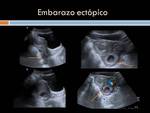
Embarazo ectópico: es aquella gestación que se implanta fuera de la cavidad endometrial uterina,
los lugares de implantación más frecuentes son las trompas uterinas (99%),
otras localizaciones menos frecuentes son el cérvix,
ovarios,
ligamento uterino y la cavidad abdominal.(Figura 28)
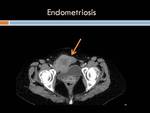
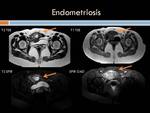
Endometriosis Está determinado por la presencia de tejido endometrial fuera de la cavidad uterina ,
en general en peritoneo pelviano,
comprometiendo órganos como ovarios,
útero,
trompas de Falopio,
rectosigmoides y en menor grado intestino delgado,
vejiga o la pared abdominal.
Las pacientes pueden estar desde asintomáticas hasta presentar dolor pélvico,
infertilidad o masas anexiales.
En ocasiones puede haber síntomas de obstrucción intestinal como distensión abdominal,
náuseas o vómitos.
En la ecografía el hallazgo más característico de endometriosis es la presencia de una lesión uni o multiloculada con ecos internos que puede presentar en relación a su pared pequeñas imágenes puntiformes hiperecogénicas que corresponde a un endometrioma (quiste con restos hemáticos secundario a endometriosis).
Estos hallazgos son poco sensibles y específicos,
y ecográficamente no es posible evaluar la extensión de la enfermedad.
La TC demuestra un engrosamiento parietal focal homogéneo,
estenosante indistinguible de un proceso neoplásico aunque la presentación en mujeres jóvenes en edad fértil y una historia clínica compatible son claves para el diagnóstico.
RM: En secuencias T1 los endometriomas,
que son hiperintensos por la presencia de restos hemáticos.Las secuencias con saturación grasa presentan alta sensibilidad en la detección de restos hemáticos incluso de pequeño tamaño,
y descartan lesiones con contenido graso como los dermoides.
En T2 los endometriomas se aprecian como lesiones quísticas por lo general hipointensas en forma difusa (Efecto shading: hiperintensidad en las secuencias con potenciación T1 que disminuye en las secuencias T2) o con componente hipointenso que decanta.
como lesiones hipointensas mal definidas de bordes a veces espiculados,
que traccionan los órganos pélvicos a veces con importante deformación.
(Figuras 29 y 30).
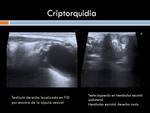
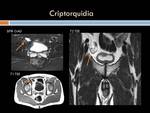
Criptorquidia testicular.
La criptorquidia es la falta de descenso testicular permanente desde el retroperitoneo al escroto en su trayecto de descenso normal.
Si el testículo se localiza fuera de este trayecto se le denomina testículo ectópico.
La causa de la criptorquidia generalmente es multifactorial: por persistencia del canal peritoneovaginal (50% a 90%),
mala implantación del gubernáculum testis,
vasos espermáticos cortos,
anomalías epidídimo-testiculares (23% a 86%) o alteraciones del eje hipotálamo-hipofisiario-testicular.
Habitualmente son asintomáticos aunque pueden sufrir torsiones y traumatismos .Su tratamiento principal es quirúrgico,
descendiéndolo y fijándolo en el escroto antes de los dos años de edad,
para preservar la fertilidad y evitar su malignización,
si se descubre en adultos ,
es preferible su extirpación por el riesgo de malignización.
(Figura 31 y 32)
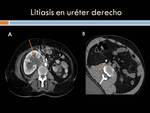
3-Etiología renal y de vía urinaria:
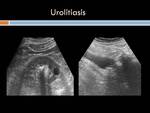
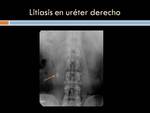
- Obstrucción de la vía urinaria :litiásica,
tumoral ,
iatrogénica.
(Figuras 33,34 y 35)
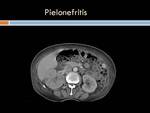
- Pielonefritis que se caracteriza en la ecografía por ser normal o bien se ve un riñón edematoso hipoecogénico,
con zonas hipoisoecogénicas en cuña y otras hiperecogénicas si se acompaña de hemorragia,
pérdida de la diferenciación córtico-medular+/- áreas hipoecogénicas ( abscesos)
Tc con contraste se aprecia aumento del tamaño renal ,
edema renal,
nefrograma parcheado con áreas corticales en forma de cuña con disminución de la captación de contraste y,
así como áreas estriadas,
pérdida de la diferenciación córtico-subcortical,
engrosamiento de la fascia de Gerota( Figura 36).
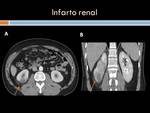
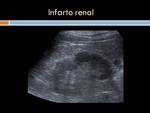
- Isquemia renal,
que ecográficamente origina cambios de la ecogenicidad inespecíficos y en el estudio eco-doppler se observa la ausencia de flujo sanguíneo.
En Tc con contraste se aprecia un área en cuña con baja captación de contraste,
con la punta hacia el hilio y con límites bien delimitados.
Si es un infarto global a hay una ausencia total de captación de contraste sin excreción del mismo o bien una captación en rueda de carro por circulación colateral.
(Figuras 37 y 38).
4-Miscelánea:
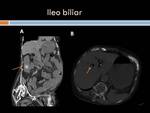
Dolor irradiado ( patología biliar,
(Figura 39) alteraciones de la pared abdominal( Figuras 40 y 41),
otras( Figura 42)
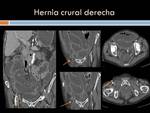
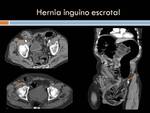
Hernias abdominales: las hernias abdominales cuyo dolor puede focalizarse en FID son principalmente las hernias inguinales y las crurales.
Las inguinales son las más frecuentes,
sobre todo en varones.
En niños se originan por persistencia del conducto peritoneo-vaginal y en adultos por debilidad adquirida del anillo inguinal interno.
Se clasifican en dos tipos: directas (mediales a los vasos epigástricos inferiores) o indirectas (laterales)
Hernia crural o femoral: se localiza medial a la vena femoral y posterior al ligamento inguinal.
Son más frecuentes en mujeres,
sobre todo en el lado
Las hernias inguinales o crurales se presentan clínicamente de distintas maneras,
pudiendo ser asintomáticas,
generar molestias vagas o bien complicarse con cuadros obstructivos en relación con incarceraciones o estrangulamiento.
Su tratamiento es quirúrgico.