La patología carotídea más frecuente es la arteriosclerótica.
La patología no arteriosclerótica es infrecuente aunque no por ello menos importante ya que puede ser causa de accidentes isquémicos transitorios (AITs),
ictus o parálisis de pares craneales (PC) y requerir un diagnóstico y tratamiento urgentes.
Las enfermedades carotídeas no arterioscleróticas que pueden requerir una actitud urgente son: la disección,
el aneurisma/pseudoaneurisma y la displasia fibrosa.
Además estudiaremos los tumores carotídeos (paragangliomas),
las fístulas carotídeas extracraneales,
las estenosis postradioterapia y las vasculitis.
Es importante conocer:
- Si la lesión es primaria del espacio carotídeo (la ACI está a nivel suprahioideo)
- Si la lesión es vascular
- Si la lesión es adyacente o intrínseca a la arteria carótida
PATOLOGÍA NO ARTERIOSCLERÓTICA DE ACI EXTRACRANEAL
Patología tumoral
I.
GLOMMUS CAROTÍDEO
Definición: tumor vascular benigno que deriva de los cuerpos glómicos o paraganglios.
Los cuerpos glómicos están constituidos por células quimiorreceptoras que derivan de la cresta neural primitiva.
Se localizan en el hueso temporal,
el agujero yugular y el espacio carotídeo superior a nivel de la bifurcación carotídea (40% de todos los paragangliomas).
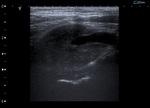
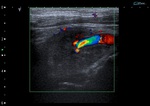
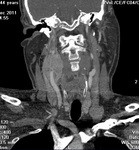
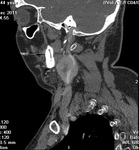
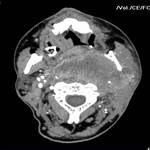
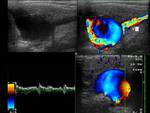
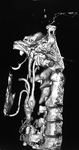
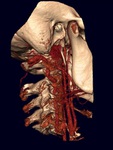
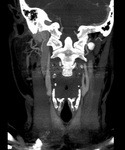
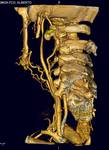
Sintomatología: masa pulsátil en ángulo mandibular (Fig. 1,
Fig. 2 y Fig. 3),
neuropatía por compresión (del vago y/o del hipogloso) (20%),
secreción de catecolaminas (raro).
Bilateral (5%).
Esporádico o familiar (HAD).
El 5% de los paragangliomas no familiares son multicéntricos.
La incidencia familiar de multicentricidad puede ascender al 90%.
Hallazgos en TC: masa que capta con avidez en la horquilla entre ACE y ACI en bifurcación carotídea (Fig. 6 y Fig. 7).
Erosiones óseas penetrantes.
La masa residual y la erosión ósea pueden persistir después de un tratamiento satisfactorio con RT y no implican necesariamente una recidiva tumoral.
Hallazgos en RM: en T1 imagen en "sal y pimienta" (la "sal" o zonas de señal alta dentro del parénquima tumoral solo se ve en los tumores de más tamaño y es secundaria a hemorragias subagudas,
la "pimienta" son focos de señal baja por los vacíos de flujo de alta velocidad de las arterias nutricias y se ve con frecuencia) (Fig. 1).
Hallazgos ecográficos: masa en bifurcación muy vascularizada (Fig. 4 y Fig. 5).
Arteriografía: vasos nutricios dilatados y venas que drenan precozmente debido a las comunicaciones arteriovenosas.
Los principales vasos nutricios son ramas de la arteria faríngea ascendente.
Diagnóstico diferencial: ectasia del bulbo carotídeo,
hiperplasia del ganglio linfático yugulodigástrico,
schwannoma vagal,
neurofibroma vagal,
paraganglioma del glomus vagal.
Patología no ateromatosa origen de ACVA
I.
DISECCIÓN CAROTÍDEA
Definición: desgarro en la íntima de la pared de ACI permite entrar a la sangre formando una falsa luz intramural.
Clínica: dolor ipsilateral en cara,
cabeza o cuello.
Horner parcial (miosis y ptosis).
Ictus (ACR).
Soplo (40%).
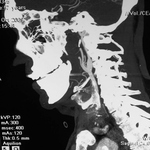
Hallazgos en TC: estrechamiento de la luz con o sin dilatación aneurismática (foco potencial de tromboembolismo distal) (Fig. 8 y Fig. 9).
Flap.
Doble luz.
¿Cómo distinguir la luz verdadera de la falsa?
- Seguir lo que se sabe que es la luz verdadera
- La luz verdadera suele ser de menor tamaño
- El conducto falso tiene mayor probabilidad de contener trombos
- El flujo sanguíneo es más lento y la opacificación se retrasa en el conducto falso
Hallazgos en RM: en T1 FS.
Vacío de flujo excéntrico y pequeño rodeado por el hematoma.
La disección aguda puede que sea difícil de detectar ya que el hematoma generalmente es isodenso y se confunde con las estructuras adyacentes.
El hematoma subagudo es más fácil de ver y característicamente aparece como un área semilunar hiperintensa rodeando una imagen de vacío de flujo excéntrica que corresponde a la luz vascular.
Hallazgos ecográficos: falta de correlación entre los modos B y Doppler (escasos cambios en el primero junto a importantes alteraciones en el segundo),
ondas de alta resistencia proximal,
falta de flujo/flujo rápido distal,
colgajo ecogénico fijo o móvil,
con o sin trombo asociado,
etc.
Arteriografía: estrechamiento liso/gradual en "cola de ratón".
Respeta bulbo y segmento petroso.
Una disminución de calibre secundaria a reducción simple de flujo también puede producir una imagen similar en angiografía,
pero también reduce el calibre del segmento petroso y bulbo.
Diagnóstico diferencial: displasia fibromuscular,
fenestración de arteria carótida,
pseudoaneurisma traumático de ACI,
placa ateromatosa,
paraganglioma del glomus vagal,
schwannoma del espacio carotídeo.
Factores predisponentes: hipertensión arterial,
uso de anticonceptivos orales,
migraña,
displasia fibromuscular,
necrosis medial quística,
síndrome de Marfan y otras enfermedades del colágeno.
II.
ANEURISMAS Y PSEUDOANEURISMAS
Definición: "dilatación focal de la arteria que supone un aumento de más del 50% del diámetro esperado" (Johnson et al.
basado en medidas obtenidas en estudios con TC de la población general).
- Aneurisma verdadero: las tres capas afectadas
- Pseudoaneurisma: sólo la adventicia (hematoma encapsulado)
Tipos:
- Fusiforme: afecta a toda la circunferencia del vaso
- Sacular: solo engloba una porción de dicha circunferencia
- Traumático: ACA,
cualquier edad
- No traumático: disección ACI,
30-55 años
Clínica:
- Asintomático,
masa pulsátil
- Parálisis de PC 9-12,
ictus
Hallazgos en TC: calcio si es crónico.
Masa con realce intenso y uniforme o con luz central o excéntrica realzada y un trombo mural no realzado.
Hallazgos en RM: varía de vacío de flujo hipointenso a una señal mixta,
dependiendo de la velocidad de flujo y de la presencia y la antigüedad de un trombo luminal.
La luz del aneurisma puede aparecer realzada si el flujo es lento.
La angioRM define las relaciones entre la lesión y el vaso originario (la mayoría de los cirujanos desean realizar angioRM o arteriografía antes de pinzar un aneurisma).
Hallazgos ecográficos: ensanchamiento,
turbulencias.
Carótida distal inaccesible.
Arteriografía: la luz visible puede ser más pequeña que el aneurisma si existe coágulo.
Puede subestimarse el tamaño del aneurisma.
Frecuente disección asociada.
Diagnóstico diferencial: ectasia del bulbo carotídeo,
ectasia de ACI,
disección carotídea.
III.
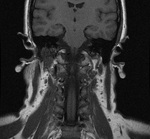
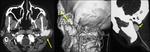
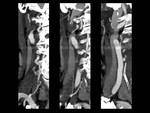
DISPLASIA FIBROMUSCULAR (DFM) (Fig. 10 y Fig. 11)
Definición: anillos concéntricos de proliferación fibrosa e hiperplasia del músculo liso.
Frecuente en mujeres de 30-50 años con déficit de a1AT.
Bilateral (65%).
Hallazgos en TC: engrosamiento asimétrico de la pared.
Hallazgos en RM: en angioRM "cuentas de collar".
Hallazgos ecográficos: inespecíficos,
turbulencias.
Arteriografía: "cuentas de collar".
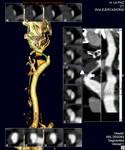
Fístula arteriovenosa (FAV) (Fig. 12, Fig. 13 y Fig. 14)
Comunicación directa entre ACI y el sistema venoso.
Etiología: en su mayoría traumática o yatrogénica,
más raramente espontánea (enfermedades del colágeno).
Clínica: masa pulsátil,
dolor,
cefalea,
soplo a la auscultación,
focalidad neurológica.
Estenosis post-radiación (Fig. 15 y Fig. 16)
Más frecuente tras el primer año postratamiento radioterápico.
Normalmente ACC y ACI.
Vasculitis
Una vasculitis es una inflamación que afecta a un vaso,
concretamente a la media y la adventicia de su pared,
lo que da como resultado alteraciones luminales tales como estenosis,
oclusión y aneurismas.
I.
TAKAYASU
Tipo de vaso: grande (CAYADO AÓRTICO y troncos supraaórticos).
Al afectar a troncos supraaórticos (TSA),
damos por hecho que la afectación de las carótidas va a ser bilateral. Coronarias infrecuente.
Anatomía patológica (AP): CÉLULAS GIGANTES y MONONUCLEARES.
Clínica: MUJER JOVEN ORIENTAL o mejicana.
Claudicación de miembros superiores (MMSS).
Alteración de pulsos.
Insuficiencia aórtica (IAo).
Ictus isquémico (principal causa de muerte en estos pacientes).
Diagnóstico: ante sospecha clínica,
confirmación con ARTERIOGRAFÍA.
Tratamiento: cirugía (angioplastia) + corticoides.
II.
ARTERIRIS DE CÉLULAS GIGANTES
Tipo de vaso: grande (ramas de la carótida,
sobre todo arteria temporal).
A veces SEGMENTARIA.
AP: CÉLULAS GIGANTES y MONONUCLEARES.
Fragmentación de la elástica interna.
La ACI y las arterias vertebrales tienen elástica interna desde el arco aórtico hasta 5 mm después de entrar en la duramadre,
por lo que cualquier porción de la ACI extradural puede verse afectada,
sin embargo,
el sifón carotídeo es el segmento más severamente afectado.
Clínica: MUJER ANCIANA.
CEFALEA (muy sensible).
AMAUROSIS.
CLAUDICACIÓN MANDIBULAR (muy específico).
POLIMIALGIA REUMÁTICA (asociada frecuentemente).
Diagnóstico: ante sospecha clínica,
confirmación con biopsia (cortes seriados).
Alteración de la función hepática.
Anemia.
Aumento de VSG.
Tratamiento: corticoides.
III.
BEÇHET
Tipo de vaso: grandes venas.
También puede afectar a la ACI (oclusión,
pseudoaneurismas).
Población MEDITERRÁNEA o ASIÁTICA.
Diagnóstico clínico
- Úlceras ORALES recurrentes
- Al menos DOS de las siguientes:
- Úlceras genitales recurrentes
- Lesiones oculares (UVEÍTIS POSTERIOR)
- Lesiones cutáneas (foliculitis,
eritema nodoso)
- Patergia (leída a las 24-48 horas)