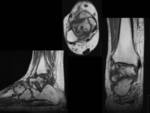
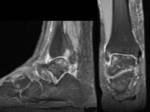
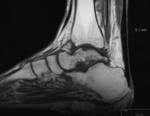
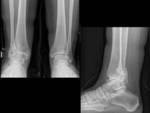
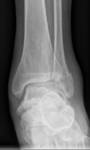
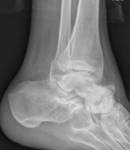
La importancia de las fracturas de tobillo radica en su alta incidencia y en las potenciales secuelas funcionales.
Además,
es la localización donde se producen traumatismos con mayor frecuencia,
sobre todo aquéllos indirectos y de baja energía.
El objetivo principal del tratamiento es la adecuada reducción anatómica para lograr recuperar la correcta funcionalidad.
Las fracturas de tobillo son más frecuentes en mujeres mayores de 50 años,
incluso frente a hombres atletas y jóvenes,
personas con hábito tabáquico y masa corporal aumentada.
También existe una mayor relación con la actividad deportiva y con el uso de zapatos de tacón alto.
FISIOPATOLOGIA
Fuerzas de distintas direcciones condicionan diferentes tipos de lesión.
Así,
conocemos que:
- Las fuerzas de tracción conllevan secundariamente lesiones ligamentosas o fracturas transversas
- Las fracturas de trazo oblicuo suelen estar causadas por fuerzas de compresión.
- Cuando se produce una fuerza axial puede dar lugar a una fractura conminuta de tibia distal,
acompañada o no de fractura del maléolo peroneal (esta localización desarrolla con facilidad una artritis postraumática posterior).
- Las fuerzas de rotación producen fracturas de trazo espiroideo.
ANATOMIA
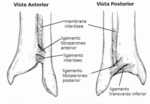
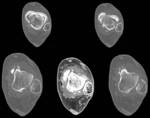
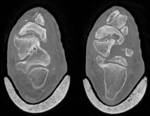
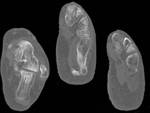
La sindesmosis la forman astrágalo y mortaja tibioperonea (Fig. 1 ).
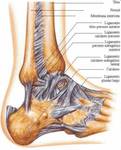
Existen ciertos ligamentos que refuerzan la articulación del tobillo (Fig. 2 ): interóseo,
tibioperoneo anterior y tibioperoneo posterior en sindemosis.
Los ligamentos peroneoatragalino anterior,
posterior y peroneocalcáneo apoyan la región lateral ().
A su vez,
los ligamentos más resistentes se disponen en el compartimento medial o deltoideo,
el cual posee una porción superficial (que recubren astrágalo,
calcáneo y escafoides) y una porción profunda (que recubren el astrágalo)
Por tanto,
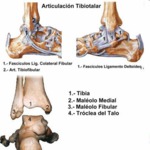
podemos diferenciar tres componentes en la articulación del tobillo: complejo medial el cual lo componen: maléolo interno,
faceta medial del astrágalo y ligamento deltoideo.
El complejo lateral lo forman peroné distal,
faceta externa del astrágalo y ligamentos colaterales laterales.
Por último,
el complejo sindesmótico es aquél formado por articulación tibioperonea,
sindesmosis y membrana interósea.
CLASIFICACION
Existen varias clasificaciones en las fracturas de tobillo,
sin existir ninguna internacionalmente aceptada.
Las fracturas de tobillo se pueden dividir,
básicamente,
en cuatro tipos: las más frecuentes son las maleolares (LeFort) 66%,
otros tipos son bimaleolares (Pott) 25%,
trimaleolares (Cotton) 7% y abiertas 2%
En la clasificación de Lauge-Hansen las dividimos en:
¨ Supinación-aducción (20%)
¨ Supinación-RE (40-75%):
Estadío I: rotura del ligamento tibioperoneo anteroinferior.
Est II: fractura espiral-oblicua del maléolo externo.
EstIII: fractura marginal o del labio posterior de la tibia.
Est IV:fractura x avulsión del maléolo interno o rotura del ligamento deltoideo.
¨ Pronación-abducción:
¨ Maisonneuve: fractura peronea proximal
¨ Tillaux: fractura x arrancamiento de la cara lateral del maléolo tibial por el ligamento tibioperoneo anterior
¨ Le Fort: fractura x arrancamiento de la porción anterointerna del peroné distal por el ligamento tibioperoneo anterior.
¨ Pronación-RE
DANIS Y WEBER
A) Fracturas infrasindesmales.
Fractura peronea por debajo de la sindesmosis
B) Fracturas transisdesmales.
C)Fracturas suprasindesmales.
Sindesmosis siempre lesionada
AO/OTA
¨ Tipo A: Fracturas del peroné infrasindesmótica:
A 1: Aislada.
A 2: Con fractura del maléolo medial.
A 3: Con fractura posterolateral.
¨ Tipo B: Fracturas transisdesmóticas:
B 1: Aislada.
B 2: Con lesión medial (Del maléolo o ligamentaria)
B 3: Con una lesión medial y fractura del la tibia posterolateral.
¨ Tipo C: Suprasindesmal:
C 1: Fractura diafisaria simple del peroné.
C 2: Fractura diafisaria compleja del peroné.
C 3: Fractura proximal del peroné.
Revisamos retrospectivamente las historias clínicas de 25 pacientes con secuelas de fracturas de tobillo en nuestro hospital desde Enero 2010.
Estos pacientes presentaban clínica de dolor e impotencia funcional,
deformidad,
tumefacción,
movilidad patológica y una marcha antiálgica.
Pero también se puede observar una herida abierta,
cambios en el color y pulsos (principalmente pedio y tibial posterior),
y alteración de la sensibilidad (por afectación de nervios peroneo superficial y profundo,
y tibial posterior).
Las complicaciones más frecuentemente encontradas fueron infecciones,
consolidaciones defectuosas y anquilosis,
artrosis,
distrofia simpática refleja y lesiones osteocondrales.
TRATAMIENTO
El tratamiento de base es el conservador,
acudiendo a la cirugía en casos de: reducción cerrada fallida,
fractura desplazada con espacio claro medial mayor de 4 mm,
superposición del tubérculo anterior de tibia con peroné menor de 10mm,
espacio claro entre tubérculo posterior de tibia y peroné menor a 5 mm; acortamiento del peroné mayor a 10 mm o fractura del maléolo posterior mayor de un 30% de su superficie,
fractura con grado articular mayor de 2 mm y fractura de 2 o más maléolos
Hallazgos radiográficos de las complicaciones
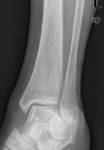
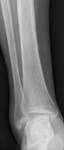
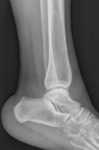
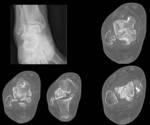
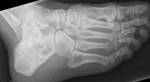
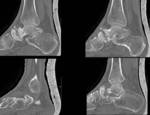
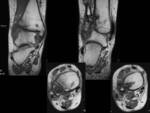
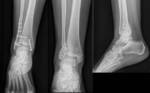
¨ La base es radiografía simple, usando las proyecciones AP(Fig. 6 ),
lateral (Fig. 7 ) y mortaja (Fig. 5 ) (15º RI) para visualizar la línea ósea condensada subcondílea,
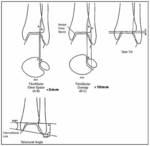
el espacio de la sindesmosis (claro tibioperoneo: a un centímetro de la superficie articular: 5-6 milímetros),
el ángulo astrágalo-crural (8 a 15 grados: diferencia de 2 grados: acortamiento peroné),
el espacio claro medial (mortaja <4mm),
la superposición peroneotibial (≥10mm) y la inclinación del astrágalo (≤5 grados).(Fig. 4 )
Otros estudios pueden auxilarnos en el diagnóstico:
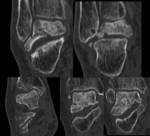
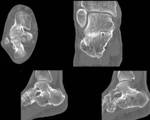
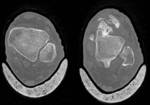
TC: útil sobre todo para valorar la proporción de superficie articular afectada,
la RM nos sirve para visualizar si existe daño trabecular óseo,
ligamentoso y de partes blandas,
o gammagrafía ósea.
La artrografía puede darnos el diagnóstico definitivo.
Las complicaciones de estas fracturas podemos diferenciarlas en inmediatas y tardías:
- Inmediatas:
- Necrosis de la herida y/o infección: que podemos ver en la radiografía como derrame y destrucción ósea tras 10-14días y en la RM:hipoT1/hiperT2.
En fases tardías podemos encontrar una posible anquilosis.
Si se agrava la infección puede desarrollarse una osteomielitis: Precoz: que en RM vemos hipointenso en T1 e hiperintenso en T2,
supresión grasa y STIR.
Aguda: identificándose un aumento de intensidad parcheado o difuso en T2 en médula ósea.
Y si observamos un halo periférico hipointenso es debido al hueso reactivo.
En fases subaguda y crónica se puede complicar con destrucción cortical,
reacción perióstica,
masa de partes blandas o secuestros.
- Daño neurológico
- Fallo en reducción de astrágalo
- Síndrome compartimental: En algunos casos es muy difícil de diagnosticar,
sobre todo si se produce en el compartimento posterior profundo de la pierna.
- Tardías:
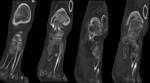
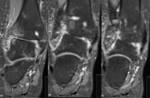
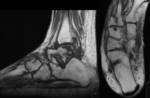
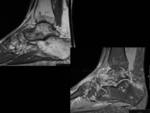
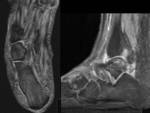
Artrosis de tobillo y artritis postraumática (Fig. 8 Fig. 9 Fig. 11 Fig. 13 Fig. 12 Fig. 14 Fig. 15 Fig. 16 )
Lesiones osteocondrales y osteocondritis disecante (frecuente en astrágalo): se clasifican según Berndt y Harty en:
Estadio 1.
Área pequeña de compresión (Fig. 17 ).
Estadio 2.
Fragmento osteocondral ligeramente desprendido.
Estadio 3.
Fragmento completamente separado,
pero no desplazado. (más frecuente)
Estadio 4.
El fragmento está completamente desprendido y desplazado,
dando lugar a un cuerpo libre intra-articular.
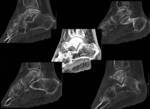
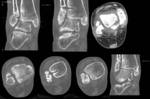
Consolidación defectuosa (Fig. 21 Fig. 22 Fig. 23 Fig. 24 Fig. 25 Fig. 26 Fig. 27 ):
¨ Varo o exceso de valgo del peroné (Fig. 18 Fig. 19 Fig. 20 )
¨ Mala reducción o rotación del maléolo medial
¨ Fijación inadecuada del maléolo posterior
¨ Apertura de la sindesmosis por acortamiento o rotación del peroné,
interposición del ligamento o fragmentos óseos o colocación inadecuada del tornillo
¨ Lateralización o subluxación del astrágalo por interposición de cuerpos libres o del ligamento deltoideo
- Falta de unión: pseudortrosis o unión fibrosa
- Unión viciosa/mal unión: mala posición o alineación
- Retraso en unión
Infección (osteomielitis)
Dehiscencia,
necrosis
Distrofia simpática refleja (SUDECK): Pos-Traumatismo en más de un 50% (0.01% de traumatizados) y distal a la lesión.
Se puede observar tumefacción periarticular de partes blandas y osteopenia parcheada,
esta última con un aspecto en vidrio deslustrado (excavación endostal e intracortical,
reabsorción ósea subperióstica y lisis ósea).
¨ En TC lo identificamos como osteopenia parcheada y áreas focales de hipodensidad.
(Fig. 28 )
¨ En RM (Fig. 29 ) sabemos que las secuencias T2FS (Fig. 30 Fig. 31 ),
STIR y con contraste son las más útiles,
pudiendo observarse como hallazgos:
- Estadío I: Engrosamiento de piel y edema de partes blandas.
- Estadio II: Engrosamiento y adelgazamiento de piel sin edema.
- Estadio III: Osteoporosis,
atrofia muscular y cutánea
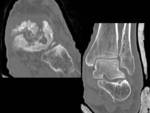
La artrosis es la secuela más grave y frecuente,
pudiendo producirse con incongruencias articulares de hasta 1-2mm.
Los hallazgos radiológicos se visualizan como: pinzamiento espacio articular,
adelgazamiento del cartílago tibioastragalino y subastragalino en T1 sagital y coronal,
cuerpos libres intraarticulares,
osteofitos (Fig. 33 ),
irregularidades corticales y subcondrales,
quistes subcondrales y derrame articular agudo o crónico,
hipoT1/hiperT2.
El tratamiento de las complicaciones
En la artritis postraumática (predominantemente),
en el aflojamiento y la infección,
el tratamiento más adecuado es la artrodesis (Fig. 32 ),
y la más adecuada es la triple (articulación subastragalina,
calcaneocuboidea y astragloescafoidea).
La artroplastia es la alternativa terapéutica más frente en la artritis reumatoide y se contraindica cuando existen una artrodesis previa fallida,
infección,
DSR,
degeneración progresiva y deformidad de,
al menos,
15 grados.
Nosotros,
como radiólogos,
debemos conocer estos hallazgos para realizar un correcto diagnóstico debido a la gran importancia de estas fracturas que radica en su alta incidencia y en la gravedad de las secuelas funcionales.
Por tanto,
requiere un tratamiento adecuado tanto de la fractura como de las potenciales complicaciones postquirúrgicas.