EL COMITÉ DE TUMORES DE CABEZA Y CUELLO
El comité de tumores de cabeza y cuello (CC) es un grupo de trabajo multidisciplinar en el que participan los especialistas encargados del diagnóstico y del tratamiento del cáncer de CC.
Está formado,
fundamentalmente,
por otorrinolaringólogos,
cirujanos maxilofaciales,
oncólogos radioterapeutas,
oncólogos médicos,
anatomopatólogos,
especialistas de medicina nuclear y radiólogos.
En nuestro hospital,
el comité se reúne semanalmente,
los lunes de 8:15 a 9:45 de la mañana.
En cada reunión se revisan entre 10 y 15 casos; el motivo por el que se presentan puede ser muy distinto:
- Nuevos pacientes con sospecha de carcinoma de CC,
ya sea clínica o histopatológicamente,
para completar su manejo diagnóstico.
- Revisión de resultados histopatológicos en caso de discordancia.
- Estadiaje preoperatorio mediante comparación de los hallazgos de la fibroscopia y de las pruebas de imagen,
a fin de decidir el tratamiento más apropiado para cada paciente.
Para ello,
además del estadío,
se tienen en cuenta las particularidades de cada caso,
y se valoran la decisión y el contexto socio-laboral del paciente,
su comorbilidad y edad,
si existen antecedentes de carcinoma en otra localización o de radioterapia,
la experiencia del cirujano,...
- Revalorar pacientes ya conocidos que han sido tratados quirúrgicamente,
para revisar los resultados histopatológicos de la pieza quirúrgica y discutir la necesidad de tratamiento adyuvante.
- Revalorar pacientes ya conocidos que han finalizado el tratamiento,
para revisar el grado de respuesta y discutir la necesidad de alguna otra intervención diagnóstica y/o terapéutica.
Para la realización de este póster,
se han revisado todos los pacientes con carcinoma de faringe y/o laringe presentados en los dos últimos años en las reuniones del comité: 311 casos.
Otros tumores de CC (cavidad oral,
senos paranasales,
glándulas salivares,
tiroides,...) no han sido objeto de estudio de este trabajo.
CONSIDERACIONES GENERALES SOBRE EL CARCINOMA DE FARINGE Y LARINGE
La mayoría de las neoplasias malignas de la faringe y la laringe son carcinomas de tipo epidermoide o escamoso,
y su tratamiento de elección es la cirugía,
salvo en la nasofaringe,
donde el tipo histológico de carcinoma más frecuente es el carcinoma indiferenciado,
que es radiosensible.
El primer paso en el manejo de estos pacientes siempre debe ser la exploración por parte del clínico, ya que la mayoría de las lesiones pueden ser identificadas y biopsiadas mediante visualización directa o fibroscopia,
las cuales permiten,
además,
valorar el grado de extensión tumoral superficial o mucosa.
El papel de las pruebas de imagen es evaluar el grado de infiltración en profundidad o submucosa y de extensión locorregional,
la presencia de metástasis ganglionares (no siempre palpables) y/o en órganos a distancia,
y la presencia de carcinomas sincrónicos en otras localizaciones no sospechadas,
todos ellos datos clave en la estadificación,
y muchas veces decisivos en el tratamiento.
Es preferible realizar el TC o la RM después de la exploración clínica,
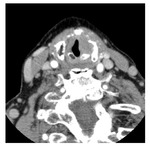
ya que ésta aporta información de vital importancia para el radiólogo ( Fig. 20 ):
- Lesiones superficiales pueden pasar desapercibidas en el TC o la RM.
- La prueba de imagen de elección en cada caso depende en gran medida del origen del carcinoma.
En nuestro centro,
a todo paciente con una biopsia positiva para malignidad en cualquier región de la faringe o laringe,
se le realiza un TC cérvico-torácico con contraste IV como exploración de primera línea,
si no existen razones que lo contraindiquen.
También se realiza un TC a los pacientes con biopsia positiva para malignidad en una adenopatía láterocervical sin neoplasia primaria visible clínicamente.
La RM se realiza a los pacientes con carcinoma de nasofaringe y orofaringe,
ya que proporciona una mejor valoración de la extensión locorregional y de la infiltración de la base de cráneo,
perineural e intracraneal.
En el resto de localizaciones faríngo-laríngeas la RM se emplea en casos dudosos como prueba complementaria.
Cuando el TC y la RM no son concluyentes,
se recurre al PET/TC.
La ecografía se utiliza para guiar la biopsia de adenopatías o de masas cervicales en pacientes seleccionados.
- Las vías de diseminación preferentes de cada neoplasia son diferentes según su origen,
y,
además,
son las que definen los criterios de estadificación en cada región.
Es importante que el radiólogo conozca cual es el órgano donde se sospecha que se localiza el carcinoma para evaluar meticulosamente sus vías de diseminación más comunes.
El seguimiento radiológico de estos pacientes se realiza para valorar la respuesta al tratamiento y diagnosticar la progresión de enfermedad (detectar la recurrencia tumoral y diferenciarla de los cambios post-tratamiento,
y detectar metástasis ganglionares y/o a distancia y carcinomas metacrónicos).
El seguimiento es especialmente importante durante los 2- 3 primeros años,
que es cuando ocurren dos tercios de las recurrencias tumorales y de las metástasis ganglionares.
En nuestro centro para los controles se emplea fundamentalmente el TC por su mayor disponibilidad,
y en casos dudosos,
el PET/TC,
que es el método más sensible para la detección de recidiva,
metástasis o segundas neoplasias en pacientes con enfermedad avanzada.
Está demostrado que la utilidad del PET/TC es superior cuando se realiza transcurridos 2-3 meses desde el fin del tratamiento radioterápico.
A continuación se repasan las vías de diseminación tumoral en los carcinomas escamosos de las distintas regiones faríngo-laríngeas,
así como su estadificación TMN específica,
haciendo especial hincapié en los criterios clave que suponen un cambio en el estadío y,
en consecuencia,
en el tratamiento indicado,
y que nunca debemos olvidar repasar en la lectura sistemática de las pruebas de imagen.
NASOFARINGE
1.
Breve recuerdo anatómico
La nasofaringe,
rinofaringe o cavum es la parte del tracto aereodigestivo que se sitúa por encima del paladar.
La fascia faringobasilar se considera el esqueleto del cavum,
delimita posterior y lateralmente el espacio nasofaríngeo y lo separa de los espacios cervicales profundos.
Constituye una barrera rígida que impide la diseminación de procesos inflamatorios o neoplásicos por fuera de la nasofaringe.
Sin embargo,
tiene una apertura a ambos lados,
denominada el seno de Morgagni,
por donde pasan el músculo elevador del paladar y la trompa de Eustaquio.
Esta solución de continuidad constituye la vía de diseminación natural de los procesos nasofaríngeos,
tanto benignos como malignos,
hacia los espacios limítrofes.
Contenido:
- Porción cartilaginosa de la trompa de Eustaquio,
o torus tubarius
- Orificio de la trompa de Eustaquio
- Receso faríngeo pósterolateral o fosita de Rossenmüller
- Adenoides
- Glándulas salivares menores
- Músculos tensor del velo del paladar y elevador del velo del paladar
- Mucosa
2.
Carcinoma de nasofaringe
El carcinoma nasofaríngeo (CNF) tiene unas peculiaridades epidemiológicas,
clínicas e histopatológicas propias,
que lo diferencian del carcinoma del resto de localizaciones de la CC.
La OMS clasifica los carcinomas de cavum en tres tipos:
- Tipo 1 o carcinoma epidermoide queratinizante
- Tipo 2 o carcinoma no queratinizante
- Tipo 3 o carcinoma indiferenciado
La mayoría de CNF son de tipo indiferenciado,
en contraposición con lo que ocurre en el resto de localizaciones de la CC,
donde la histología más frecuente es el carcinoma epidermoide.
El tipo 2 y el tipo 3 tienen un comportamiento similar,
ambos son radiosensibles y tienen un pronóstico mejor que el tipo 1.
Se cree que se producen como consecuencia de la interacción entre una susceptibilidad genética,
la exposición a determinados factores ambientales (carcinógenos químicos) y la infección por el virus de Epstein-Barr.
El carcinoma epidermoide (CE) es el tipo histológico más frecuente en áreas no endémicas,
y el de peor pronóstico.
Es análogo al CE de cualquier otra localización faríngo-laríngea y se asocia estrechamente con el consumo de alcohol y tabaco.
3.
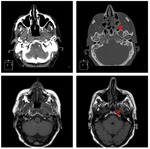
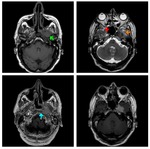
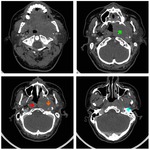
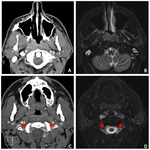
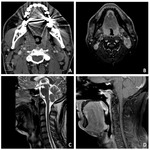
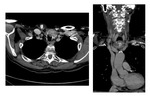
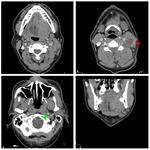
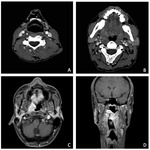
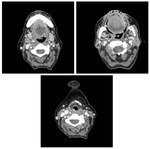
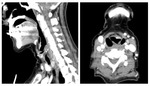
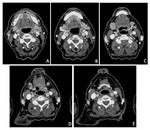
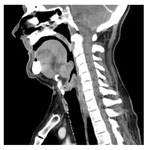
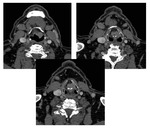
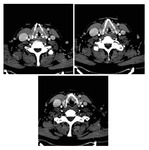
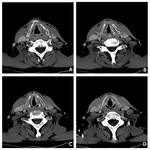
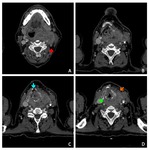
Estadificación radiológica del CNF ( Fig. 1 )
Extensión locorregional
El origen más común del CNF (80 %) es la pared pósterolateral del cavum,
alrededor de la fosita de Rosenmüller ( Fig. 2 ),
y,
por vecindad,
éste suele condicionar precozmente una obstrucción de la apertura de la trompa de Eustaquio,
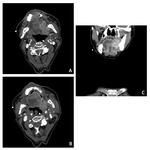
que se traduce radiológicamente por una ocupación de la cavidad timpánica y las celdillas mastoideas ipsilaterales a la lesión ( Fig. 4 ,
Fig. 5 ).
Es típico del CNF que la enfermedad mucosa sea mínima y el componente submucoso muy significativo.
La afectación mucosa se evalúa mediante visualización directa y se debe tener en cuenta la gran variabilidad y asimetría de la aireación y el grosor mucoso del cavum en pacientes sanos.
La clave en la detección de estos tumores la representa la evaluación del componente submucoso o la infiltración tumoral en profundidad,
que se realiza con TC o RM.
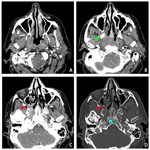
Su propagación típica es desde la fosa de Rosenmüller hacia el espacio parafaríngeo,
a través del seno de Morgagni,
siguiendo el trayecto de los músculos elevador y tensor del velo del paladar ( Fig. 2 ,
Fig. 4 ).
Los hallazgos más fiables para sospechar la presencia de un CNF son la pérdida de los planos grasos entre los músculos elevador y tensor del velo del paladar,
y la obliteración y el engrosamiento del espacio parafaríngeo ( Fig. 2 ,
Fig. 4 ).
El estadío T1 engloba el CNF confinado a la nasofaringe,
así como el CNF con extensión local limitada a la orofaringe o a las fosas nasales.
Tanto la afectación limitada de la nasofaringe,
como la extensión superficial a la orofaringe son situaciones poco frecuentes ( Fig. 6 ).
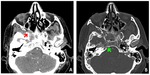
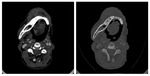
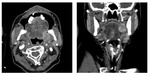
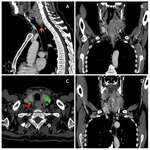
La extensión anterior a la cavidad nasal es relativamente común (22 %),
sobre todo en forma de una infiltración tumoral leve de los márgenes de las coanas ( Fig. 3 ,
Fig. 7 ).
El espacio parafaríngeo se infiltra en la mayoría de los CNF en su evolución (68 %),
y,
según la última clasificación TNM,
este hecho se corresponde con un estadío T2.
La invasión del espacio parafaríngeo se asocia con un mayor riesgo de metástasis a distancia y de recurrencia tumoral.
Desde el espacio parafaríngeo,
si continúa extendiéndose en dirección pósterolateral,
el CNF puede llegar al espacio carotideo y encajar la arteria carótida ( Fig. 2 ,
Fig. 4 ).
La extensión posterior trae como consecuencia una infiltración del espacio retrofaríngeo y del espacio prevertebral,
donde se localizan los músculos largo y recto anterior de la cabeza,
lo cual se asocia con un mayor riesgo de metástasis a distancia ( Fig. 3 ,
Fig. 4 ).
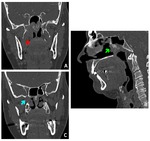
El estadío T3 implica invasión ósea de la base de cráneo o de los senos paranasales.
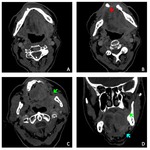
La infiltración de los senos paranasales suele ser secundaria a la extensión directa del tumor y el seno esfenoidal es el que más frecuentemente se afecta (27 %),
como consecuencia de su localización,
sobre el techo de la nasofaringe ( Fig. 9 ).
Con respecto a la infiltración de la base de cráneo,
es frecuente que ya esté presente en el momento del diagnóstico del CNF.
Debemos prestar especial atención al clivus,
las apófisis pterigoides,
el cuerpo del hueso esfenoidal,
y la punta de los peñascos ( Fig. 7 ,
Fig. 8 ,
).
Es característica de la infiltración de la base de cráneo la afectación de los numerosos agujeros y fisuras que ésta contiene,
los cuales sirven de vía de diseminación del CNF al compartimento intracraneal,
la órbita o la fosa infratemporal,
así como de infiltración de los nervios que los atraviesan,
criterios todos ellos correspondientes al estadío T4 ( Fig. 2 ,
Fig. 4 ).
El agujero oval se relaciona con la infiltración del nervio V3 y sirve de vía de extensión tumoral a la fosa craneal media ( Fig. 2 ,
Fig. 3 ).
La fosa pterigopalatina (FPP),
es una estación importante en el proceso infiltrativo del CNF,
porque proporciona al tumor varias vías directas de diseminación a la órbita,
la fosa infratemporal,
la cavidad nasal y la fosa craneal media,
a través de las fisuras con las cuales se relaciona: fisura esfenopalatina (a la cavidad nasal),
fisura pterigomaxilar (a la fosa infratemporal),
canal vidiano (con el agujero rasgado anterior,
al seno cavernoso),
agujero redondo mayor (nervio V2,
a la fosa craneal media),
fisura orbitaria inferior (nervio V2,
a la órbita),
conducto óptico (nervio óptico,
a la órbita),
fisura orbitaria superior (pares craneales III,
IV,
VI y ramas del V1,
a la órbita o al seno cavernoso) ( Fig. 7 ,
Fig. 8 ,
Fig. 9 ).
La infiltración intracraneal del CNF puede ser meníngea,
del seno cavernoso o de los pares craneales II a VI,
siendo muy rara la invasión parenquimatosa directa ( Fig. 3 ).
La infiltración perineural en el CNF ocurre en el 10 % de los casos y suele ser un proceso insidioso y clínicamente silente.
El nervio es una estructura relativamente resistente al tumor,
con lo cual lo habitual es que se produzca una infiltración perineural.
Los hallazgos de imagen que representan la diseminación perineural son el agrandamiento foraminal,
la obliteración de los planos grasos perineurales en el interior del foramen y el engrosamiento y realce del nervio,
estos dos últimos hallazgos únicamente visualizables en RM ( Fig. 2 ,
Fig. 3 ).
La infiltración de la fosa infratemporal (20 %) puede ser consecuencia de la extensión lateral del tumor desde el espacio parafaríngeo o desde la FPP ( Fig. 2 ,
Fig. 3 ,
Fig. 4 ).
Diseminación ganglionar
El 90% de los carcinomas nasofaríngeos cursan con diseminación ganglionar desde su debut,
con una clara tendencia a la bilateralidad.
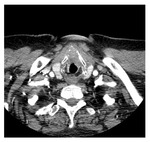
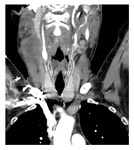
La primera estación ganglionar en afectarse es la región retrofaríngea lateral y su diagnóstico solo puede realizarse mediante técnicas de imagen transversales ( Fig. 5 ).
Siguiendo una dirección cráneocaudal,
las segundas en frecuencia son las adenopatías posteriores a la vena yugular,
niveles II y III,
y posteriormente,
IV ( Fig. 6 ).
La presencia de metástasis supraclaviculares aumenta la incidencia de metástasis a distancia.
Criterios de imagen de infiltración ganglionar (son muy importantes e iguales para todos los carcinomas de faringe y laringe):
- Morfología: redondeada en vez de reniforme,
pérdida del centro graso.
- Tamaño: eje corto de 5 mm o más para los ganglios retrofaríngeos,
11 mm o más para los ganglios yugulodigásticos (II,
III,
IV),
10 mm o más para el resto.
A veces se valora el diámetro máximo,
se considera patológico si es > 8 mm en retrofaríngeos,
> 15 mm en ganglios yugulodigástricos,
> 10 mm en otras localizaciones
- Un grupo de tres o mas ganglios con un tamaño en el límite.
- Necrosis central,
independientemente del tamaño ( Fig. 5 ,
Fig. 6 ,
Fig. 26 ).
- Extensión extracapsular.
Por imagen podemos sospecharlo ante una morfología amorfa,
unos márgenes imprecisos,
reticulación o hiperseñal de la grasa de alrededor del ganglio,
o un realce anular irregular.
No obstante,
el diagnóstico definitivo es histológico.
Su presencia se asocia con una reducción de la supervivencia del 50%,
y es el factor más predictivo de fracaso del tratamiento local,
multiplicando por diez el riesgo de recurrencia.
Puede condicionar un encajamiento de los vasos o músculos adyacentes ( Fig. 22 ,
Fig. 37 ,
Fig. 38 ,
Fig. 39 ).
Metástasis a distancia
El CNF produce metástasis a distancia con mucha frecuencia,
hasta en el 41 % de los casos.
Los pacientes con metástasis ganglionares supraclaviculares o con infiltración de los espacios parafaríngeo y retrofaríngeo-prevertebral tienen un riesgo significativamente mayor.
Los órganos a los que con mayor frecuencia metastatiza el CNF son el hueso (20 %),
el pulmón (13 %) y el hígado (9 %).
4.
Evaluación radiológica post-tratamiento del CNF
La radioterapia es el tratamiento de elección para el CNF,
la cual en ocasiones se asocia con quimioterapia de inducción.
La cirugía tiene un papel limitado debido a la alta radiosensibilidad del tumor y a las dificultades del acceso quirúrgico.
Recurrencia tumoral VS fibrosis
Una lesión de densidad de partes blandas que aumenta de tamaño posteriormente al fin del tratamiento o cualquier lesión de nueva aparición debe ser considerada recurrencia de enfermedad.
Complicaciones del tratamiento
Trismus: casi siempre es secundaria a los efectos de la radiación sobre la musculatura masticadora.
Osteoradionecrosis: suele ocurrir 1 año después de la radioterapia.
Por imagen es típico observar áreas de osteolisis y de esclerosis ósea entremezcladas confinadas a un hueso dentro del campo de irradiación empleado; a veces puede visualizarse tejido de partes blandas inflamatorio a su alrededor,
que puede confundirse con recurrencia tumoral u osteomielitis ( Fig. 10 ).
Radionecrosis cerebral (del lóbulo temporal): tiene un periodo de latencia de un año y medio de media.
Afecta a la substancia gris,
exclusivamente o simultáneamente con la sustancia blanca.
Se desarrollan lesiones hipercaptantes que pueden simular otras patologías,
sobre todo neoplásicas,
y cuya tendencia es a hacerse quísticas-necróticas y a aumentar de tamaño,
ya en estadíos tardíos.
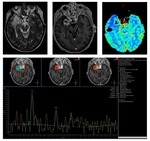
La espectroscopia puede ser de utilidad: en la fase precoz mostrará disminución de los picos de N-Acetil Aspartato (NAA) y Creatina y elevación del pico de la Colina (Cho),
como consecuencia de la desmielinización.
En la fase tardía disminuirán los tres picos.
La secuencia de perfusión resulta clave,
ya que demuestra unos valores de rCBV disminuidos en la radionecrosis ( Fig. 11 ).
Tumores radioinducidos: se desarrollan 5-10 años después de la radiación.
Los más frecuentes son sarcomas y carcinomas escamosos y suelen aparecer en la zona que ha recibido mayor radiación.
La presencia de osificación o calcificaciones intralesionales apoya fuertemente el diagnóstico de sarcoma radioinducido ( Fig. 12 ).
OROFARINGE
1.
Breve recuerdo anatómico
La orofaringe se extiende desde el paladar hasta el límite inferior de los pliegues faríngoepiglóticos.
Contenido:
- Base o tercio posterior de la lengua
- Amígdalas palatinas
- Paladar blando
- Pilares amigdalinos anteriores (músculos palatoglosos) y posteriores (músculos palatofaríngeos).
- Mucosa.
Recubre las paredes laterales y posterior de la orofaringe,
las valléculas y la superficie lingual de la epiglotis.
2.
Carcinoma de orofaringe
La mayoría de las lesiones orofaríngeas son benignas.
De las lesiones malignas,
el 90 % lo representa el CE.
Los factores de riesgo más importantes del CE son el consumo prolongado de alcohol y el tabaquismo,
que tienen un efecto sinérgico.
Adicionalmente,
se ha visto que existe una asociación entre la infección por determinados serotipos del virus del papiloma humano (VPH) y el desarrollo de un subtipo histológico (papilar) de CE.
Hasta el 25% de los CE de cabeza y cuello y el 60 % de todos los cánceres de la orofaringe son VPH positivos,
un hecho que altera significativamente el planeamiento terapéutico,
ya que éstos característicamente responden mejor a la radioterapia y quimioterapia.
3.
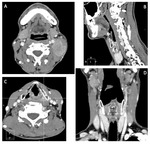
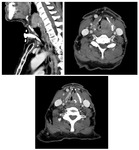
Estadificación radiológica del carcinoma de orofaringe ( Fig. 13 )
En el carcinoma escamoso de orofaringe (CEO),
el estadío se relaciona con la supervivencia,
además de que condiciona importantes variaciones en las características de la enfermedad y puede repercutir significativamente en la decisión del tratamiento.
La diferenciación más importante que se debe realizar de cara al planeamiento terapéutico es entre los estadíos I y II y los estadíos III y IV: los primeros se tratan típicamente con una única modalidad terapéutica,
cirugía o radioterapia,
mientras que los segundos requieren de una terapia combinada con quimioterapia,
radioterapia y cirugía.
Base de lengua
Su diagnóstico por TC o RM supone un reto para el radiólogo,
porque esta región carece de un fondo o planos de grasa que permitan contrastar el tumor,
y por la gran variabilidad en el tamaño y la morfología de los nódulos que conforman el tejido linfoide lingual.
Criterios de imagen que debemos valorar:
- Afectación submucosa: lo más frecuente es que el CE de base de lengua se desarrolle en un lateral y desde aquí se extienda lateralmente a los pilares amigdalinos,
anteriormente al espacio sublingual,
o posterior y caudalmente a las valléculas ( Fig. 14 ).
- Criterios que marcan el estadío III: el tamaño de la tumoración primaria mayor de 4 cm (T3) y la presencia de adenopatías (al menos una ipsilateral con un diámetro máximo < 3 cm,
indicaría N1).
- Grado de invasión locorregional: valorar las estructuras musculares y óseas y las sublocalizaciones faríngo-laríngeas de vecindad que,
según la clasificación TNM,
definen los estadíos IVA y IVB (CEO localmente avanzado).
En éstos,
el objetivo del tratamiento es el control regional de la enfermedad.
- Invasión de la grasa preepiglótica: cuando el tumor se ha extendido caudalmente a una vallécula,
la valoración radiológica de la grasa preepiglótica es crítica,
por dos motivos: se asocia estrechamente con un mayor riesgo de metástasis ganglionares,
que deberemos buscar con más precisión,
y contraindica la cirugía conservadora (glosectomía parcial) como tratamiento de elección.
El siguiente paso es valorar la extensión de la infiltración laríngea,
que determinará el tipo de cirugía laríngea,
más o menos agresiva,
que se deberá añadir.
- Afectación de la musculatura intrínseca de la lengua: indicativo de estadío T4a.
Se aprecia mejor con RM y en el plano sagital.
- Cruce de la línea media: cuando la tumoración se aproxima significativamente a la arteria lingual y el nervio hipogloso contralaterales la glosectomía parcial resulta técnicamente imposible,
porque para su realización es necesario preservar estas dos estructuras al menos de forma unilateral.
Además,
su alternativa quirúrgica,
la glosectomía total o subtotal,
es una opción inaceptable para muchos cirujanos,
debido al elevado riesgo de aspiración,
que casi siempre hace necesaria la laringuectomía total.
- Invasión ósea: es indicativa de estadío T4 y obliga a añadir una mandibulectomía en el tratamiento,
que será más o menos extensa según el grado de infiltración en profundidad.
Esto se determina por la exploración física (tumor móvil VS fijo,
afectación clínica de nervios mentoniano o alveolar inferior) y por los hallazgos en TC (contacto más o menos amplio,
erosión cortical,
reacción perióstica agresiva,
infiltración franca),
o en RM (datos de infiltración perineural) ( Fig. 14 ).
Debemos valorar como causas potenciales de falsos positivos una extracción dentaria reciente,
las complicaciones derivadas de la RT,
como la fibrosis radioinducida y la osteoradionecrosis,
o la osteomielitis ( Fig. 15).
- Diseminación ganglionar cervical: es muy frecuente (60%) y bilateral en la mitad de los casos,
debido a la abundancia de linfáticos en esta zona con drenaje cruzado.
Los niveles afectados son el II,
el III y el IV.
Los criterios de imagen de afectación ganglionar son los mismos que los mencionados en el CNF.
Las adenopatías quísticas con centro marcadamente hipodenso,
de densidad líquido,
se asocian al CE con positividad para el VPH,
y no debemos confundirlas con los quistes branquiales ( Fig. 14 ,
Fig. 16 ).
- El estadío IVC se caracteriza por presentar metástasis a distancia y,
por tanto,
se trata sólo con intención paliativa.
Amígdalas
El carcinoma amigdalar tiene varias rutas potenciales de diseminación en profundidad a espacios y estructuras de vecindad,
sin barreras anatómicas que lo limiten: nasofaringe,
espacios parafaríngeo,
retrofaríngeo o masticador,
base de cráneo y base de lengua.
Muchas de estas estructuras no son valorables mediante fibroscopia,
de ahí la importancia de la aportación de la radiología para una correcta estadificación,
que determinará el tratamiento más apropiado.
Criterios de imagen que debemos valorar:
- Afectación submucosa. La mayoría de los CE amigdalares se originan en el pilar anterior ( Fig. 16 ).
- Criterios que marcan el estadío III: el tamaño de la tumoración primaria mayor de 4 cm (T3) y la presencia de adenopatías (al menos una ipsilateral con un diámetro máximo < 3 cm indicaría N1).
- Grado de invasión locorregional: valorar las estructuras musculares y óseas y las sublocalizaciones faríngo-laríngeas de vecindad que,
según la clasificación TNM,
definen los estadíos IVA y IVB (CEO localmente avanzado).
En éstos,
el objetivo del tratamiento es el control regional de la enfermedad ( Fig. 17 ,
Fig. 18 ,
Fig. 19 ).
- Su tendencia es a extenderse en dirección superior siguiendo el recorrido del músculo palatogloso al paladar blando y duro (T4a) ( Fig. 16 ,
Fig. 17 ,
Fig. 18 ).
- Desde aquí,
el carcinoma de amígdala puede infiltrar el músculo tensor del velo del paladar y continuar por el músculo elevador del velo del paladar (adyacentes),
y finalmente llegar a la nasofaringe (T4b),
e incluso al espacio parafaríngeo profundo ( Fig. 16 ).
- Otra posibilidad desde el paladar es infiltrar el músculo constrictor superior de la faringe y/o,
anterior a éste,
el rafe pterigomandibular; ambos se insertan superiormente en la apófisis pterigoides medial,
y desde aquí el carcinoma de amígdala puede invadir la base de cráneo (T4b) y los pares craneales.
El rafe pterigomandibular también proporciona una vía de acceso al espacio masticador súperolateralmente y al suelo de la boca ínferomedialmente,
y,
en un plano inferior a éste,
estaría es espacio submandibular ( Fig. 19 ).
- En un plano más lateral desde el paladar,
puede darse una invasión de los músculos pterigoideos medial y lateral (T4a y T4b respectivamente) ( Fig. 17 ,
Fig. 18 ,
Fig. 19 ).
- Otras vías de diseminación son la anterior al borde libre de la lengua ( Fig. 17 ,
Fig. 18 ,
Fig. 19 ),
la posterior al espacio retrofaríngeo y la inferior a la base de lengua.
La infiltración de la muscultura de la lengua es un criterio de T4a.
- Invasión ósea.
Se emplean los mismos criterios de imagen que los mencionados en la base de lengua.
Los huesos más afectados son las apófisis pterigoides y el hueso maxilar ( Fig. 19 ).
- Diseminación ganglionar cervical. Es relativamente frecuente (50%).
Se afectan fundamentalmente los niveles I,
II y III.
Se emplean los criterios de imagen antes referidos ( Fig. 14 ,
Fig. 20 ).
- El estadío IVC se caracteriza por presentar metástasis a distancia y,
por tanto,
se trata sólo con intención paliativa.
HIPOFARINGE Y LARINGE
La hipofaringe y la laringe están íntimamente relacionadas anatómica y funcionalmente,
por lo que se estudian conjuntamente.
1.
Breve recuerdo anatómico
Hipofaringe.
Se sitúa por detrás de la supraglotis,
y se extiende desde el borde superior del hueso hioides hasta el margen inferior del cartílago cricoides (músculo cricofaringeo).
- Senos piriformes
- Región retrocricoidea: forma la pared anterior de la hipofaringe y contacta íntimamente con la superficie dorsal de la lámina cricoidea.
Los tumores de esta región frecuentemente se extienden en dirección anterior a la endolaringe,
e infiltran la unidad cricoaritenoidea.
- Paredes lateral y posterior.
La pared posterior de la hipofaringe se apoya sobre la mucosa de la región retrocricoidea y en el TC ambas se visualizan como una única estructura posterior al cartílago cricoides,
que no debe superar los 10 mm de grosor en el plano anteroposterior.
- El ápex del seno piriforme y la región retrocricoidea son áreas invisibles o no accesibles con la fibroscopia directa,
y que por ello requieren una valoración especial en el TC.
Supraglotis.
Se extiende desde la punta de la epiglotis hasta los ventrículos laríngeos.
- Epiglotis
- Espacio preepiglótico,
ocupado por grasa fundamentalmente.
- Repliegues arítenoepiglóticos
- Espacios paraglóticos,
en la supraglotis contienen grasa fundamentalmente.
- Ventrículos laríngeos: repliegues de la mucosa que se forman entre las cuerdas vocales (CV) verdaderas y falsas,
que están rellenos de aire,
y abomban bilateralmente hacia el espacio paraglótico.
- Bandas ventriculares o CV falsas (ligamentos vestibulares).
En el TC,
la apófisis superior del cartílago aritenoides marca el nivel de las bandas.
- Cartílago tiroides
Glotis.
Pequeña región comprendida entre los ventrículos y un plano imaginario situado 1 cm por debajo de las CV.
- CV verdaderas (ligamentos vocales).
Se insertan en los procesos anteriores de los cartílagos aritenoides (apuntan medialmente),
que son unas estructuras clave porque delimitan el nivel de las CV en el TC.
- Espacios paraglóticos: en la glotis están ocupados por los músculos tiroaritenoideos,
que dan la forma y el grosor a las CV y se insertan en las apófisis musculares de los cartílagos aritenoides (apuntan lateralmente).
La transición de una densidad grasa a una densidad de partes blandas en el espacio paraglótico es otra referencia en el TC que sirve para delimitar el nivel de la glotis.
- Comisuras anterior y posterior.
La comisura anterior es el espacio que queda entre la zona de inserción anterior de las dos CV (en la superficie interna del cartílago tiroides).
La comisura posterior es la mucosa que recubre el cartílago cricoides entre ambos cartílagos aritenoides.
- Cartílagos cricoides y tiroides
Subglotis.
Parte inferior de la laringe que va desde un plano imaginario situado 1 cm por debajo de las CV hasta el margen inferior del cartílago cricoides.
En el TC el cartílago cricoides marca el nivel de la glotis y la subglotis,
y su borde superior está a la altura de las CV y los ventrículos.
- Cartílago cricoides.
En este nivel no hay espacio paraglótico.
- Cono elástico.
Membrana que se extiende desde los ligamentos vocales hasta el margen superior del cartílago cricoides y forma la pared lateral de la subglotis.
2.
Carcinoma de hipofaringe y laringe
El 95 % de las neoplasias malignas en la hipofaringe y en la laringe son carcinomas de tipo escamoso.
En la hipofaringe,
el origen más frecuente del CE es el seno piriforme.
Suelen ser carcinomas muy agresivos localmente (especialmente los de la pared posterior y la región retrocricoidea),
y asíntomáticos hasta que crecen significativamente,
con lo cual suelen descubrirse ya en estadíos avanzados.
La localización más frecuente de carcinoma en la laringe es la glotis,
cerca del 60% de los casos.
Son neoplasias que se manifiestan precozmente con cambios en la voz y disfonía por la afectación de las CV,
lo cual permite que se descubran en estadíos precoces y les confiere un pronóstico relativamente bueno.
En contraposición,
el CE de supraglotis (35 %) se descubre habitualmente en estadíos localmente avanzados debido a la ausencia de clínica inicialmente y a su abundante drenaje linfático.
El carcinoma primario de subglotis es muy infrecuente (5 %); la afectación de la subglotis casi siempre es secundaria a la extensión caudal de neoplasias glóticas o supraglóticas.
3.
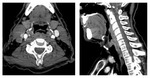
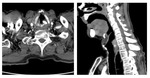
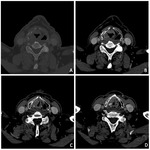
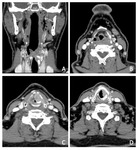
Estadificación radiológica del carcinoma de hipofaringe y laringe ( Fig. 21 )
A diferencia de la nasofaringe y la orofaringe,
en la hipofaringe y la laringe el objetivo del tratamiento del carcinoma es doble,
curar y preservar la función fonadora,
empleando para ello la “cirugía con preservación de órgano”,
siempre que sea posible.
Esta posibilidad está condicionada significativamente por el estadío de la enfermedad,
lo cual nos obliga a los radiólogos a ser meticulosos en la valoración de los criterios TNM que a continuación se detallan.
Extensión locorregional
Estadíos T1 y T2: estos tumores habitualmente se tratan con láser o cirugía conservadora con preservación de órgano.
Para el CE de hipofaringe y supraglótico:
- T1: tumor limitado a una sublocalización de la hipofaringe o supraglotis ( Fig. 25 ).
- T2: más de una sublocalización de la hipofaringe o supraglotis.
En el caso de la supraglotis,
T2 también incluye la extensión a la glotis,
base de lengua,
vallécula o cara medial del seno piriforme ( Fig. 26 ).
- El ápex del seno piriforme y la región retrocricoidea son áreas invisibles o no accesibles con la fibroscopia directa,
y que por ello requieren una valoración especial en el TC ( Fig. 22 ,
Fig. 23 ,
Fig. 24 ).
Para el CE de glotis y subglotis:
- T1: tumor limitado al territorio laríngeo de origen: glotis o subglotis respectivamente.
En el CE glótico,
se diferencian los estadíos T1a,
si sólo se afecta una CV,
y T1b,
si afectan las dos CV.
La movilidad de las CV está preservada.
La infiltración de más de un tercio de la CV contralateral contraindica la laringectomía vertical ( Fig. 29 ).
- T2: se extiende a otro territorio laríngeo adyacente: a la glotis el CE subglótico,
o a la supraglotis o subglotis el CE de glotis.
Extensión craneocaudal: es muy importante determinar la relación entre el margen inferior del tumor y el ventrículo laríngeo,
ya que condiciona de forma significativa la técnica quirúrgica.
Los CE glóticos o supraglóticos que sobrepasan el ventrículo laríngeo se denominan transglóticos ( Fig. 35 ,
Fig. 36 ,
Fig. 37 ,
Fig. 38 ).
- En los CE supraglóticos,
la afectación de los ventrículos laríngeos,
los cartílagos aritenoides o la comisura anterior contraindica la lariguectomía supraglótica.
La presencia de un corte axial normal entre el final del tumor supraglótico y el nivel de las CV es indicativo de que el tumor está limitado a la supraglotis.
- En los CE glóticos,
una invasión subglótica de más de 1cm de extensión o la infiltración clara del cartílago cricoides contraindica la laringuectomía supracricoidea y obliga a realizar una laringuectomía total como tratamiento quirúrgico.
La invasión subglótica suele ser un evento tardío limitado por el cono elástico.
La mucosa de la subglotis recubre y se adhiere íntimamente sobre el cartílago cricoides.
En TC,
cualquier engrosamiento o masa recubriendo la superficie interna del cartílago cricoides o que abombe hacia la vía aérea debe considerarse patológica ( Fig. 29 ,
Fig. 33 ,
Fig. 35 ,
Fig. 38 ).
La presencia de adenopatías pre o paratraqueales es un signo indirecto de invasión subglótica en los carcinomas de otras localizaciones ( Fig. 38 ).
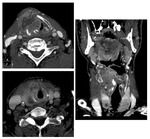
Tamaño: es un criterio que define la T en el carcinoma de hipofaringe.
Estadío T3: la cirugía con preservación de órgano está contraindicada.
Tumor limitado a la laringe,
con una de las siguientes:
- fijación de las CV.
Es un criterio clínico.
En el CE subglótico,
la infiltración de CV con movilidad normal o levemente alterada corresponde con estadío T2,
y la fijación de las CV,
con T3
- invasión de los espacios preepiglóticos o paraglóticos.
Estos espacios están comunicados; así,
los CE hipofaríngeos o supraglóticos emplean esta comunicación como ruta de extensión cráneocaudal para invadir la glotis ( Fig. 28 ,
Fig. 30 )
- invasión del seno piriforme,
particularmente el ápex
- invasión de la región postcricoidea ( Fig. 37 ,
Fig. 38 )
- o erosión de la cortical interna el cartílago tiroides en el CE glótico ( Fig. 32 ).
Invasión de la comisura anterior.
Un engrosamiento mayor de 1-2 mm de la comisura anterior indica invasión neoplásica.
En condiciones normales debe estar ocupada por aire y tener una forma redondeada y un grosor inferior a los 1-2 mm.
La ausencia de pericondrio en la inserción de la comisura anterior favorece la progresión del tumor directamente en el cartílago tiroides.
En estos casos,
sólo el estudio radiológico permite diferenciar entre tumor no infiltrante (T1-T2) y tumor con infiltración cartilaginosa (T3-T4) ( Fig. 29 ,
Fig. 33 ,
Fig. 34 ).
Invasión de la comisura posterior.
En el CE glótico,
la invasión del espacio interaritenoideo favorece la infiltración de los cartílagos aritenoides y cricoides,
contraindica la cirugía preservadora de órgano y se asocia con fijación de las CV ( Fig. 38 ).
Estadío T4a: son tumores resecables,
pero la cirugía con preservación de órgano está contraindicada,
casi siempre la laringuectomía total es la única alternativa quirúrgica posible.
- Infiltración de cartílagos laríngeos.
Su valoración radiológica es muy importante,
porque implica una laringuectomía total como tratamiento,
además de que ensombrece el pronóstico y aumenta el riesgo de recurrencia tumoral.
El TC tiene una elevada sensibilidad y un alto valor predictivo positivo para la detección de la infiltración cartilaginosa si se utilizan los siguientes criterios: esclerosis,
erosión,
lisis y extensión extralaríngea.
La erosión,
la lisis y la presencia de tumor a ambos lados del cartílago son criterios específicos de invasión tumoral,
no así la esclerosis del cartílago,
que además no tiene el mismo valor en todos los cartílagos.
El grado de osificación de los cartílagos laríngeos es muy asimétrico en individuos sanos,
además de que no es posible diferenciar la esclerosis secundaria a infiltración tumoral de la periostitis reactiva.
La esclerosis es un signo radiológico muy sugestivo de invasión tumoral en el cartílago cricoides y en la unidad cricoaritenoidea (especificidad del 80% y del 75%,
respectivamente).
En el cartílago tiroides este dato es menos fiable (40%).
Los tumores que erosionan únicamente la cortical interna del cartílago tiroides se clasifican como T3 y se pueden tratar con RT,
asociada o no a QT ( Fig. 24 ,
Fig. 28 ,
Fig. 29 ,
Fig. 30,
Fig. 31 ,
Fig. 34 ,
Fig. 35 ,
Fig. 36 , Fig. 37 ,
Fig. 38 ).
- Extensión extralaríngea: infiltración del hueso hioides,
la musculatura prelaríngea ( Fig. 36 ,
Fig. 37 ) y las partes blandas cervicales,
la musculatura extrínseca de la lengua,
la glándula tiroidea ( Fig. 36 ,
Fig. 38 ),
la tráquea o el esófago ( Fig. 38 ).
En los carcinomas de pared posterior,
la extensión caudal al vértice esofágico puede ser submucosa,
y endoscópicamente oculta.
Un engrosamiento asimétrico mediante en TC o RM puede ser un hallazgo de gran utilidad en estos casos.
En el caso del carcinoma de epiglotis,
es muy importante valorar su extensión local: limitado a la epiglotis (T1) ( Fig. 25 ),
extensión a la base de lengua o a la vallécula (T2) ( Fig. 26 ),
al espacio preepiglótico (T3) ( Fig. 27 ),
y a la musculatura extrínseca de la lengua (T4a).
Estadío T4b: son tumores irresecables.
- Infiltración del espacio prevertebral.
Es un criterio de irresecabilidad que sólo puede diagnosticarse radiológicamente o quirúrgicamente,
de ahí la importancia de valorarlo en el TC,
especialmente en el carcinoma de pared posterior.
Se excluye al demostrar la presencia de un plano graso prevertebral,
aunque su ausencia no es un signo específico de infiltración,
con lo cual en estos casos la valoración definitiva sólo es posible con la exploración quirúrgica ( Fig. 23 ,
Fig. 37 ,
Fig. 38 ).
- Encajamiento de la arteria carótida.
Es un criterio de muy mal pronóstico,
que asocia con una tasa de mortalidad del 100 %,
presente cuando el tumor primario o un conglomerado adenopático rodea en más de 270º a la arteria carótida en TC o RM.
Si el contacto es inferior a 180º de la circunferencia la probabilidad de encajamiento vascular es menor ( Fig. 37 ).
- Invasión de estructuras mediastínicas
Diseminación ganglionar
- En el CE hipofaríngeo y supraglótico es frecuente la afectación ganglionar (50-75 %) desde la presentación,
a cadenas yugulares profundas altas (niveles II y III),
debido al abundante drenaje linfático que existe en estas localizaciones.
- En el CE de hipofaringe (sobre todo si se origina en la pared posterior) es importante valorar la presencia de adenopatías retrofaríngeas,
por varios motivos: no son infrecuentes,
generalmente son asintomáticas con lo cual su detección sólo es posible con pruebas de imagen,
y son un criterio de irresecabilidad.
- En el CE glótico y subglótico la indicencia de metástasis ganglionares es baja (< 10-20%),
debido a su escaso drenaje linfático (en el CE de glotis también influye que se manifiesta precozmente con disfonía,
lo cual facilita el diagnóstico en estadíos iniciales).
Se afectan frecuentemente los niveles IV (adenopatías yugulares profundas bajas) y VI (adenopatías pre o paratraqueales).
- La presencia de adenopatías pre o paratraqueales es un signo indirecto de invasión subglótica en los carcinomas de otras localizaciones.
Metástasis a distancia
Su indicidencia en el momento del diagnóstico es baja,
aunque es más frecuente en el CE de hipofaringe y supraglotis (20-40 %),
por su mayor drenaje linfático.
Las más frecuentes son las pulmonares,
y en segundo lugar,
las óseas y las abdominales.