La Colonoscopia Virtual o CT- Colonografía (CTC) es un tipo de examen radiológico que emplea la modalidad de imagen de la Tomografía Computarizada Helicoidal Multidetector para obtener una visión interna de la totalidad del colon.
Es una técnica reconocida e incorporada a muchas de las guías clínicas de detección del carcinoma colorrectal,
siendo la indicación más aceptada aquellas situaciones donde no se logre estudiar el colon con colonoscopia óptica de forma completa.
DESCRIPCIÓN DE LA TÉCNICA Y PROCEDIMIENTO
Protocolo de estudio:
La CTC requiere el uso de un TC helicoidal y multidetector (TCMD),
generalmente de 16 o más coronas,
ya que permiten obtener cortes más finos,
disminuyen el tiempo de adquisición,
así como la dosis de radiación. Fig. 1
Se han realizado estudios comparativos entre CTC realizadas en equipos de un solo detector y en TC multidetector,
prefiriendo este último para la realización de la CTC debido a que como el tiempo de exámen se acorta de manera significativa,
el artefacto de movimiento por el peristaltismo disminuye.
Además la adquisición de todas las imágenes en un único periodo de apnea minimiza los artefactos de respiración.
La adquisición de cortes finos disminuye el volumen parcial, mejora la calidad de las reconstrucciones multiplanares y de navegación endoluminal en 3D.
Varios estudios han comprobado que unas reconstrucciones más finas permiten aumentar la sensibilidad en el caso de pólipos pequeños (< 5 mm) y mejorar la especificidad.
Se recomienda usar cortes inferiores a 3 mm de espesor y un intervalo de reconstrucción de 1,5 mm o menos.
Dosis de radiación:
La CTC aplica radiación ionizante y dado que se ha planteado como prueba de cribado,
se ha controlado la dosis de radiación efectiva de esta exploración.
Debido al contraste intrínseco entre el gas intraluminal y los tejidos blandos de la pared del colon,
el descenso de los miliamperios por segundo (mAs) puede reducir considerablemente la dosis de radiación para el paciente en comparación con las exploraciones de TC habituales de abdomen y pelvis.
Se han hecho varios estudios para intentar utilizar valores bajos de mAs sin que repercuta en la sensibilidad para detectar pólipos.
Varios investigadores han comprobado que puede realizarse una CTC con dosis ultrabajas,
incluso con valores de 50 mAs y 120 kV,
obteniendo una dosis media efectiva de 5.7 mSv (2.8 mSv en supino y 2.5 mSv en prono).
El protocolo puede variar según la indicación clínica,
así en pacientes menores de 50 años o en el caso de que esta técnica se usase como cribado,
se recomienda realizar estudios con baja dosis (50 mAs) en prono y en supino y sin contraste intravenoso,
ya que no disminuye de forma significativa la sensibilidad para detectar pólipos y unos valores inferiores probablemente descartarían una evaluación óptima de datos extracólicos.
En pacientes obsesos habría que aumentar los mAs.
Si la finalidad es un estudio de extensión y estudiar el colon de un paciente con un carcinoma conocido que no permite el paso del endoscopio,
es necesario aumentar los mAs y administrar contraste intravenoso.
La intensidad de corriente del tubo en estos casos debe ser de 50 mAs para el estudio en prono (sin contraste) y entre 100 y 200 mAs para el estudio en supino con contraste,
unos 9.1 mSv.
Contraste intravenoso:
En la CTC no se administra un medio de contraste de manera sistemática,
por el aumento del riesgo por el contraste,
no demostrándose un beneficio coste-efectividad.
Se ha llegado al consenso de que en pacientes sintomáticos,
con diagnóstico previo de cáncer de colon,
seguimiento tras cirugía de carcinoma colorrectal o pacientes con alta sospecha de visualizar anormalidades extracolónicas se administre contraste intravenoso,
obteniendo como ventajas la mejor caracterización de las lesiones y la realización del estadiaje en un único estudio.
PREPARACIÓN DEL PACIENTE
Una buena limpieza del colon y una distensión adecuada resultan esenciales para conseguir un estudio de alta calidad.
Un colon mal preparado puede ser la causa de resultados falsos negativos y positivos.
Limpieza del colon:
La limpieza del colon persigue reducir al máximo la cantidad de restos fecales que puedan crear problemas de diagnóstico con lesiones polipoideas.
La preparación del intestino consta de dos estrategias:
- Dieta
La primera estrategia es la restricción alimentaria con un consumo escaso o nulo de alimentos ricos en fibra e ingestión exclusiva de líquidos el día antes de la prueba. Fig. 2
Se han hecho varios estudios que demuestran que el uso de una dieta baja en fibra unos días antes de la realización de la prueba,
junto a una dieta líquida el día anterior,
hace que disminuya la cantidad de residuos fecales por lo que la calidad de imagen mejora.
Esto también ayuda a una mejora del posterior marcado de las heces residuales,
al ser más homogéneo,
sin que la realización de esta preparación suponga un problema para el paciente.
- Laxantes
La segunda estrategia consiste en administrar un catártico que estimule la evacuación del contenido del colon.
Los de elección son los catárticos salinos,
como Fosfato Sódico o Citrato de Magnesio,
que hacen que entre más líquido en la luz intestinal del que se reabsorbe y además estimulan el peristaltismo.
Muchos gastroenterólogos prefieren la solución de lavado con electrólitos y polietilenglicol (PEG).
Aunque el PEG es un producto eficaz para limpiar el intestino,
no resulta ideal para la CTC ya que con frecuencia provoca retención excesiva de líquido en el colon.
El cumplimiento deficiente del régimen laxante incrementa la cantidad de material retenido en el colon,
lo que genera un número considerable de resultados falsos positivos y negativos.
Estas limitaciones junto a las molestias que el uso de laxantes supone para el paciente y los posibles efectos en personas con comorbilidad,
han llevado a investigar la posibilidad de una preparación sin laxantes con la ayuda de un método de marcación de heces que veremos a continuación.
Marcaje de heces y líquido:
El marcado positivo del material residual mediante contraste oral y la posterior sustracción electrónica del material marcado son estrategias para reducir,
y posiblemente eliminar,
la necesidad de laxantes,
lo que aumenta la aceptación de la CTC por los pacientes en comparación con otras técnicas.
Mediante este método se marcan las heces y el líquido que persisten en el colon mediante la administración de bario o solución yodada oral en las comidas,
habitualmente durante 24 a 48 horas antes del estudio de imagen. Fig. 3
Las heces y el líquido residual marcados de alta atenuación son más fáciles de diferenciar de la densidad homogénea de tejidos blandos de los pólipos.
Sustracción electrónica de heces y líquido:
Una vez marcados el líquido y las heces residuales con contraste oral positivo,
también puede realizarse una sustracción electrónica del material de alta densidad,
con la herramienta denominada cleansing.
Fig. 4
Esto consigue resultados similares a los de la preparación clásica con laxantes,
lo que reduce o incluso elimina las molestias asociadas a la preparación intestinal con laxantes y evita los problemas derivados como fallo renal,
alteraciones hidroelectrolíticas,
fallo cardiaco,
ascitis o ileo.
DISTENSIÓN DEL COLON
Obtener una distensión colónica óptima es necesario,
si un segmento del colon se mantiene colapsado puede simular un carcinoma estenosante,
o bien puede ocasionar que los pliegues se muestren de un grosor aumentado que simule pólipos. Por otro lado,
la distensión subóptima puede ser causa también de lesiones ocultas.
Para distender el colon se coloca una cánula rectal de pequeño calibre,
flexible,
con el paciente en decúbito lateral derecho.
Normalmente es necesario de dos a cuatro litros de gas,
como máximo 25 mmHg de presión.
La sensación de plenitud es un indicador de que el gas ha llegado retrógradamente hasta el colon derecho,
debiendo de adquirirse un escanograma en posición supina.
Si se determina una adecuada distensión de las asas,
se procede a la obtención de cortes.
Se debe administrar adicionalmente gas si se aprecia falta de distensión en algún segmento.
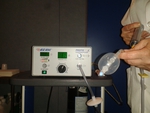
Aire ambiente o CO2:
Para distender el colon se puede utilizar aire ambiente o CO2.
El aire ambiental es de fácil administración y barato,
para la distensión con CO2 necesitamos un dispositivo de insuflación electrónica que va introduciendo el gas a un flujo fijo. Fig. 5, Fig. 6
Se han realizado varios estudios para medir la eficacia para distender el colon y las sensaciones del paciente con el uso de CO2 mediante insuflación automática y aire ambiente mediante insuflación manual.
Como resultado,
la insuflación automática permite una mejor absorción con lo que disminuye las molestias,
más control del aire insuflado y la presión al usar un flujo fijo y una mejor distensión,
que se hace más significativa a nivel de colon distal.
Estudios en decúbito prono y supino:
Normalmente se estudia a los pacientes en una dirección craneocaudal en ambas posiciones de decúbito supino y prono,
lo que permite revaluar segmentos cólicos con una limpieza deficiente o una distensión subóptima en una posición y en la posición opuesta.
El cambio de posición también permite desplazar el líquido y las heces residuales,
descubriendo superficies del colon previamente ocultas,
por lo que la distensión y preparación del colon mejoran de manera notable al utilizar las dos posiciones en combinación.
Se realizaron estudios para determinar si existía una diferencia significativa en el orden en que se realizaba el estudio,
concluyendo que si se realizaba primero en prono y seguidamente en supino,
disminuía la presión del gas en esta segunda proyección,
minimizando las molestias al paciente.
Se ha propuesto la posición en decúbito lateral izquierdo como alternativa en pacientes,
sobre todo ancianos,
que no pueden adoptar la posición en decúbito prono.
Espasmolíticos:
Algunos autores inyectan previamente un relajante muscular (Buscapina o glucagón) para reducir el espasmo de las asas,
disminuir el artefacto de movimiento por la peristalsis e incrementar la comodidad del paciente.
El uso de espasmolíticos es controvertido ya que no mejora la distensión colónica,
existen varios grupos que desaconsejan su uso rutinario dejándolo para casos concretos como aquellos en los que el paciente experimenten molestias abdominales significativas,
espasmo permanente o zona no distendida durante la realización del estudio pese a los cambios de posición.
MÉTODOS DE VISUALIZACIÓN DE LA CTC
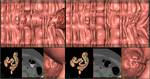
La interpretación de la CTC requiere la visualización de imágenes 2D axiales,
reformateos multiplanares (MPR) y reconstrucciones 3D.
Normalmente se suele tomar uno de los dos tipos de imágenes como técnica primaria de interpretación de los hallazgos,
usando la otra de manera complementaria para resolver las dudas.
Imágenes 2D:
La búsqueda de lesiones colónicas con 2D usa imágenes axiales en proyección supina y prona,
con una ventana de alto contraste y con ventana de partes blandas buscando zonas de engrosamiento mural.
Los pólipos se visualizan de morfología ovoidea o redondeada,
con una densidad homogénea de tejidos blandos y mantienen una localización fija en las proyecciones supina y prona.
Esta visión permite realizar el diagnóstico diferencial entre heces (heterogénea y móvil en las diferentes proyecciones),
pliegue engrosado, lipoma (densidad grasa) y pólipo verdadero.
Tiene el inconveniente de que un pólipo sobre un pliegue puede pasar desapercibido.
Cuando se identifica una posible lesión,
se coloca un cursor sobre la misma,
para compararla en las proyecciones MPR y 3D y poder determinar si realmente se trata de un pólipo,
haciendo fundamentalmente el diagnóstico diferencial con pliegue. Fig. 7
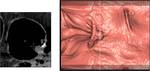
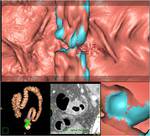
Imágenes 3D:
La interpretación con imágenes 3D de forma primaria consiste en la navegación endoluminal a través del colon,
generando automáticamente la dirección y sentido de la misma.
Se muestra en todo momento la localización en la que nos encontramos navegando.
Al mismo tiempo se muestran los cortes axiales y una imagen similar a la de la endoscopia convencional. Fig. 8
Esta visión tiene la ventaja de que permite identificar de forma más sencilla los pólipos en los pliegues.
Presenta la limitación de no valorar lesiones extrínsecas y ser más difícil identificar masas anulares o diferenciar divertículos.
Por ello cuando se localiza un probable pólipo,
se marca con un cursor y se estudia en las imágenes 2D axial y MPR para determinar la densidad y movilidad de la lesión.
Hay autores que prefieren realizar la lectura primaria de los cortes axiales y dejar la visión 3D para solventar dudas.
Otros autores,
por el contrario,
realizan una interpretación primaria 3D por dos ventajas: uso más sencillo en lectores noveles y una mayor facilidad para interpretar los pólipos localizados en un pliegue o próximos a éste; y reservan como complemento los cortes axiales.
En cualquier caso,
ambas formas son válidas por complementarias.
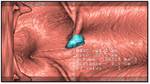
Visión de translucencia:
Consiste en una aplicación de postprocesado que asigna colores a la mucosa según valores de unidades Houndsfield,
creando un mapa de colores en la proyección 3D.
Si se realiza marcaje oral de heces,
con esta herramienta se puede diferenciar material fecal de pólipos sin tener que recurrir a las proyecciones 2D. Fig. 9
Otras proyecciones:
Los modos de representación 3D endoluminal tienen algunos inconvenientes,
ya que existen zonas ocultas,
que se localizan principalmente detrás de los pliegues semicirculares,
y que se tornan prominentes cuando hay una distensión subóptima del colon y en los pacientes con diverticulosis acompañada de hipertrofia muscular.
Por tanto,
es necesario realizar las cuatro navegaciones,
siendo el proceso laborioso y potencialmente cansado.
Para intentar solventar estos problemas,
se han diseñado diversos métodos de representación 3D.
Anatomía patológica/disección virtual (DV)
En una sola visión se muestran los pliegues en su parte anterior y posterior,
evitando la necesidad de la visión retrógrada que habría que hacer en el modo convencional,
y realizando ahora sólo dos pases: prono y supino.
Se reduce a la mitad el tiempo de interpretación. Fig. 10
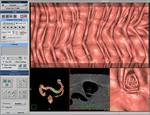
Proyección en malla
Aunque de forma semejante a otras proyecciones “abiertas”,
la proyección en malla genera un vídeo del colon abierto que se muestra para un segmento corto en un momento dado.
Se produce una distorsión deseable del pliegue conforme atraviesa el centro del monitor,
en el que se observa un poco mejor las superficies derecha e izquierda del pliegue a medida que se acerca y pasa,
respectivamente,
por el centro del monitor.
Se trata de una variante de la DV,
que usamos como proyección primaria en nuestro Hospital (ver figura 4 y 8)
Proyecciones panorámicas
Proyección endoluminal panorámica que consigue incrementar la visión endoluminal en sus bordes.
También muestra el colon en las direcciones anterógrada y retrógrada en la misma ventana.
La parte interna representa la visión anterógrada del colon,
mientras que la parte que se enrolla permite al lector mirar detrás de los pliegues semicirculares y representa la visión retrógrada del colon.
Este método exige una mayor atención del lector porque muestra una mayor superficie de la pared del colon al mismo tiempo.
Proyección en cubo desplegado
A fin de evitar una distorsión de la imagen,
el colon se presenta como un cubo desplegado que muestra toda su pared en seis cuadrados.
Esta representación da lugar a una proyección y visualización simultáneas de las cuatro partes de la pared (arriba,
abajo,
derecha e izquierda) y la luz del colon en direcciones anterógrada y retrógrada. Fig. 11
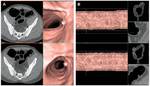
Diagnóstico asistido por ordenador (CAD):
Es un programa de ordenador que detecta lesiones con morfologías sugestivas de pólipo y que se basan,
fundamentalmente,
en sus características morfológicas y geométricas.
Se diseñan como una segunda lectura adicional para ayudar al radiólogo,
quien posteriormente evalúa estas posibles lesiones y define si se trata o no de un verdadero pólipo. Fig. 12, Fig. 13