1.- INTRODUCCIأ“N
2.- EPIDEMIOLOGأچA
3.- PRESENTACIأ“N CLأچNICA
4.- HALLAZGOS RADIOLأ“GICOS
5.- DIAGNOSTICO DIFERENCIAL
6.- DIAGNOSTICO DEFINITIVO
7.- TRATAMIENTO Y PRONأ“STICO
8.- CASOS CLINICOS
1.- INTRODUCCIأ“N:
La primera evidencia de la existencia del Pneumocystis la realiza Carlos Chagas hace mأ،s de 100 aأ±os.
Desde su descubrimiento su clasificaciأ³n taxonأ³mica ha sido muy problemأ،tica.
Inicialmente se observأ³ que dicho microorganismo respondأa al tratamiento con fأ،rmacos antiparasitarios como trimetoprin-sulfametoxazol y/o pentamidina y que ademأ،s era resistente a la Anfotericina B (descubriأ©ndose posteriormente que esto se debأa a que su pared contiene colesterol en lugar de ergosterol); hallazgos que contribuyeron a la confusiأ³n inicial a cerca del pneumocystis e hicieron que se catalogara como un protozoo,
denominأ،ndose en ese momento Pneumocystis Carinii.
Posteriormente,
con los estudios genأ©ticos se descubriأ³ que se trataba de un hongo atأpico,
encontrأ،ndose ademأ،s,
datos definitivos de que existe una especie del mismo que afecta a todos los mamأferos (Pneumocystis Carinii) y una mأ،s especأfica que afecta a humanos a la que se denomino Pneumocystis Jiroveci (PJ), en honor al parasitأ³logo Otto Jأrovec,
uno de los primeros en describir la infecciأ³n en humanos.
El PJ es por tanto,
un hongo atأpico,
patأ³geno oportunista extracelular que parasita el أ،rbol respiratorio del ser humano,
sin producir enfermedad en personas sanas.
Vive casi exclusivamente en la superficie alveolar (adherido al epitelio) y se transmite humano-humano o se adquiere en el medio ambiente,
por partأculas transportadas en el aire.
Actualmente es imposible aislarlo en medio de cultivo para hongos in vitro.
En cuanto a la inmunidad frente al PJ,
los macrأ³fagos intraalveolares son la defensa primaria frente a أ©l y su dأ©ficit o disfunciأ³n pude conducir a la infecciأ³n.
Tambiأ©n los linfocitos T CD4 (cuyo descenso caracteriza a los pacientes VIH) son esenciales para la erradicaciأ³n del mismo y su acciأ³n junto a la de los macrأ³fagos contribuyen al daأ±o inflamatorio del pulmأ³n cuando se produce una infecciأ³n.
Existe un mayor riesgo de infecciأ³n cuando el nivel de linfocitos T CD 4 esta por debajo de 200 cel.
mm3.
2.- EPIDEMIOLOGأچA
El PJ produce infecciأ³n fundamentalmente en pacientes inmunodeprimidos,
sobretodo en inmunodeficiencias de tipo celular,
como es el caso del SIDA,
lo que determina que actualmente exista un aumento importante en el nأ؛mero de casos de neumonأa por PJ,
debido fundamentalmente al aumento del nأ؛mero de casos de SIDA.
Tras la introducciأ³n de la profilaxis antibiأ³tica y de la terapia antirretroviral altamente activa (TARAA o HAART- highly active antiretroviral therapy) se ha observado una disminuciأ³n de la mortalidad y la incidencia de las infecciones oportunistas incluyendo la neumonأa por pneumocystis en pacientes VIH,
pero a pesar de estos avances,
el pneumocystis permanece como el mayor patأ³geno en personas infectadas por VIH que no reciben o no responden al HAART,
y en aquellos que ignoran su condiciأ³n de infectados por el VIH,
siendo definitoria de SIDA.
Ademأ،s de los pacientes infectados por VIH,
cualquier paciente que presente un estado de inmunosupresiأ³n puede ser susceptible al PJ.
Entre los pacientes mأ،s susceptibles a esta infecciأ³n tenemos: trasplantados de أ³rganos sأ³lidos o mأ©dula أ³sea,
paciente oncolأ³gicos en tratamiento con quimioterapia o radioterapia,
paciente en tratamiento con corticoides a largo plazo y enfermedades del tejido conectivo (Lupus eritematoso sistأ©mico,
Granulomatosis de Wegener,
etc.).
3.- PRESENTACIأ“N CLأچNICA
Hay que tener en cuenta en cuanto a la presentaciأ³n clأnica que en los pacientes VIH la neumonأa por PJ puede tener un comienzo subagudo que puede durar semanas.
Los sأntomas iniciales de la infecciأ³n pueden ser muy inespecأficos,
fiebre,
tos seca,
disnea,
anorexia o pأ©rdida de peso.
Pudiendo encontrar en la exploraciأ³n fأsica signos de compromiso respiratorio,
crepitantes finos,
hipoxia,
taquipnea,
taquicardia y cianosis,
aunque estos signos no aparecen en todos los casos,
siendo la exploraciأ³n en algunos casos tambiأ©n anodina.
Hay que tener en cuenta ademأ،s que en pacientes inmunodeprimidos sin VIH se produce una respuesta inflamatoria mucho mأ،s grave,
presentado en muchos casos una evoluciأ³n mucho mأ،s rأ،pida,
de manera que la infecciأ³n por PJ en estos pacientes se presenta generalmente asociada a una hipoxia aun mأ،s grave que puede producir una insuficiencia respiratoria que precise ventilaciأ³n mecأ،nica e incluso ingreso en UCI.
4.- HALLAZGOS RADIOLأ“GICOS
A.- RADIOLOGأچA SIMPLE DE Tأ“RAX
En la radiologأa simple de tأ³rax hay se tener presente que un tercio de pacientes infectados tienen radiografأa normal,
por lo que estos pacientes con una alta sospecha de infecciأ³n PJ basada en los antecedentes del paciente,
su estado inmunitario,
etc.,
pero con una radiologأa normal estarأa indicado realizar una TC de alta resoluciأ³n (TCAR),
mucho mأ،s sensible para realizar el diagnostico.
Cuando la radiologأa simple no es normal,
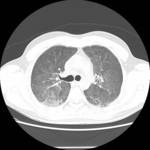
los hallazgos suelen ser inespecأficos Fig. 1,
pudiendo apreciarse: opacidades difusas bilaterales y simأ©tricas,
preferentemente perihiliar y con apariencia granular,
reticular o,
lo que es mas frecuente,
en vidrio deslustrado Fig. 6 Fig. 8 Fig. 12.
B.- TC DE ALTA RESOLUCIأ“N
El TCAR es una tأ©cnica utilizada para el estudio de patologأa pulmonar y de pequeأ±a vأa aأ©rea.
Dicho estudio intenta optimizar la representaciأ³n anatأ³mica pulmonar,
detallando mejor el parأ©nquima pulmonar que con la tأ©cnica convencional de TC,
mejorando la resoluciأ³n espacial y obteniendo finalmente imأ،genes anatأ³micas mucho mأ،s precisas del pulmأ³n.
El TCAR utiliza unas caracterأsticas tأ©cnicas diferentes a las de la TC torأ،cica convencional.
Estas caracterأsticas tأ©cnicas son: un grosor de corte muy fino (<3mm),
un algoritmo de reconstrucciأ³n de alta frecuencia espacial,
tiempo de corte muy breve y elevado miliamperaje entre otros.
Se realiza efectuando cortes أ؛nicos a intervalos espaciados,
explorando por tanto todo el tأ³rax.
Habitualmente se realiza durante la inspiraciأ³n,
aunque se puede realizar tambiأ©n,
de manera complementaria,
en espiraciأ³n forzada para identificar أ،reas pulmonares con atrapamiento aأ©reo.
Aunque habitualmente se suele realizar en TCAR despuأ©s de una TC torأ،cica convencional en la que se haya usado contraste intravenoso,
este estudio no precisa del uso de contraste intravenoso.
Se utiliza fundamentalmente la TCAR para demostrar la existencia de enfermedad cuando existe una clأnica respiratoria clara y la radiologأa simple es normal o inespecأfica y para caracterizar la enfermedad pulmonar y su actividad.
Las principales indicaciones del TCAR son:
- Estudio de enfermedades difusas pulmonares intersticiales.
- Valoraciأ³n de bronquiectasias de pequeأ±o calibre.
- Diagnأ³stico de pacientes con una enfermedad obstructiva.
El principal hallazgo de la infecciأ³n por PJ en la TCAR son amplias opacidades en vidrio deslustrado Fig. 2 Fig. 3. Podemos definir es vidrio deslustrado como una opacidad o aumento de densidad parenquimatosa a travأ©s del cual se distinguen los vasos,
a diferencia de la condensaciأ³n en la cual no se distinguen,
y refleja la acumulaciأ³n intraalveolar de fibrina,
detritus y organismos.
Junto al vidrio deslustrado puede aparecer el signo del “bronquio negro†que consiste en la observaciأ³n del aire en el interior de un bronquio con una atenuaciأ³n menor que la del parأ©nquima circundante debido al aumento de la densidad del mismo.
Generalmente cuando aparecen dichas opacidades en vidrio deslustrado existe preservaciأ³n relativa de la periferia Fig. 3 Fig. 13,
aunque tambiأ©n puede aparecer un patrأ³n en mosaico Fig. 9 o una distribuciأ³n difusa,
y se ha descrito una predilecciأ³n por las porciones superiores de los lأ³bulos pulmonares.
En pacientes sin infecciأ³n por VIH el grado de opacidad en vidrio deslustrado generalmente es mayor Fig. 13.
En estadios mas avanzados de la enfermedad se pueden desarrollar consolidaciones y lأneas septales engrosadas superpuestas al infiltrado en vidrio deslustrado,
patrأ³n que se denomina “crazy pavingâ€.
Las consolidaciones Fig. 16 son mas frecuentes en paciente sin VIH,
y pueden evolucionar mأ،s rأ،pidamente,
lo que refleja el daأ±o pulmonar de la respuesta inmune del huأ©sped.
Con el uso generalizado de la quimioprofilaxis hay otras manifestaciones del pneumocystis en pacientes con SIDA que se han visto con mأ،s frecuencia: quistes,
nأ³dulos,
etc.
Los quistes pulmonares o neumatoceles Fig. 3 aparecen hasta en un tercio de los pacientes con infecciأ³n por PJ y se ha asociado al tratamiento con pentamidina inhalada.
Las lesiones quأsticas se deben distinguir del enfisema que se caracteriza por la destrucciأ³n del intersticio alveolar y carece de paredes verdaderas,
y otra clave importante para el diagnostico es que a menudo las arteriolas pulmonares centrilobulillares pasan a travأ©s de regiones con enfisema.
Son menos frecuentes en pacientes no portadores de VIH.
Pueden ser de forma,
tamaأ±o y espesor de pared variables Fig. 4.
Ademأ،s,
se asocian a un incremento del riesgo de neumotأ³rax espontأ،neo,
aunque أ©ste puede ocurrir en ausencia de quistes pulmonares.
Los quistes pueden desaparecer despuأ©s del tratamiento y la resoluciأ³n de la infecciأ³n.
En estos pacientes se puede producir ademأ،s,
aunque en casos mأ،s raros (5%),
una inflamaciأ³n granulomatosa,
por lo general en un estadio temprano de la infecciأ³n por VIH cuando la inmunodeficiencia es mأ،s limitada.
Y puede ser evidente en el TCAR como un nأ³dulo o masa solitaria,
simulando carcinoma pulmonar o como mأ؛ltiples nأ³dulos que van desde pocos milأmetros a mأ،s de 1 cm.
Fig. 15.
Sin embargo,
los nأ³dulos pequeأ±os y la imagen de أ،rbol en brotes son poco frecuentes en pacientes con SIDA y PJ,
y normalmente indica la presencia de bronquiolitis por sobreinfecciأ³n a partir de otros organismos.
Los pacientes que se recuperan de la neumonأa por PJ pueden presentar una recuperaciأ³n completa con resoluciأ³n radiolأ³gica total Fig. 7 o fibrosis intersticial residual Fig. 5.
Ademأ،s,
aunque es raro,
la fibrosis intersticial puede aparecer en pacientes con SIDA y neumonأa por PJ de bajo grado,
lo que se denomina neumonأa por PJ crأ³nica.
En definitiva ante la sospecha de una neumonأa por PJ se deberأa realizar un TCAR y los hallazgos fundamentales serأan:
- Amplias opacidades en vidrio deslustrado.
Signo del bronquio negro.
- Preservaciأ³n relativa de la periferia, patrأ³n en mosaico,
predilecciأ³n por las porciones superiores de los lأ³bulos pulmonares
- “Crazy pavingâ€
- Consolidaciones
- Quistes pulmonares o neumatoceles
5.- DIAGNOSTICO DIFERENCIAL
5.1.-Valoraremos en primer lugar el diagnostico diferencial de los pacientes inmunodeprimidos VIH positivos.
En los cuales podemos encontrar distintos patrones en la TCAR: Consolidaciones pulmonares,
vidrio deslustrado,
lesiones quأsticas y opacidades en vidrio deslustrado
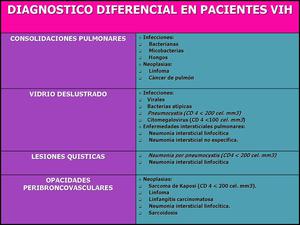
Fig. 27: Diagnostico diferencial de los pacientes inmunodeprimidos VIH positivos
A.- Si el paciente presenta consolidaciones pulmonares el diagnostico diferencial deberأa hacerse fundamentalmente con:
- Infecciones bacterianas (CD 4< 200cls/mm3).
- Infecciones por micobacterias
- Infecciones por hongos
- Neoplasias: Linfoma y cأ،ncer de pulmأ³n.
En paciente VIH con cualquier nivel de CD 4 y consolidaciأ³n pulmonar,
habrأa que pensar en primer lugar en neumonأa bacteriana ya que es la causa mas frecuente,
siendo el Streptococcus pneumoniae el microorganismo mas frecuente.
Otros microorganismos frecuentes son: Haemophilus influenzae,
Pseudomonas aeruginosa,
y Staphiloccus aureus.
En este caso la clأnica incluye: Fiebre,
dolor pleurأtico y tos productiva.
En pacientes con clأnica subaguda o insidiosa se deben considerar fundamentalmente: Tuberculosis y otras micobacterias asأ como infecciones fأ؛ngicas.
En el caso de la tuberculosis puede aparecer como una infecciأ³n primaria o como reactivaciأ³n,
pudiendo presentarse como consolidaciones en lأ³bulos medios e inferiores,
linfadenopatias y/o derrame pleural en paciente con CD por debajo de 200 cأ©lulas por milأmetro cأ؛bico.
En pacientes con consolidaciones persistentes,
ausencia de microorganismos identificables o sin respuesta al tratamiento antibiأ³tico,
se deben considerar procesos neoplأ،sicos como el linfoma o el cأ،ncer de pulmأ³n,
ya que ambos aparecen con mأ،s frecuencia en pacientes VIH positivos,
respecto al resto de poblaciأ³n.
B.- Si el paciente VIH lo que presenta es un patrأ³n en vidrio deslustrado el diagnostico diferencial es fundamentalmente:
- Infecciأ³n viral
- Infecciأ³n por bacterias atأpicas.
- Infecciأ³n por PJ (CD 4<200cls/mm3)
- Infecciأ³n por citomegalovirus (CMV) (CD 4 <100cls/mm3)
- Enfermedades intersticiales pulmonares:
- Neumonأa intersticial linfocأtica.
- Neumonأa intersticial no especأfica (NINE).
Cuando el vidrio deslustrado aparece en pacientes sintomأ،ticos VIH positivos es altamente sospechoso de neumonأa por PJ,
ya que aparece hasta en un 92% de los pacientes con neumonأa por PJ.
El CMV debe ser considerado como causa de opacidades en vidrio deslustrado en pacientes con SIDA y un recuento de CD4 por debajo de 100 cls/mm3.
Las causas no infecciosas de opacidad en vidrio deslustrado incluyen las enfermedades intersticiales pulmonares: Neumonأa intersticial linfocأtica y NINE.
La neumonأa intersticial linfocأtica es un trastorno linfoproliferativo caracterizado por infiltrados difusos intersticiales reactivos que puede producirse con cualquier nivel de CD4,
lo que la diferencia de otras patologأa oportunistas como el PJ o el CMV,
y habitualmente se manifiesta como disnea progresiva.
Lo mas frecuente es encontrar opacidades en vidrio deslustrado asociadas a nأ³dulos centrilobulillares bien definidos.
Este tipo de neumonأa linfocأtica es mas frecuente en niأ±os infectados por VIH.
La NINE se ha descrito tambiأ©n en pacientes infectados por VIH.
La clأnica y la radiologأa pueden simular una neumonأa por PJ pero el nivel de CD 4 suele ser normal a diferencia de estos.
El pronostico es mejor que la NIU y la NID.
Puede aparecer el patrأ³n de NINE en enfermedades del colأ،geno,
reacciأ³n pulmonar a determinados fأ،rmacos,
asociado a infecciones pulmonares o idiopأ،tica.
En la TCAR se puede ver un patrأ³n en vidrio deslustrado perifأ©rico-subpleural,
en las zonas medias y basales de ambos pulmones; panalizaciأ³n en un 27% de los casos y progresiأ³n a fibrosis y bronquiectasias visibles.
Estos hallazgos pueden desaparecer tras el tratamiento.
C. - Si el paciente presenta lesiones quأsticas el diagnأ³stico diferencial es:
- Neumonأa por PJ (CD 4 <200cls/mm3).
- Neumonأa intersticial linfocأtica.
Una de las patologأas a pensar en primer lugar en pacientes infectados por VIH con lesiones quأsticas es la neumonأa por PJ.
Es fundamental en estos pacientes infectados por VIH con quistes hacer diagnostico diferencial con la neumonأa intersticial linfocأtica,
que aparece como ya se ha comentado con cualquier nivel de CD 4,
dato fundamental para el diagnostico.
Los quistes son de pared delgada y tienen tendencia a distribuirse a nivel peribronquial y subpleural,
tienen a ser pocos en nأ؛mero y con un tamaأ±o por debajo,
generalmente,
de 3cm.
Su mecanismo de producciأ³n no esta claro.
D.- Si el paciente presenta opacidades peribroncovasculares habrأa que hacer el diagnostico diferencial con:
- Neoplasias:
- Sarcoma de Kaposi (CD 4<200cls/mm3).
- Linfoma
- Linfangitis carcinomatosa.
- Neumonأa intersticial linfocأtica.
- Sarcoidosis Fig. 20 Fig. 21.
5.2.- En segundo lugar consideraremos el diagnostico diferencial del patrأ³n en vidrio deslustrado en pacientes en diferentes escenarios clأnicos,
fundamentalmente: pacientes inmunodeprimidos (no VIH) ya sean trasplantados o con supresiأ³n de mأ©dula أ³sea,
pacientes con clأnica respiratoria,
disnea,
de progresiأ³n lenta o de instauraciأ³n aguda,
asأ como pacientes hospitalizados.
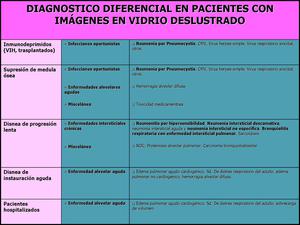
Fig. 28: Diagnostico diferencial del patrأ³n en vidrio deslustrado en pacientes en diferentes escenarios clأnicos.
A.- En pacientes inmunodeprimidos (VIH positivos o trasplantado) en los que aparecen imأ،genes de vidrio deslustrado en la radiologأa habrأa que considerar en primer lugar las infecciones oportunistas: Neumonأa por PJ,
CMV (CD 4<100),
Virus herpes simple,
Virus respiratorio sincitial y bacterias atأpicas entre otros.
Pero tambiأ©n habrأa que tener en cuenta otras posibilidades como enfermedades intersticiales pulmonares: Neumonأa intersticial linfocأtica o Neumonأa intersticial no especifica.
B.- En pacientes que presenta supresiأ³n de mأ©dula أ³sea con patrأ³n radiolأ³gico en vidrio deslustrado habrأa que considerar varias posibilidades:
- Infecciones oportunistas (al igual que en pacientes VIH),
en este caso secundarias fundamentalmente a la neutropenia propia de estos pacientes.
- Enfermedad alveolar aguda,
fundamentalmente hemorragia alveolar difusa,
secundaria a trombocitopenia.
- Toxicidad medicamentosa.
Un alto porcentaje de estos pacientes presentan clأnica respiratoria y opacidades en vidrio deslustrado debido a toxicidad a drogas.
C.
- En pacientes extrahospitalarios con clأnica respiratoria de disnea de progresiأ³n lenta, sin datos de inmunosupresiأ³n y que presentan radiologicamente un patrأ³n en vidrio deslustrado,
generalmente visualizado en la TCAR,
ya que la radiologأa simple suele ser normal,
habrأa que considerar fundamentalmente los siguientes diagnأ³sticos diferenciales:
- Patologأa intersticial crأ³nica:
- Neumonitis por hipersensibilidad: La inhalaciأ³n de partأculas orgأ،nicas o inorgأ،nicas por pacientes sensibilizados produce fenأ³menos alأ©rgicos.
Generalmente los alأ©rgenos son microorganismos que residen en material de degradaciأ³n vegetal: Actinomices,
algunas especies de Penicillium,
Aspergillus y Mycobecterium Avium Intracelluare.
- Neumonأa intersticial descamativa (NID): Se caracteriza por infiltraciأ³n del alvأ©olo por macrأ³fagos con discreta fibrosis intersticial.
Directamente relacionada con toxicidad pulmonar por tabaco.
Mejoran ostensiblemente dejando de fumar y con tratamiento con corticoides.
La radiografأa simple de tأ³rax se caracteriza por opacidades bilaterales en vidrio deslustrado de localizaciأ³n simأ©trica y basal o patrأ³n reticular indistinguible de la NIU.
La TCAR muestra zonas en vidrio deslustrado en todos los casos.
La distribuciأ³n suele ser basal y perifأ©rica.
Diagnأ³stico diferencial con BR-EIP y la NO.
- Bronquiolitis respiratoria asociada a enfermedad intersticial pulmonar: Su anatomأa patolأ³gica revela extensa infiltraciأ³n alveolar por macrأ³fagos asociada a discreta fibrosis intersticial de distribuciأ³n peribronquial.
Igual que la NID,
pero mأ،s severa en localizaciones centrilobulares (algunos autores piensan que son dos manifestaciones de una misma enfermedad).
La radiografأa de tأ³rax puede ser normal o presentar pequeأ±as imأ،genes reticulares y أ،reas en vidrio deslustrado.
EN la TCAR pueden aparecer أ،reas multifocales de vidrio deslustrado,
pequeأ±os nأ³dulos centrilobulillares mal definidos y cambios enfisematosos mأnimos.
No existen bronquiectasias ni panalizaciأ³n.
Diagnأ³stico diferencial: con la alveolitos extrأnseca.
- Neumonأa intersticial no especifica: Neumonأa que no reأ؛ne criterios de: neumonأa intersticial de tipo usual (NIU),
NID,
neumonأa intersticial aguda,
neumonأa de origen criptogenأ©tico (NOC).
Se ha asociado con enfermedades del colأ،geno,
congestiأ³n crأ³nica y toxicidad a drogas pero lo mas frecuente es que sean idiopأ،ticas.
Caracterأstica la distribuciأ³n subpleural de las opacidades en vidrio deslustrado.
- Neumonأa intersticial aguda: Se trata de una enfermedad intersticial rأ،pidamente progresiva,
caracterizada por el desarrollo rأ،pido de opacidades pulmonares difusas,
junto con datos de compromiso respiratorio importante (disnea e hipoxia).
Se debe sospechar cuando no existen factores de riesgo desencadenantes de un sأndrome de distres respiratorio (sepsis,
grandes quemados,
shock,
aspiraciأ³n,
pancreatitis...),
siendo los hallazgos anatomopatolأ³gicos los de un daأ±o alveolar difuso indistinguible del encontrado en el sأndrome de distres respiratorio agudo.
En la TCAR aparecen أ،reas multifocales de consolidaciأ³n que tienden a coalescer y progresar a un patrأ³n alveolar difuso.
Si progresa en dأas o semanas mostrara signos de fibrosis caracterizados por la distorsiأ³n de la arquitectura del parأ©nquima pulmonar,
bronquiectasias y panalizaciأ³n
- Sarcoidosis Fig. 20. Se distingue fundamentalmente por la evoluciأ³n crأ³nica.
Imprescindible realizar otras pruebas analأticas diagnosticas.
- Miscelأ،nea:
- Bronquiolitis obliterante con neumonأa organizada (BONO)-NOC (neumonأa de origen criptogenأ©tico) Fig. 22 Fig. 23.
- Proteinosis alveolar pulmonar
- Carcinoma bronquioalveolar.
D.- En paciente con disnea de instauraciأ³n brusca en general las causas de las opacidades en vidrio deslustrado difuso son causas alveolares.
Dentro de ellas dos grandes grupos:
1.- Edema pulmonar:
a) Aumento de permeabilidad capilar (SDRA),
y
b) Aumento de presiأ³n hidrostأ،tica capilar (edema pulmonar cardiogأ©nico y no cardiogأ©nico).
2.- Hemorragia pulmonar difusa
- SأچNDROME DE DISTRES RESPIRATORIO DEL ADULTO: Es la causa mأ،s frecuente de edema pulmonar no cardiogأ©nico.
Es una respuesta fisiolأ³gica comأ؛n a una gran variedad de agresiones: Sepsis,
aspiraciأ³n,
trauma severo,
grandes quemados,
hipotensiأ³n prolongada,
CID… Se produce por alteraciأ³n de la membrana epitelial capilar,
que permite el paso de las proteأnas plasmأ،ticas al intersticio,
que a su vez atraen agua,
y si es en cantidad suficiente pasa al alvأ©olo.
Las opacidades en vidrio deslustrado generalmente son una manifestaciأ³n temprana de la enfermedad pudiendo aparecer consolidaciones en fases mأ،s tardأas.
- EDEMA PULMONAR CARDIOGأ‰NICO: Es edema hidrostأ،tico pulmonar por fallo cardأaco izquierdo,
producido por un aumento de la presiأ³n capilar,
el paso de agua y solutos al intersticio y despuأ©s al alvأ©olo.
Es tأpica la distribuciأ³n central perihiliar de las opacidades en vidrio deslustrado.
Puede verse engrosamiento del intersticio.
Se asocia a cardiomegalia y vasos pulmonares engrosados.
- HEMORRAGIA ALVEOLAR DIFUSA: Las hemorragias pulmonares son el resultado de una larga lista de alteraciones pero cuando la hemorragia alveolar es difusa el diagnostico diferencial es reducido:
- Vasculitis (las mأ،s frecuentes y que algunos llaman Sd.
Reno-pulmonar): Sd.
De Googpasture; Granulomatosis de Wegener; LES. Leucemias y linfoma por deficiencia o mala funciأ³n plaquetaria.
- Trasplante de mأ©dula أ³sea.
- Miscelأ،nea: Sd.
Antifosfolأpido,
anticoagulaciأ³n.
E.- En pacientes hospitalizados con agravamiento clأnico. Habitualmente se trata de paciente debilitados (UCI),
a los que se pide un TC por otras causas distintas a disnea o hipoxia (fiebre),
y en los que se aprecia en la TCAR un patrأ³n en vidrio deslustrado,
que suelen corresponder a edema intersticial moderado secundario a: Fallo cardأaco congestivo,
Sobrecarga de volumen y SDRA.
6.- DIAGNOSTICO DEFINITIVO
El cultivo de PJ es imposible in vitro por lo que la confirmaciأ³n del diagnostico requiere la identificaciأ³n de los microorganismos en el esputo,
lأquido del lavado bronquioalveolar o biopsia pulmonar,
lo que hace muy difأcil esta confirmaciأ³n en la mayorأa de los casos.
Existen tambiأ©n anticuerpos monoclonales para detectar el PJ en el esputo inducido en pacientes infectados por VIH.
La confirmaciأ³n del PJ en pacientes sin infecciأ³n por VIH puede ser aأ؛n mأ،s difأcil debido a la menor cantidad de microorganismos.
Existen ademأ،s varios mأ©todos diagnأ³sticos por PCR (reacciأ³n en cadena de la polimerasa); que tienen una baja sensibilidad para confirmar la infecciأ³n pero tiene un alto valor predictivo negativo (usado actualmente como herramienta de investigaciأ³n).
Existen pocos datos sobre la utilidad de la LDH y la Beta 1.3 glucan.,
por lo que actualmente se pueden usar solamente como apoyo a la sospecha diagnostica.
7.- TRATAMIENTO Y PRONأ“STICO
El Trimetoprim-sulfametoxazol oral (TMP-SMX) es la primera lأnea de tratamiento,
utilizado durante 21 dأas y seguido de una profilaxis secundaria.
En la segunda lأnea,
para casos leves a moderados,
o en pacientes que no toleran el TMP-SMX se puede usar: Primaquina con clindamicina,
dapsona y trimetoprim,
atovacuona y pentamidina.
La pentamidina inhalada se puede utilizar para el tratamiento de pacientes,
con moderada a severa infecciأ³n,
que no toleran el TMP-SMX,
teniendo en cuenta que los pacientes tratados con ella tienen mayor riesgo de presentar enfermedad en lأ³bulos superiores,
formaciأ³n de quistes y neumotأ³rax.
Los corticoides reducen la lesiأ³n pulmonar inflamatoria,
y se ha encontrado que mejoran la supervivencia de los pacientes infectados por VIH con neumonأa moderada o grave y,
siempre y cuando,
se administren en las primeras 72 horas de tratamiento.
El papel de los corticoides en el tratamiento de los paciente no infectados por VIH,
en casos leves o cuando se da despuأ©s de las 72 horas no esta claro.
A pesar de la terapia actual,
la mortalidad sigue siendo alta,
especialmente en los pacientes inmunodeprimidos y no infectados por VIH; mientras la supervivencia de los pacientes con infecciأ³n por PJ y VIH positivos es de 86-92%,
la supervivencia de pacientes inmunodeprimidos por otras causas (trasplantes,
supresiأ³n mأ©dula أ³sea...) se reduce al 51-80%.
De ahأ que los antecedentes clأnicos y la sospecha sean suficientes para iniciar en la mayorأa de casos el tratamiento empأrico.
Todo paciente infectado por el VIH incluyendo mujeres embarazadas que presenten un recuento celular de CD4 menor de 200 cel/آµL,
un porcentaje menor del 15% de CD4 o candidiasis orofarأngea deben recibir profilaxis para PJ.
En definitiva debido al aumento que actualmente se ha producido del nأ؛mero de paciente inmunodeprimidos que son susceptibles de padecer una infecciones oportunistas,
ya sea por ser portadores del VIH,
estar en tratamiento con fأ،rmacos inmunosupresores,
quimioterapia o radioterapia,
trasplantados de mأ©dula أ³sea o incluso tratamientos con corticoides,
es importante conocer dichas infecciones oportunistas para un diagnostico precoz y un tratamiento rأ،pido.
De entre las infecciones oportunistas el PJ permanece como uno de los mayores patأ³genos,
siendo una causa de neumonأa potencialmente peligrosa para la vida.
Por lo que es fundamental conocer las caracterأsticas de la infecciأ³n por PJ para considerarlo siempre que se observe un patrأ³n en vidrio deslustrado,
sobretodo en paciente inmunodeprimidos conocidos,
pero no solo en ellos,
ya que puede tratarse de un paciente que desconozca que es portador de VIH.
Este conocimiento es importante ademأ،s,
porque nos permite un diagnostico precoz y por tanto un tratamiento rأ،pido que puede mejorar el pronostico de estos pacientes.
8.- CASOS CLINICOS:
CASO CLأچNICO 1 (Fig 1-5): NEUMONأچA POR PJ COMO DEBUT DE SIDA
Mujer de 47 aأ±os sin antecedentes conocidos de interأ©s y sin factores de riesgo para VIH,
que acude al Servicio de Urgencias de nuestro hospital refiriendo disnea progresiva a lo largo del أ؛ltimo mes hasta hacerse de mأnimos esfuerzos,
acompaأ±ada de fiebre y perdida de peso en los أ؛ltimos 2 meses.
A la exploraciأ³n presenta mal estado general,
acropaquias y crepitantes finos en las bases pulmonares,
asأ como una saturaciأ³n de oxigeno basal de 86% que mejora con oxigeno suplementario.
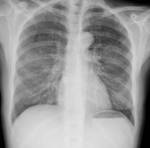
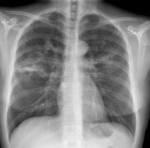
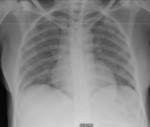
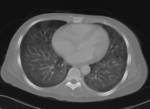
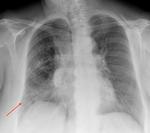
Se realiza una radiografأa simple de tأ³rax en la que se aprecia un sutil aumento de densidad perihiliar,
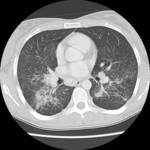
bilateral y simأ©trico compatible con un patrأ³n en vidrio deslustrado Fig. 1.
Dada la falta de antecedentes se inicia tratamiento con corticoides considerando como primera posibilidad que se trate de una patologأa intersticial.
Durante su ingreso y tras completar el estudio se obtiene un resultado positivo para VIH por lo que se modifica el tratamiento iniciando medicaciأ³n para neumonأa por PJ y completando el estudio con TCAR.
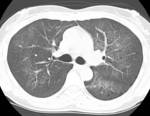
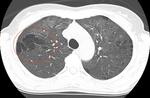
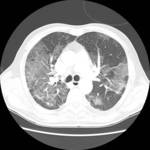
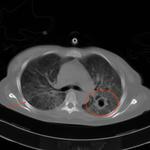
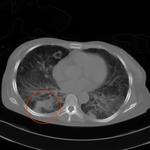
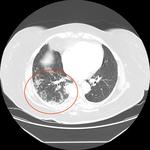
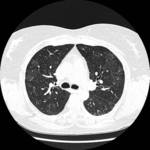
En la TCAR se aprecian mأ؛ltiples أ،reas parcheadas de densidad en vidrio deslustrado en pulmones Fig. 2,
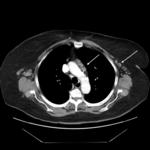
fundamentalmente en campos superiores y a nivel parahiliar asociadas a imأ،genes quأsticas de diferentes formas,
tamaأ±os y grosor de pared Fig. 3 Fig. 4,
localizados sobretodo en lأ³bulo superior derecho,
sin apreciar una distorsiأ³n franca de la arquitectura pulmonar.
No se aprecian adenopatأas ni derrame pleural.
Estos hallazgos apoyan en diagnostico clأnico de neumonأa por PJ una vez conocido que la paciente era portadora del VIH.
La paciente evoluciono de manera favorable con el tratamiento para PJ y una vez resuelto el episodio agudo se inicio tratamiento antirretroviral.
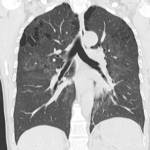
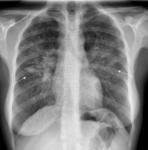
En los controles iniciales se aprecia una fibrosis residual en la radiologأa simple de tأ³rax Fig. 5.
En la radiologأa de control posterior se aprecia una resoluciأ³n completa a los 6 meses del patrأ³n en vidrio deslustrado.
CASO CLأچNICO 2 (FIG.
6 y 7): NEUMONأچA POR PJ EN VIH POSITIVO NO TRATADA.
Mujer de 41 aأ±os con antecedentes de infecciأ³n VIH por la que no recibe tratamiento desde 2004.
Acude al servicio de urgencias por presentar malestar general,
sensaciأ³n distأ©rmica y vأ³mitos de unas horas de evoluciأ³n.
A la exploraciأ³n la paciente se encuentra con buen estado general,
eupneica,
con una saturaciأ³n basal de oxأgeno del 97% y crepitantes muy sutiles en las bases pulmonares.
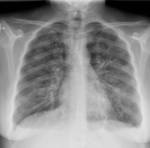
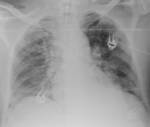
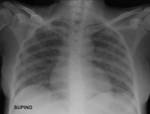
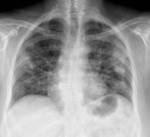
Se realiza radiografأa simple de tأ³rax en la que se aprecian opacidades bilaterales de predominio parahiliar,
con un patrأ³n en vidrio deslustrado,
y dados los antecedentes de la paciente la primera sospecha diagnostica es infecciأ³n por PJ Fig. 6.
La paciente presenta una analأtica con Linfocitos CD 4 en el lأmite bajo de la normalidad y con los hallazgos en la radiologأa simple se decide iniciar tratamiento para PJ.
Evoluciona favorablemente y se inicia,
una vez resuelto el episodio,
tratamiento antirretroviral.
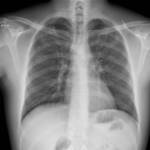
Se puede apreciar en las imأ،genes la mejorأa evidente desde la radiografأa del ingreso hasta la del alta Fig. 7.
CASO CLأچNICO 3 (FIG.
8-11): NEUMONأچA POR PJ EN PACIENTE CON SD.
MIELODISPLأپSICO.
Varأ³n de 58 aأ±os con antecedentes de infarto agudo de miocardio,
infecciأ³n por Leishmania en 2009 y Sd.
Mielodisplأ،sico tipo anemia refractaria con exceso de blastos en tratamiento,
que ingresa en Servicio de Hematologأa por presentar fiebre,
pancitopenia y hepatoesplenomegalia con sospecha de Leishmania.
Se iniciأ³ tratamiento con anfotericina liposomal y antibiأ³ticos de amplio espectro con tأ³rpida evoluciأ³n,
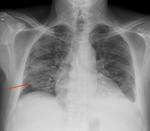
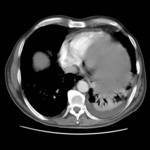
disnea progresiva con ortopnea por lo que se decide realizar radiografأa simple de tأ³rax apreciأ،ndose un aumento de densidad parahiliar bilateral,
aunque mأ،s evidente en el lado derecho Fig. 8.
Dados los antecedentes del paciente se decide realizar TC torأ،cica.
En la TC torأ،cica se aprecia derrame pleural izquierdo e importante afectaciأ³n pulmonar bilateral con un patrأ³n en vidrio deslustrado mأ،s acentuado en el lado derecho con preservaciأ³n relativa de la periferia y con algunas zonas con un patrأ³n en mosaico; en probable relaciأ³n con infecciأ³n y que dados los antecedentes de inmunosupresiأ³n,
podrأa sugerir neumonأa por PJ Fig. 9 Fig. 10.
El paciente evoluciona mal y se decide ingreso en UCI.
El paciente a pesar del tratamiento evoluciona mal tanto clأnica como radiologicamente Fig. 11,
diagnosticأ،ndose ademأ،s de leucemia mieloide aguda,
y siendo exitus a los 15 dأas del ingreso.
CASO CLأچNICO 4 (FIG.
12-16): NEUMONأچA POR PJ EN PACIENTE VIH POSITIVO SIN TRATAMIENTO.
Paciente mujer de 48 aأ±os de edad con antecedentes de VIH + y anticuerpos anti-treponema +,
sin tratamiento ni seguimiento en consulta,
que acude a urgencias por disnea y fiebre.
Se realiza radiografأa simple de tأ³rax encontrando un aumento de densidad bilateral y simأ©trico Fig. 12 que podrأa corresponder a un patrأ³n en vidrio deslustrado por lo que se decide realizar un TC,
en el que se confirma la existencia de un patrأ³n en vidrio deslustrado bilateral que respeta la periferia Fig. 13.
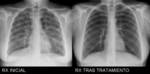
Se inicia tratamiento con la sospecha de una neumonأa por PJ con buena evoluciأ³n inicial como se puede apreciar en la radiologأa simple,
que presenta cierta mejorأa Fig. 14.
Sin embargo tras 5 dأas de tratamiento se produce un empeoramiento clأnico y se solicita nuevamente un TC en el que se aprecia que persisten las imأ،genes en vidrio deslustrado,
ademأ،s de la apariciأ³n de imأ،genes pseudonodulares,
condensaciones e imأ،genes cavitadas,
que sugieren la presencia de una sobreinfecciأ³n con otros microorganismos Fig. 15 Fig. 16.
A pesar del tratamiento intensivo la paciente falleciأ³.
CASO CLأچNICO 5 (FIG.
17-19): NEUMONأچA POR PJ EN PACIENTE CON LEUCEMIA LINFATICA CRأ“NICA B.
Paciente de 61 aأ±os con antecedente de LLC-B,
que acude a urgencias por presentar cuadro de disnea,
fiebre y tos con escasa expectoraciأ³n.
A la exploraciأ³n presenta mal estado general con taquipnea,
hipoxia y crepitantes y roncus en la base derecha.
Se realiza radiografأa simple de tأ³rax en la que se aprecia un infiltrado bilateral que parece corresponder a un patrأ³n en vidrio deslustrado Fig. 17.
Se realiza TC encontrando infiltrados parcheados en vidrio deslustrado de predominio perifأ©rico y en pulmأ³n derecho Fig. 18,
junto con adenopatأas mediastأnicas y axilares Fig. 19.
Se inicia tratamiento para PJ y se toman muestras de esputo que confirman la presencia del mismo.
Tras 10 dأas de tratamiento la paciente mejora clأnicamente y radiologicamente.
CASO CLأچNICO 6 (FIG.
20 Y 21): VIDRIO DESLUSTRADO EN SARCOIDOSIS.
Paciente de 32 aأ±os de edad sin antecedentes conocidos de interأ©s que acude a urgencias por presentar cuadro de disnea de 3 aأ±os de evoluciأ³n reagudizada en los أ؛ltimos dأas.
Se realiza radiografأa de tأ³rax encontrado un infiltrado intersticial pulmonar bilateral de predominio parahiliar sugerente de patrأ³n en vidrio deslustrado Fig. 20,
asociado a la existencia de adenopatأas hiliares.
Se realiza TC en el que aprecia afectaciأ³n pulmonar bilateral intersticial de predominio micronodular centrilobulillar y perilinfأ،tico en campos superiores,
sobre todo a nivel de segmentos posteriores donde se observan أ،reas de condensaciأ³n peribrocovascular con broncograma aأ©reo y moderada distorsiأ³n de la arquitectura pulmonar Fig. 21.
Adenopatأas mأ؛ltiples con zonas de calcificaciأ³n en mediastino y ambos hilios pulmonares.
Confirmأ،ndose posteriormente que el vidrio deslustrado en este caso se debأa a sarcoidosis.
CASO CLأچNICO 7 (FIG 22 y 23): VIDRIO DESLUSTRADO EN NOC.
Paciente de 62 aأ±os remitida a nuestro hospital por presentar mal estado general,
tos seca y disnea de moderados esfuerzos de 3 meses de evoluciأ³n.
Se realiza radiografأa de tأ³rax en la que se aprecian infiltrados bilaterales en ambos campos pulmonares Fig. 22.
Se solicita TC visualizأ،ndose zonas parcheadas de consolidaciأ³n pulmonar con broncograma aأ©reo,
con patrأ³n intersticial,
y أ،reas en vidrio deslustrado diseminadas de forma bilateral Fig. 23,
sin signos de cavitaciأ³n,
ni otros hallazgos especأficos.
Posteriormente se establece el diagnostico de NOC.
CASO CLأچNICO 8 (FIG.
24-26): NEUMONأچA POR PJ EN PACIENTE EN TRATAMIENTO CON QUIMIOTERAPIA POR LINFOMA HODGKIN
Paciente con antecedente de linfoma de Hodgkin clأ،sico en tratamiento con quimioterapia que acude a urgencias por presentar disnea y fiebre.
Se realiza radiografأa de tأ³rax encontrando un tenue infiltrado bilateral Fig. 24 y con la sospecha de neumonأa por PJ se realiza TC de tأ³rax en el que se confirma la existencia de infiltrados bilaterales en vidrio deslustrado,
fundamentalmente en los campos superiores Fig. 25.
Se inicia tratamiento para PJ y el paciente evoluciona de forma favorable con resoluciأ³n completa del cuadro Fig. 26.