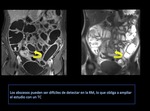
A. Introducción:
La enfermedad de Crohn es una enfermedad inflamatoria, idiopática y crónica del tracto digestivo que tiene muchos grados de severidad,
distintas manifestaciones y un curso impredecible.
Su etiología es compleja y están implicados un importante número de factores ya sean genéticos,
inmunológicos,
infecciosos así como alteraciones de la microvascularización… sin olvidar a los factores ambientales y genéticos que juegan cada vez más un importante papel.
La EC afecta más frecuentemente a pacientes jóvenes,
con incidencia máxima entre la segunda y cuarta décadas de la vida,
más vulnerables a los efectos nocivos de exploraciones repetitivas con radiaciones ionizantes debido al curso crónico-recidivante de la enfermedad.
Algunos subgrupos de pacientes pueden estar expuestos a mayores dosis de radiación a lo largo de su vida,
como son aquellos en los que la enfermedad comienza en edades tempranas,
en los que se afecta el tracto digestivo proximal,
los que tienen una enfermedad penetrante-fistulizante o los que requieren tratamiento médico con esteroides por vía intravenosa (IV),
anti-TNF o tratamiento quirúrgico múltiples.
El intestino delgado es el tramo mas afectado del tracto gastrointestinal y con predilección por el Ileon terminal,
que es donde tiene más dificultad para llegar el endoscopio.
Normalmente la afectación intestinal es segmentaria y la inflamación es transmural,
así es muy frecuente la presencia de grandes alteraciones inflamatorias y úlceras con segmentos totalmente sanos.
Además debido a la coalescencia entre las ulceras longitudinales y trasversales la mucosa del intestino delgado adopta una apariencia típica en empedrado,
que normalmente se da en pacientes con enfermedad avanzada.
Típicamente en la anatomía patológica se identifica una infiltración de la lámina propia por tejido inflamatorio,
agregados linfoides,
distorsión arquitectural,
criptitis y abscesos crípticos,
abscesos no casificantes,
ulceras,
engrosamiento de la muscular de la mucosa y fibrosis submucosa.
Para llevar a cabo la evaluación de la enfermedad se usa la combinación de la clínica,
examen físico así como los hallazgos de laboratorio.
Pero todo esto es inespecífico a la hora de valorar la actividad de la enfermedad y sus complicaciones,
por lo que se necesitan los métodos de imagen para una correcta evaluación de la enfermedad,
su actividad así como de las complicaciones.
B ¿Por qué usamos la enteroRM para el diagnóstico de enfermedad de Crohn?
Tradicionalmente los pacientes con EII se estudiaban utilizando una combinación de la fluoroscopia y TC.
Anterior a estos métodos diagnósticos se usaba la enteroclisis,
la cual aportaba información de la mucosa pero de forma más limitada.
La TC suministra muchas más información tanto de la pared intestinal como de las complicaciones extraintestinales que puedan surgir y la combinación de ambas técnicas permitía un estudio en profundidad de la enfermedad de Crohn.
A pesar de alcanzar un diagnóstico exitoso,
el uso de la TC era limitado debido al uso de radiaciones ionizantes,
y tenemos que tener en cuenta que los pacientes afectados por EII son jóvenes y son sometidos a muchos estudios durante su vida.
La RM elimina el uso de radiaciones ionizantes,
tiene una mayor resolución para los tejidos blandos y el uso de contraste IV incrementa su rentabilidad diagnóstica.
Además podemos usar secuencias CINE que ayudan a diferenciar verdaderas estenosis de espasmos transitorios.
Esta técnica es muy superior en muchos aspectos salvo en la valoración de la mucosa,
en la que la fluoroscopia tiene mayor rentabilidad diagnóstica.
La aparición de la capsula endoscópica ha revolucionado también el diagnóstico de la EII. Esta puede usarse para los pacientes con enfermedad de Crohn activa aportando mucha información de la mucosa,
por lo que junto a la enteroRM pueden ser consideradas técnicas complementarias.
C.
Enterografía por RM versus Enteroclisis por RM:
Los beneficios del uso de contraste oral para obtener una distensión optima de las asas de intestino delgado y una calidad optima de las imágenes no plantea ninguna duda,
pero la forma de administración de dicho contraste si que es controvertida.
Cuando el contraste se administra por vía oral recibe el nombre enterografía y mientras que si se realiza a través de dispositivos situados en el duodeno nos encontramos ante la enteroclisis.
Actualmente la información obtenida cuando se distiende las asas mediante intubación es superior a la distensión por el contraste oral,
pero esto no implica una mejoría en la rentabilidad diagnóstica.
Un reciente estudio realizado por Masseli et al confirmó que ambos métodos son igual de efectivos a la hora de evaluar estenosis y fístulas,
aunque si que demostró la superioridad de la enteroclisis a la hora de determinar la afectación de la mucosa.
La importancia en detectar estas alteraciones de la mucosa en pacientes con enfermedad inflamatoria y en ausencia de obstrucción se ha reducido mucho debido al uso de la capsula endoscópica.
Además los pacientes aceptan mucho mejor la realización de técnicas enterográficas que de enteroclisis son más cortas y más fáciles de realizar.
Por ello,
la literatura más reciente prefiere el uso de la enterografía por RM a la enteroclisis.
D .
TÉCNICA DE ENTERO - RESONANCIA:
1.Preparación del Paciente.
Existen multitud de protocolos para realizar la entero resonancia,
tantos como diferentes hospitales pero todos están de acuerdo en administrar contraste oral para obtener un grado de distensión óptimo de las asas intestinales
Solicitamos a los pacientes abstenerse de tomar productos sólidos al menos las 4 h previas a la realización de la prueba para obtener un peristaltismo homogéneo y favorecer la ingesta del contraste por vía oral.
No se requiere preparación intestinal con laxantes previa a la exploración.
La presencia de heces impide en algunos estudios la correcta valoración intraluminal de menos de un 10% de los segmentos de colon en ausencia de preparación intestinal,
lo cual es aceptable.
Cuando fuese necesario el estudio complementario del marco cólico,
se realizaría enema con suero templado.
El estudio de RM fluoroscópico o multifase SSFSE (modo cine) permite valorar las asas intestinales de un modo dinámico siguiendo la columna de contraste oral,
reduciendo el porcentaje de segmentos no valorables y falsos positivos.
2.
Administración de contraste oral.
Existen tres grupos de contrastes por vía oral empleados en estudios de entero-RM para obtener una columna uniforme que permita una homogénea distensión intestinal:
a)Contrastes negativos (baja intensidad de señal tanto en secuencias T1 como en T2).
b)Contrastes positivos (alta intensidad de señal en T1 y en T2)
c) Contrastes bifásicos (alta intensidad de señal en secuencias T2 y baja en secuencias T1).
El último grupo,
que incluye agentes osmóticos como el manitol y agentes no osmóticos como polietilenglicol (PEG) y preparados con metilcelulosa,
es el más numeroso y de uso más frecuente (mayor accesibilidad,
mejor definición de imagen y bajo coste).
Obtener la «luz intestinal negra» en T1 es fundamental para valoración de la mucosa intestinal y el realce parietal en estudio con contraste IV (CIV).
Los más usados y descritos en la literatura científica son el manitol y el PEG.
Otros factores importantes son la cantidad de contraste administrado y el tiempo de administración,
lo cual depende del contraste utilizado.
El tránsito intestinal demuestra una gran variabilidad interpersonal,
mayor que entre «sujetos sanos o patológicos»,
con la salvedad de casos obstructivos.
Con el PEG como medio de contraste,
se considera un tiempo medio de llegada de la columna de contraste al ciego entre 55 y 65min,
con un rango muy amplio entre 20 y 240 min.
Nosotros utilizamos manitol administrando 2 l de preparado (dependiendo de la tolerancia del paciente) mezclando 1l de manitol con 1l de agua,
comenzando aproximadamente entre 45 - 60 min antes de la prueba.
El paciente debe de acudir al baño para vaciar la vejiga antes de realizarla.
En pacientes con clínica obstructiva puede no ser necesario el uso de contraste por vía oral,
requiriendo la valoración concreta de cada caso según su sintomatología.
Esta pauta es bastante bien tolerada.
En nuestra experiencia,
prácticamente no se registran efectos adversos en el transcurso de la exploración y menos de un 5% de nuestros pacientes han sufrido molestias intestinales y deposiciones diarreicas moderadas-severas en las horas siguientes a la prueba,
siendo en todos los casos posible completar la exploración.
Estos resultados concuerdan con lo descrito en otros artículos anteriores.
3.
Contraste Rectal.
En algunos casos se puede administrar un enema rectal para mejorar la distensión del ileon terminal; pero debido a que el colon es muy accesible a través de la colonoscopia nosotros no utilizamos ningún tipo de enema.
Sólo cuando es necesario se administra entre 1 y 1,5l de suero templado por vía rectal.
El relleno anterógrado del colon también es posible y bien tolerado,
aunque no se obtiene una distensión óptima del mismo.
4.
Fármacos espasmolíticos y vaciamiento gástrico
Existen una gran variabilidad en el tipo y el modo de empleo de fármacos espasmolíticos.
La mayoría de los autores emplean N-butil-escopolamina o glucagón IV o intramuscular.
Nosotros administramos 20mg de metroclopramida oral ( 2 comprimidos de Primperam®) que posee acciones antidopaminérgicas y anti serotoninérgicas tanto a nivel periférico como central constituye un procinético adecuado para la preparación el intestino en este tipo de exploraciones.
Según nuestra experiencia,
este uso no interfiere de forma significativa la valoración de la dinámica intestinal y mejora la valoración del estudio dinámico con contraste por vía IV,
más susceptible a artefactos de movimiento.
Otra posibilidad ampliamente utilizada por su acción más rápida y menor vida media es el uso de entre 0,2 hasta 1 mg de glucagón,
administrada bien al inicio de la exploración,
bien durante el trascurso de la prueba,
previa a la inyección de contraste IV y tras el estudio en modo cine.
Se ha propuesto el uso de eritromicina IV para un vaciado más homogéneo del estómago,
o la posición en prono para la reducción de artefactos de movimiento y una mejor separación de las asas de intestino.
En nuestra experiencia,
el estudio en prono combinado con el uso de espasmolíticos puede reducir la peristalsis intestinal de forma excesiva,
limitando la valoración de la motilidad de las asas.
Además el estudio en prono es generalmente más molesto para el paciente.
5.
Protocolo y secuencias de resonancia magnética.
Realizamos los estudios en RM de 1,5 T ( Philips Archieva) con antena phased array abdominal de 8 canales,
que permite el estudio de todo el abdomen y la pelvis en la misma exploración.
En casos en que fue necesario,
se completó el estudio rectoanal con protocolo de alta resolución en otra exploración.
El tiempo medio de la prueba fue aproximadamente de 35 min (rango de 20 a 55 min).
Tras las secuencias localizadoras,
utilizamos secuencias BALANCE, con saturación grasa en plano coronal y axial (TR 500/TE 15; FOV variables según paciente; 5mm grosor/1,0 gap; matriz 228 x 229; 1 NEX);
Posteriormente,
secuencias axiales y coronales SSh_80 cubriendo el área o las áreas de interés (TR 500/TE 80; FOV variable; 5-8 mm/1,0 gap; matriz 248 x142; 1NEX);
Continuamos con secuencias SSh_SPAIR en axial y coronal (TR 1000/TE 8; FOV variable; 5mm grosor/0,3 gap; matriz 248 x 142; 0,1 NEX).
Después se procede a realizar las secuencias cine o multifase seleccionando la región y el plano de interés.
Terminamos el estudio dinámico M3D (TR 500/TE 50; FOV variable; 3-4mm grosor/2,3; FOV variable matriz 184 x 192; 1NEX) tras la administración de CIV en el mejor plano para valorar las asas afectadas (axial o coronal),
con 5 series,
realizando finalmente una secuencia axial a los 120 seg FSPGR (TR 500/TE 50; 5 mm grosor/0,6 gap; 144 x 132; 1 NEX).
E.
Hallazgos por Imagen en la Enfermedad de Crohn:
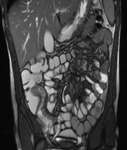
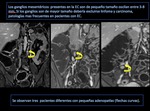
El hallazgo fundamental de la enfermedad de Crohn es la afectación discontinua del tracto digestivo con lesiones en varios segmentos separados por segmentos intestinales normales.
Además hay una tendencia a la afectación asimétrica con alteración predominante o aislada del borde mesentérico.
Y por último destacar,
la existencia de zonas de transición entre el segmento intestinal afecto y el intestino normal,
con presencia de lesiones iniciales poco graves.
HALLAZGOS MURALES:
1.
Engrosamiento mural:
El aumento del grosor de la pared (> 4 mm) es un buen predictor de la enfermedad y además se ha identificado una importante reducción del grosor en repuesta al tratamiento.
Sin embargo,
los segmentos afectados pueden permanecer engrosados en pacientes sanos que han respondido al tratamiento y existe una baja correlación entre el grosor parietal y la actividad de la enfermedad.
Además,
la valoración del grosor parietal se puede encontrar limitada por el grado de distensión intestinal,
por lo que para definir el límite de la normalidad se requiere una distensión intestinal óptima.
En casos avanzados o enfermedad muy grave puede perderse la estructura en capas y en casos muy sintomáticos se puede observar una hiperemia parietal mediante el Doppler color.
2.Realce parietal:
Numerosos estudios han demostrado que el realce de la pared ayuda a diferenciar las asas que presentan actividad inflamatoria de las que no la tienen.
También se ha comprobado existe muy buena correlación entre el pico de realce parietal de las asas afectadas antes y después del tratamiento y que existe una correlación muy buena entre dicho realce y los índices clínicos de actividad.
3.
Alteraciones de la mucosa
El hallazgo más precoz que podemos encontrar a nivel de la mucosa es la formación de pequeñas criptas que normalmente son colonizadas por los neutrófilos produciendo un proceso inflamatorio local “ criptitis”.
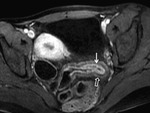
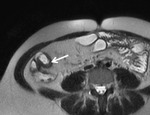
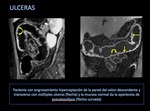
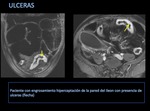
Si el grado de actividad va en aumento llega a producir una necrosis de dicha cripta con acumulo de tejido inflamatorio y la formación de pequeñas ulceras.
Hay dos tipos de ulceras:
1.
Úlceras aftoides o superficiales. Estas manifestaciones precoces no suelen ser evidenciadas en RM,
aunque en ocasiones se manifiestan como alteraciones sutiles de la imagen.
A este respecto,
siguen siendo claramente superiores para su detección los estudios endoscópicos convencionales,
con cápsulas endoscópicas y los estudios baritados convencionales.
2.
Ulceras profundas: Cuando las ulceras superficiales progresan en profundidad,
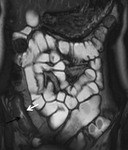
conforman fisuras longitudinales y transversales que finalmente confieren a la mucosa el aspecto típico en adoquinado (cobblestoning).
La visualización de úlceras profundas en los estudios de RM se correlaciona endoscópicamente con lesiones más importantes en los segmentos afectados.
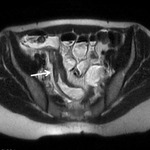
Si el proceso inflamatorio progresase puede llegar a formar fisuras y fistulas secundarias a la formación de grandes ulceras.
Estas fístulas implican una comunicación entre órganos cubiertos por epitelio y la piel ( entre asas,
sobre todo ileon terminal y ciego,
o con estructuras adyacentes,
como vejiga,
pared abdominal o músculo psoas).
Se identifican con gran hiperseñal en secuencias con supresión de la grasa y se produce un realce muy intenso tras la administración de contraste en el tejido inflamatorio circundante.
4.
Hiperintensidad de Señal T2:
Se ha comprobado que las asas intestinales inflamadas muestran una alta intensidad de señal por la presencia de edema en la submucosa y que existe una buena correlación entre la hiperintensidad de señal en T2 y las asas afectadas así como la presencia de actividad inflamatoria y la respuesta al tratamiento.
5.
Distensibilidad y peristalsis.
La valoración dinámica en modo cine permite demostrar la actividad peristáltica de las asas,
evaluar segmentos intestinales no distendidos y diferenciar entre estenosis en segmentos fibróticos o inflamatorios.
La entero-RM es un método de imagen muy útil para diferenciar las posibles causas de obstrucción intestinal,
incluyendo la EC.
También permite diferenciar entre segmentos estenóticos fijos o espasmos transitorios estenosis inflamatorias o fibrosas,
y si se trata de un proceso obstructivo grave o suboclusivo reversible,
gracias al estudio dinámico y el patrón de realce.
HALLAZGOS EXTRAMURALES
1.
Alteraciones de la grasa mesentérica:
Es muy frecuente identificar una hiperseñal en T2 de la grasa mesentérica en prácticamente todos los casos con patología inflamatoria biológicamente activa,
relacionándolo con la probable presencia de mesenteritis,
con edema e hiperemia vascular local.
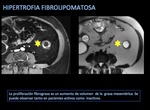
Por otro lado,
el aumento del componente fibrograso,
englobando y separando las asas involucradas,
puede estar presente tanto en casos de enfermedad activa como inactiva.
Una importante cantidad de tejido fibrograso puede estar presente en casos inactivos,
pero generalmente aparece progresivamente más hipointensa en secuencias potenciadas en T2 con supresión grasa por la presencia de un mayor contenido fibroso.
2.
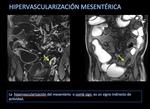
Vascularización mesentérica
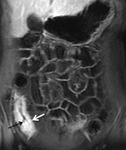
El incremento de la vascularización mesentérica corresponde a la conocida imagen del signo del peine en el borde mesentérico del asa inflamada.
Este signo indica enfermedad de Crohn pero no siempre indica actividad ya que puede persistir claramente aumentada durante largos periodos en casos de enfermedad inactiva o quiescente a consecuencia de los cambios fibróticos mesentéricos crónicos .
3.
Realce de los ganglios linfáticos locales
La presencia de un realce de los ganglios regionales es altamente sugestiva de actividad en la EC,
aunque también puede existir un moderado realce ganglionar en el 50% de casos inactivos.
Por otro lado,
el tamaño de las adenopatías regionales presenta una débil correlación con el grado de actividad inflamatoria.
F.
INTERPRETACIÓN DE PITFALLS:
Algunos hallazgos radiológicos pueden llevar a realizar un diagnóstico incorrecto cuando se interpreta una entero RM.
A) El edema de la submucosa a menudo esta presente en el asa afectada por un episodio activo de enfermedad pero lo que no es normal encontrar una afectación muy extensa con edema de la submucosa y que puede ser secundario a la presencia de una obstrucción pero no episodio inflamatorio.
La transición entre el asa que presenta un brote de enfermedad activa y el asa obstruida puede ser muy difícil de delimitar.
Normalmente el asa que se encuentra obstruida presenta una submucosa con una señal muy baja en T1 y una hiperseñal en secuencia T2,
todo ello secundario al edema de la submucosa,
presentando las capas mucosa y serosa un grosor y realce normal y una luz dilatada.
En pacientes con enfermedad de Crohn no todas las obstrucciones son secundarias a la fibrosis y no todas las asas dilatadas están obstruidas.
Las adhesiones peritoneales y la presencia de bridas son muy frecuentes en la enfermedad de Crohn.
En estos casos es muy importante buscar el cambio de calibre responsable de la obstrucción así como la ausencia del engrosamiento mural y de cambios inflamatorios regionales.
B) Sino se encuentra el punto de transición en presencia de asas dilatadas y con sospecha de obstrucción podemos encontrarnos ante un trastorno del normal peristaltismo.
Es muy importante distinguir estas alteraciones funcionales de una verdadera obstrucción ya que el tratamiento es totalmente diferente en ambos casos.
A veces se pueden ver tramos colapsados que presentan una captación intensa de contraste y que podrían similar a asas de intestino delgado que presentan signos de inflamación activa.
Las secuencias CINE pueden ayudarnos a diferenciar la naturaleza transitoria de estos segmentos colapsados.
C ) No todos los pacientes que se les hace una enteroRM por una enfermedad de Crohn tienen una verdadera enfermedad inflamatoria intestinal.
Hay muchos procesos que tienen unos hallazgos radiológicos muy similares al Crohn.
En particular el patrón de realce que presentan la asas en un brote inflamatorio también se puede observar en la enteritis,
vasculitis y en la isquemia intestinal
CLASIFICACIÓN DE LA ENF DE CROHN: SUPTIPOS.
La enfermedad de Crohn puede ser clasificada como enfermedad inflamatoria activa (estenosante o fistulizante),penetrante y fistuloestenosante dependiendo de los hallazgos en la imagen.
Los pacientes pueden presentar características de más de un subtipo y es incluso común que en una misma asa afectada por enfemedad de Crohn coexistan áreas de inflamación aguda y crónica así como fibrosis.
El papel que juega el radiólogo es describir los hallazgos de cada subtipo para determinar si el paciente se beneficiará de tratamiento médico o quirúrgico del cual se beneficiará el paciente.
a) Inflamatoria Activa:
El principal hallazgo macroscópico en los estadios iniciales de la enfermedad es la presencia de pequeñas criptas localizadas en la mucosa.
Estas criptas suelen ser infiltradas por neutrófilos y condicionan una inflamación local que a veces cura pero otras el componente inflamatorio es mayor y conlleva la formación de úlceras.
Hay dos tipos de úlceras.
1.Aftosas: que son superficiales y no producen grandes complicaciones.
La confluencia de ellas conlleva a la formación del típico patrón en empedrado.
2.
Profundas: Estas suelen atravesar la mucosa afectando a la submucosa y produciendo edema e inflamación de la misma.
Este edema en la RM se manifiesta como un engrosamiento e hiperseñal en T2 y el realce de la mucosa y serosa unido a la inflamación de la submucosa produce un patrón de realce estratificado conocido como “patrón en capas de cebolla”
Algunos de los hallazgos extraparietales que es común encontrar en este subtipo de enfermedad es la presencia de hiperemia mesentérica,
con vasos ingurgitados correspondientes al aumento de vascularización del segmento intestinal inflamado,
conocido como signo del peine y que se acompaña de edema e hipertrofia de la grasa mesentérica que envuelve al asa inflamada.
El signo de la luz aserrada se debe a la presencia de múltiples ulceraciones transversales continuas que ocasionan una apariencia irregular y se correlaciona con una enfermedad inflamatoria avanzada.
Todos estos cambios inflamatorios son identificados con claridad en secuencias T1 tras la administración de contraste,
secuencias FIESTA y SSFSE.
b) Penetrante fistulizante:
Este subtipo se caracteriza por inflamación grave que progresa a ulceración transmural con fistulización o perforación intestinal.
Es importante diferenciar las ulceraciones profundas ( fisuras) de las fístulas ya establecidas,
ya que el tratamiento es totalmente diferente,
las primeras responden a inmunomoduladores y las fístulas pueden requerir cirugía.
Las fístulas pueden estar comprendidas por unión de asas de intestino delgado o de intestino delgado con colon,
estómago,
vejiga…
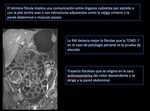
La localización más frecuente de la patología fistulosa es la perianal,
por lo que a veces es necesario completar el estudio a nivel recto anal.
Las complicaciones extraparietales como los abscesos,
plastrones inflamatorios o afectación de las vísceras adyacentes también se identifican bien en la entero RM,
sobre todo en las secuencias T1 post contraste.
c) Enfermedad fibro - estenosante:
La característica típica de este subtipo es la obstrucción intestinal,
identificando el segmento intestinal fijo y estenótico,
con engrosamiento de sus paredes y estrechamiento de su luz,
sin necesidad de ver cambios inflamatorios (eso explica la ausencia de brillo en secuencias T2)
En el estudio cine es evidente la ausencia de distensibilidad y peristalsis y suele acompañarse de dilatación preestenótica.
Es importante diferenciar entre estenosis fibróticas de las inflamatorias ya que las primeras requieren un tratamiento quirúrgico y las segundas que se pueden beneficiar del tratamiento médico.
Las estenosis fibróticas son hipointensas en T1 y T2 mientras las estenosis con cambios inflamatorios son típicamente hiperintensas en T2.
Valoración de la actividad radiológica de la enfermedad de Crohn por resonancia magnética.
La enteroRM tiene gran importancia en tres aspectos en el manejo de la enfermedad de Crohn: diagnóstico,
tratamiento y realización ensayos clínicos.
Aunque la entero RM puede ser incorporada para el diagnóstico y la evaluación de la enfermedad de Crohn en muchos casos es innecesaria,
ya que el diagnóstico se realiza a través de una colonoscopia que evalué el ileon terminal.
De cualquier manera los pacientes que presentan síntomas compatibles con enfermedad de Crohn y una colonoscopia normal se beneficiaran de la realización de una enteroRM para determinar si existe inflamación del ileon en su tramo distal o proximal.
Así mismo la entero RM también puede ser útil en aquellos pacientes donde la colonoscopia no ha sido diagnóstica debido a una mala preparación.
Normalmente se prefiere la EnteroRm a la capsula endoscópica salvo en los casos que se sospeche una obstrucción.
La enteroRM es particularmente útil en la detección de enfermedad activa y sus complicaciones de los pacientes con enfermedad de Crohn establecida,
así como cuando se presentan síntomas atípicos.
En estos casos el hallazgo de un asa inflamada permite el establecimiento de un tratamiento precoz y sino se encuentra ningún hallazgo inflamatorio se empezaría a buscar otras causas que pudieran explicar los síntomas.
La enteroRM es muy útil para evaluar la actividad de la enfermedad o la eficacia de los tratamientos médicos o quirúrgicos.
Los clínicos cuando tratan a un enfermo de enfermedad de Crohn se enfrentan a una tarea de enormes proporciones ya que muchos de ellos presentan síntomas inespecíficos y hay que tener en cuenta que la evaluación de los pacientes es subjetiva,
existiendo mucha variabilidad interobservador.
Los índices clínicos de valoración de la enfermedad son poco precisos y normalmente sujetos a valoraciones subjetivas,
y no tienen en cuenta la presencia de complicaciones extramurales,
por lo que las técnicas enterográficas por TC y RM se están incorporando cada vez más a la práctica clínica como medios objetivos de control de la gravedad de la enfermedad.
El índice clínico más aceptado y que se utiliza con mayor frecuencia por los gastroenterólogos es el denominado CDAI,
que evalúa durante una semana 8 variables clínicas.
Algunos de los parámetros que usa esta escala clínica son: el número de deposiciones líquidas,
el dolor abdominal,
la presencia de manifestaciones extraintestinales,
el uso de medicación antidiarreica,
el nivel hematocrito,
la palpación de masas abdominales,
y el peso corporal. Como se puede deducir esta escala de evaluación es imperfecta ya que hay pacientes que no se encuentran en una fase activa de la enfermedad y obtienen una gran puntuación y otros,
por el contrario,
con una gran actividad inflamatoria puntúan muy bajo.
Por lo que se deduce el CDAI está sujeto a una gran variabilidad de interpretaciones y a la subjetividad tanto del paciente como del gastroenterólogo que lo evalúa.
Otros índices clínicos simples (como el índice Harvey-Bradshaw),
o combinados con datos de laboratorio (índice holandés o de Van Hees),
histopatológicos (acute inflammatory score [AIS]) o endoscópicos (Crohn’s disease endoscopic index of severity [CDEIS]),
tampoco son satisfactorios y ninguno incluye información sobre complicaciones extraparietales.
Es clara la necesidad la necesidad de tener un sistema de evaluación que sea objetivo y no invasivo,
y que permita ser reproducido para que se lleve a cabo en pacientes jóvenes.
Las nuevas pruebas de imagen,
y en concreto la enteroRM,
tienen un papel muy importante en el seguimiento de la enfermedad inflamatoria intestinal.
Gourtsoyiannis et al propusieron un índice de actividad MaRIA (magnetic resonance index of activity) basado en la presencia de úlceras profundas y grado de realce de los ganglios linfáticos para la discriminar enfermedad activa de inactiva .
Rimola et propuso otro índice MaRIA simplificado para cuantificar la actividad de la enfermedad,
demostrando una elevada y significativa correlación con el índice endoscópico CDEIS.
Nosotros utilizamos el índice de actividad de la EC por RM propuesto por Girometi et que incluye parámetros parietales,
extraparietales y dinámicos de la exploración,
que ha demostrado mayor precisión diagnóstica que la valoración de parámetros aislados como la el patrón de captación,
la curva de realce o el grosor parietal.