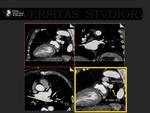
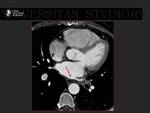
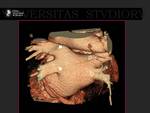
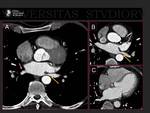
1.- Revisión del tema
A.
Fibrilación auricular
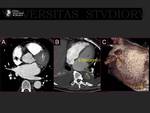
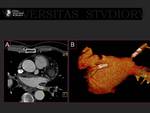
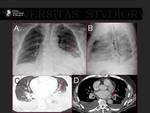
La fibrilación auricular (FA) es la arritmia mas frecuente (1) con una prevalencia de 0,4-1% que aumenta con la edad llegando hasta el 8% en los mayores de 80 años (2).
Aumenta el riesgo de muerte,
de insuficiencia cardiaca y de accidentes cerebrovasculares,
de los cuales,
uno de cada seis ocurre en un paciente con FA (3). Fig. 1
La FA se trata con antiarrítmicos y cardioversión eléctrica.
Cuando ésta no tiene éxito o cuando la FA tiene una duración mayor de 2 años o se ha producido una dilatación de la aurícula izquierda de hasta 55-60 mm está indicada la ablación para su tratamiento (4).
B.- Ablación
Hay varios métodos de ablación para tratar la fibrilación auricular:
1.- Ablación mediante radiofrecuencia,
punto a punto,
siguiendo el perímetro de las venas pulmonares.
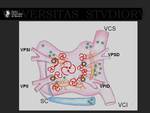
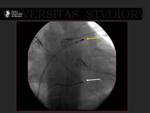
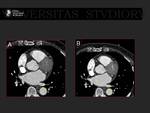
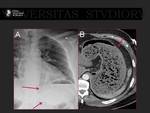
Durante el procedimiento se colocan dos catéteres: uno en la auricula izquierda a través de punción transeptal,
y otro en el seno venoso .
Fig. 2, Fig. 3
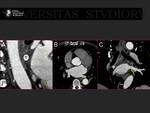
Para realizar la ablación el cardiólogo emplea un mapa de la aurícula que le sirve de referencia para navegar a su través (5).
Fig. 4
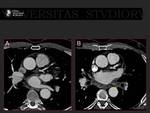
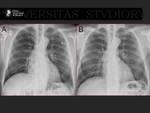
2.- Crioablación con balón de óxido nitroso que no precisa utilizar sistemas de navegación no fluoroscópica. Fig. 5
3.- Ultrasonidos focalizados de alta intensidad.
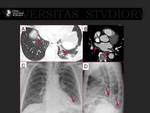
En pacientes con mal control de la anticoagulación,
se puede recomendar el cierre de la orejuela que se realiza en el mismo procedimiento de la ablación.
Fig. 6
La ablación por radiofrecuencia y la crioablación son técnicas eficaces para tratar la FA.
No obstante,
entre 30 y un 35 % de los pacientes con FA no revierten con un solo procedimiento de ablación (6,
7).
La planificación de la ablación se realiza generalmente mediante angio TC.
2.- Técnica
A.- Angio TC.
La adquisición para el estudio de las venas pulmonares puede realizarse con sincronización prospectiva,
retrospectiva o sin sincronización (8).
El principal problema de la adquisición con sincronización retrospectiva es la cantidad de dosis de radiación administrada al paciente.
Ésta se puede reducir disminuyendo el kilovoltaje (5,
9). Fig. 7
Las adquisiciones sin sincronización permiten radiar menos al paciente pero tienen limitaciones (8).
Cuando la frecuencia es muy alta,
mayor de 100 lpm,
se puede usar la adquisición sin sincronización. Fig. 8
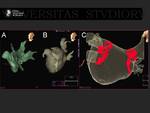
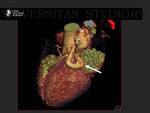
Las reconstrucciones Volume Rendering son muy útiles para conocer el número de venas pulmonares y su disposición.
Fig. 9.
También se puede emplear la navegación virtual para el estudio de las venas pulmonares .
Fig. 10
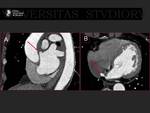
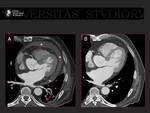
Uno de los objetivos del TC de planificación es descartar que existan trombos en la aurícula izquierda y especialmente en la orejuela.
Realizar una adquisición tardía permite excluir o confirmar que existe un trombo en la aurícula. Fig. 11
En nuestro centro ajustamos la dosis de contraste al peso de cada paciente.
Empleamos Iomeron 300mg/ml con un flujo de 4 o 5 ml/s.
El disparo se realiza con bolus Tracking.
Cuando se emplea adquisición retrospectiva se utilizan 80Kv en los pacientes que pesan menos de 80 Kg y 100Kv en pacientes que pesan de más de 80 Kg de acuerdo con lo publicado (9)
B.
RM
Las venas pulmonares pueden estudiarse tambien mediante RM.
Sin embargo muchos de los pacientes con FA son portadores de marcapasos lo que reduce su uso en la práctica (10). Fig. 12
3.- Anatomía.
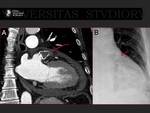
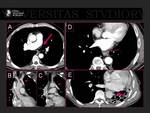
Los estudios de TC o RM previos al procedimiento de ablación permiten conocer la anatomía de las venas pulmonares,
identificar la localización y medir el diámetro de los ostia y su proximidad al esófago. Fig. 13
Estas referencias son útiles para descartar a posteriori algunas complicaciones como las estenosis venosas o las lesiones esofágicas. Fig. 14
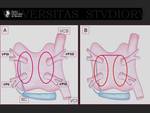
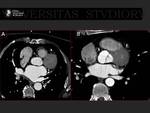
En el 60-70% de los pacientes suele encontrarse cuatro venas pulmonares (VP).
Las venas pulmonares izquierdas desembocan en un confluente común con más frecuencia que las derechas (8% vs 0,7%) (8,11). Fig. 15
El ostium de la vena pulmonar inferior izquierda es el menor. Esta vena se hace más estrecha al acercarse al ostium.
En las demás venas pulmonares ocurre lo contrario.
Las venas derechas son mayores (12). Fig. 16
La variante más frecuente es que las venas del lóbulo medio y la del lóbulo superior derecho permanezcan separadas desembocando en dos ostia independientes (11).
Los divertículos aurículares son una variante igual de frecuente en los pacientes con FA que en el resto.
No se asocian a un peor resultado de la ablación.
Sin embargo está por ver si entorno a los divertículos se dan focos ectópicos como ocurre alrededor de las venas (8). Fig. 17
Uno de los aspectos a tener en cuenta antes de la ablación es identificar si existen anomalías congénitas o adquiridas del drenaje venoso pulmonar. Fig. 18
En ocasiones se encuentra en los estudios de planificación otras anomalías congénitas cardiacas o coronarias que pueden tener impacto en la planificación del procedimiento (13). Fig. 19
4.- Complicaciones
La ablación conlleva un riesgo reducido de complicaciones,
que pueden ser graves entre el 1,4 y 6% de los casos. (6).
El seguimiento de los pacientes después del procedimiento se realiza en la mayoría de los centros de manera habitual mediante ecocardiografía y radiografías de tórax.
Las complicaciones de la ablación pueden involucrar a radiólogos generales que no están habituados con el procedimiento. La TC es útil cuando se sospechan algunas complicaciones como estenosis de las venas pulmonares o fístula atrio esofágica.
Conocer la semiología de las complicaciones permite identificarlas de manera precoz y reducir las consecuencias negativas.
La complicación mas frecuentemente observada descritas después del procedimiento se refiere al acceso vascular (6).
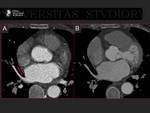
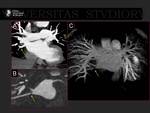
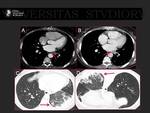
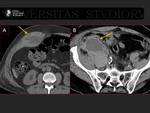
A.- Estenosis de venas pulmonares.
Su incidencia es del 1 al 10%.
Pueden tardar meses en producir síntomas (3).
Fig. 20. Fig. 21.
Si son muy severas pueden producir oclusión de las venas pulmonares.
Fig. 22, Fig. 23, Fig. 24.
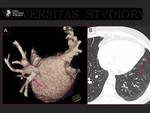
Se pueden tratar mediante dilatación y colocación de stent.
Se ha de valorar con especial atención la vena pulmonar inferior izquierda habitualmente mas estrecha que las demás.
La ablación de las venas pulmonares izquierdas es más compleja debido al ligamento de Marshall,
comentado previamente en la anatomía (Figura 10).
El angioTC sobreestima las estenosis de las venas pulmonares.
Cuando se observa una oclusión completa de una vena pulmonar en el angioTC no se debe excluir una angioplastia o la colocación de un stent (14).
Fig. 25, Fig. 26 y Fig. 26
B.
Lesiones neurales
La gastroparesia secundaria a lesión del nervio vago es una complicación infrecuente.
Su incidencia es baja (0,29%)(15).
Fig. 27
La incidencia de lesiones en el nervio vago puede reducirse con monitorización de la temperatura esofágica (15).
La incidencia de lesión del nervio frénico en este contexto es también baja (0,48%) (3).
Fig. 28
C.
Alteraciones pulmonares
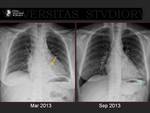
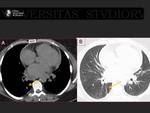
Se ha descrito neumonías (16,17) Fig. 29, Fig. 30,
hemorragias pulmonares (18),
infartos venosos pulmonares (19-21) Fig. 31, Fig. 32 y Fig. 33 y tromboembolismo arterial pulmonar.
La omplicación más grave es el infarto pulmonar secundario a trombosis venosa.
En pacientes tratados con ablación de la aurícula izquierda con radiografías sugestivas de neumonía conviene realizar un angioTC para descartar una estenosis,
oclusión o trombosis de las venas pulmonares.
D.
Lesiones esofágicas
En ocasiones,
la energía de radiofrecuencia administrada en la zona posterior de la aurícula izquierda puede da lugar a escaras,
perforación esofágica o fistula esofagoauricular.
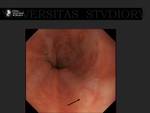
Las escaras se describen hasta en el 11% de los pacientes tratados con ablacion auricular y se diagnostican mediante endoscopia (22).
Fig. 34
La incidencia de fístula esofagoaurícular es de 0.07% y presenta una alta mortalidad.
La TC es la técnica de elección para el diagnostico.
El signo principal consiste en identificar burbujas en el interior de la aurícula izquierda.
Aparece a menudo unas 2 o 3 semanas después de la intervención.
No se ha encontrado ningún caso en los pacientes estudiados en nuestra serie (3,
23) Fig. 35 .
Cuando se produce daño esofágico el síntoma de alerta es la disfagia.
Sin embargo los pacientes pueden mantenerse asintomáticos durante semanas (3,
23 ).
En algunos centros se realiza irrigación con agua helada durante el procedimiento que parece aliviar los sintomas pero no tiene un claro efecto preventivo de las lesiones esofágicas (23).
E.
Lesiones cardiacas
El derrame pericárdico después del procedimiento de ablación de la aurícula derecha puede ser leve o llegar al taponamiento cardiaco.
El taponamiento cardiaco es la complicación más frecuente en algunas series (1.3%) (24).
Puede ocurrir durante el procedmiento,
en cuyo caso el radiólogo no se ve implicado.
Pero también de manera diferida,
hasta 45 días después (25).
Fig. 36
Al realizar RM cardiaca pueden encontrarse cicatrices en la aurícula de los pacientes que han sido tratados mediante ablación (26).
F.
Accidentes cerebrovasculares
El riesgo de padecer ictus oscila entre 0,1 y 1,4% en este grupo de pacientes.
Es debido al efecto trombogénico de los propios electrocatéteres,
al daño producido en el endotelio vascular y cardiaco y a la activación directa del sistema de coagulación y producción de plaquetas al manipular la aurícula (3).
Afortunadamente no se ha encontrado ningún caso en los pacientes estudiados en nuestra serie.
G.
Miscelánea
Para prevenir tromboembolismo se emplea tratamiento mediante anticoagulantes antes y despues del procedimiento y mediante heparina durante el propio procedmiento.
Las complicaciones derivadas de la anticoagulación incluyen hemorragia intracraneal,
gastrointestinal,
retroperitoneal y muscular (3).
Fig. 37
Otras complicaciones son la embolización de electrodos empleados durante la ablación. Fig. 38