- El TPH en sus diversas modalidades sigue siendo la única opción terapéutica con posibilidades de curación para muchos pacientes con patologías originadas por una población celular neoplásica,
ausente o malfuncionante derivada de la célula madre hematopoyética.
Qué es el TPH?
- El TPH es una inyección de progenitores hematopoyéticos para reponer tipos de células específicas
- Indicación: leucemias, linfomas,
hemoglobinopatías,
tumores sólidos (sarcoma de Ewing,
neuroblastoma,
tumores cerebrales),
inmunodeficiencias, enfermedades autoinmunes,
etc
- Tipos de TPH: Autólogo y Alogénico (familiar idéntico,
familiar no- idéntico y no emparentado)
Fuentes de progenitores hematopoyéticos: médula ósea,
sangre periférica y sangre del cordón umbilical.
Ventajas y desventajas de los diferentes tipos de TPH
Ventaja: mejor respuesta.
Desventaja: dificultad para encontrar donante,
enfermedad injerto contra huésped (EICH) más frecuente
Ventaja: menor toxicidad
Desventaja: menor respuesta, potencial para albergar células cancerígenas
- TPH de cordón umbilical versus TPH Alogénico
Ventaja: baja incidencia de EICH,
baja morbilidad y menor número de infecciones por virus. Rápido reconstitución de la inmunidad
Desventaja: retraso en la recuperación hematopoyética (menor número de progenitores hematopoyéticos)
Acondicionamiento: Quimioterapia, o quimioterapia más radiación corporal total en múltiples fracciones durante un periodo de 4-5 días.
PERIODOS DE FACTORES DE RIESGO BASADOS EN EL ESTADO DE LA INMUNIDAD
Periodo pre-prendimiento 0-30 días
- Pancitopenia y neutropenia severa,
bacteriemia importante Mucositis,
colitis pseudomembranosa,
colitis neutropénica.
Hongos (Aspergillus,
Cándida)
- Edema pulmonar,
neumonía,
neumonitis idiopática,
hemorragia alveolar difusa
- Syndrome venooclusivo
- Cistitis hemorrágica.
Periodo post-trasplante temprano: 30-100 días
- Deficiencia humoral y celular persistente
- Virus (CMV),
Hongos (Aspergilosis invasiva)
- Neumatosis intestinal,
colitis isquémica por microangiopatía
- EICH Agudo
- Síndrome pulmonar idiopático
Periodo post-trasplante tardío: a partir de los 100 días
- Progresiva recuperación de la función humoral y celular
- EICH crónico (complicación más frecuente)
- S.
linfoproliferativo
- Broquiolitis obliterante, daño difuso alveolar,
neumonitis intersticial
- Recidiva del tumor primitivo
- Fallo del injerto
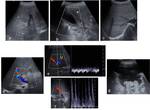
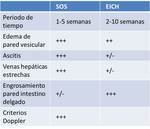
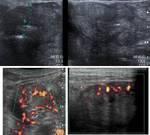
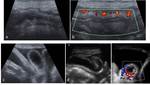
COMPLICACIONES HEPATOBILIARES
Síndrome de obstrucción sinusoidal (SOS)
- Obstrucción de los sinusoides,
hipertensión portal secundaria
- 1ª-4ª semana post trasplante.
Hiperbilirrubinemia>2 mg/ dl
- Clínica: hepatomegalia dolorosa,
ictericia,
aumento de peso
- Imagen.
Ecografía: alteración en la ecogenicidad del parénquima hepático,
vesícula pared engrosada.
Venas hepáticas estrechas.
Disminución/inversión flujo portal.
Curvas monofásicas de VH,
IR>0,8.
Ascitis.
Fig. 1
Enfermedad Injerto contra huesped (EICH)
- Células del sistema inmune del donante contra los tejidos del receptor
- 2ª-10ª semana post-trasplante
- Clínica: hepatomegalia dolorosa,
colestasis,
ictericia,
nauseas,
vómitos.
Siempre afectación de otro órgano,
típico la piel
- Imagen.
Ecografía: aumento difuso de la ecogenicid hepática,
hallazgo inespecífico. Muy importante la correlacción clínica y la función hepática.
Table 1 y Table 2
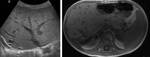
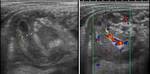
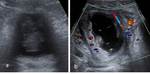
Infecciones Hepáticas
- Bacterias y hongos
- Clínica: fiebre,
hepatomegalia dolorosa,
neutropenia
- Micro-abscesos en hígado,
bazo y riñones en casos severos
- Imagen.
Ecografía: múltiples lesiones hipoecoicas,
en diana. TC: lesiones hipoatenuadas con anillo que realza.
MR: lesiones hipointensas en T1 e hiperintensas en T2,
realce en anillos tras el Gd.
Fig. 2 y Fig. 3
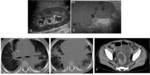
COMPLICACIONES GASTROINTESTINALES
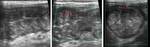
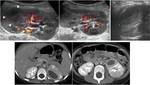
Colitis neutropénica (Tiflitis)
- Daño en la mucosa del ciego secundaria a la quimioterapia,
radioterapia e inmunosupresión
- Periodo pre-prendimiento: 0-30 días post-trasplante
- Clínica: dolor abdominal,
fiebre,
neutropenia
- Imagen.
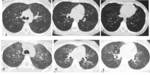
Ecografía: distensión,
engrosamiento circunferencial e hiperemia del ciego y colon ascendente,
en ocasiones afectación del íleon terminal y del apéndice.
Edema y ulceración de la mucosa,
a veces necrosis y perforación. Diagnóstico diferencial con apendicitis aguda.
Fig. 4 y Fig. 5
Colitis pseudomembranosa
- Daño producido por las toxinas del Clostridium difficile tras un periodo prolongado de antibióticos de amplio espectro
- Periodo pre-prendimiento: 0-30 días
- Clínica: diarrea,
dolor abdominal y fiebre
- Imagen: pancolitis,
engrosamiento del colon transverso y descendente.
Signo del acordeón. Haustras engrosados, edema de la mucosa/submucosaa.
Fig. 6
Enfermedad injerto contra huésped (EICH)
- Daño producido por los linfocitos del donante en las células epiteliales del receptor
- 2ª-10ª semana post-trasplante
- Clínica: dolor abdominal y diarrea.
Alteración de la función hepática. Eritema,
erupción maculopapular en piel
- Imagen: alteración del tracto gastrointestinal, grosor de asas aumentado,
realce difuso de la mucosa,
en ocasiones asas dilatadas llenas de líquido.
Infiltración de la grasa mesentérica.
Fig. 7 y Fig. 8
Enterocolitis Infecciosa
- Bacterias,
hongos y virus,
Rotavirus,
Adenovirus y Citomegalovirus (CMV).
El CMV es una de las causa más importante de las complicaciones infecciosas,
relacionado con tasa de mortalidad alta
- Periodo post-trasplante temprano: 30-100 días
- Clínica: fiebre y diarrea
- Imagen no específica,
engrosamiento de la pared intestinal,
ascitis y cambios inflamatorios adyacentes región íleocecal
Neumatosis benigna
- Secundario al tratamiento con esteroides,
hiperplasia de las placas de Peyer
- Defectos mucosos a través de los cuales el gas puede emigrar,
puede llegar hasta sistema portal intrahepático
- Asintomática.
Tratamiento conservador
- Imágenes: Neumatoisis en la pared intestinal, a veces neumoperitoneo también puede verse gas en porta.
Fig. 7d.
COMPLICACIONES RENALES Y DEL TRACTO URINARIO
Cistitis hemorrágica
- Dos formas de presentación:
- Temprana,
a los pocos días del trasplante,
producida por ciclofosfamida,
tratamiento conservador
- Tardía,
reactivación del virus BK,
a veces tratamiento quirúrgico
- Clínica: Hematuria y disuria
- Imagen.
Ecografía:engrosamiento de la pared vesical e hiperemia.
Mucosa esfacelada,
coágulos intravesicales.
Fig. 9
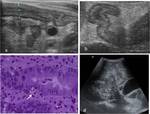
Pielonefritis aguda y abscesos renales
- Bacterias y hongos
- Periodo pre-prendimiento
- Clínica: fiebre,
síntomas de infección de orina
- Imagen.
Ecografía: área focal de alteración en la ecogenicidad.
Ecografía Power Doppler,
hipoperfiusión local, formación de abscesos.
TC: zona bien delimitada sin realce,
extensión corticomedular. Fig. 10 y Fig. 11
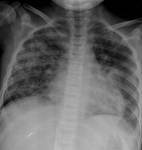
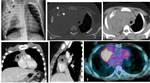
COMPLICACIONES PULMONARES
TEMPRANAS
- Neumonitis intersticial (infecciosa y no-infecciosa), neumonía,
edema,
hemorragia pulmonar,
tromboembolismo
- Periodo post-trasplante temprano: de 0 a 100 días
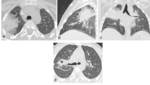
- Neumonitis Infecciosa: CMV,
Virus Respiratorio syncytial,
Adenovirus,
Herpes virus 6,
Pneumocystis jiroveci
- Neumonitis no- infecciosa: Insulto vascular secundario a QT y radioterapia
- Infección pulmonar: neutropenia prolongada.
Aspergillus,
Cándida Chrysosporium y Mucor.
Fig. 12 y Fig. 13
TARDIAS
- EICH crónica,
bacterias,
hongos y virus igual que en la fase temprana
- Bronquiolitis obliterante obstructiva.
Fig. 14
- Enfermedad restrictiva secundaria a toxicidad y efectos de la radiación
COMPLICACIONES MUSCULOESQUELÉTICAS
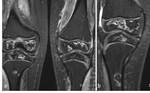
- Osteoporosis,
osteopenia y osteonecrosis
- Periodo post-trasplante tardío
- Causas: irradiación,
tratamiento corticoideo,
inactividad,
malnutricición
- Necrosis avascular.
Fig. 15
- A largo plazo: encondromas,
osterocondromas,
alteraciones metafisarias
COMPLICACIONES NEUROLÓGICAS
- Infección SNC (virus,
hongos,
parásitos)
- Sangrado intracraneal
- Neurotoxicidad por medicamentos (ciclosporina,
acyclovir)
- Recidiva de la enfermedad
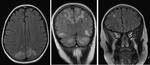
Infección por Aspergillus
- Factores: inmunosupresión y neutropenia prolongada
- Periodo post-trasplante tardío,
a partir de 100 días
- Clínica inespecífica: convulsión,
dolor de cabeza, nivel de conciencia alterado
- El 90% de pacientes presentan infección pulmonar por hongos, EICH II–IV
- No hay un método fiable para la detección y diagnóstico precoz.
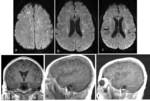
- Imagen.
Dos formas de presentación,
múltiples lesiones pequeñas redondas o bien abscesos cerebrales fúngicos.
Ambos tipos restrigen a la Difusión.
Las lesiones son más evidentes en Difusión que en T1 o T2 .
Fig. 16
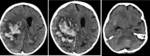
Sangrado cerebrovasculares
- Hematomas subdurales los más frecuentes, secundarios a la trombocitopenia
- La Hemorragia pueder focal o difusa. Fig. 17
Síndrome de Encefalopatía Reversible Posterior
- Factores de riesgo.
Hipertensión,
agentes inmunosupresores (ciclosporina,
tacrolimus y corticoides)
- Clínica.
Dolor de cabeza, convulsiones,
pérdida de la visión,
pérdida de conciencia
- Mecanismo: multifactorial,
alteración en la barrera hemato-encefálica,
extravasación de líquidos que contienen sangre o macromoléculas, resultando un edema vasogénico córtico-subcortical
- Imagen.
RM: hiperintensidad en T2 córtico-subcortical,
más frecuente en lóbulos parietooccipitales,
también frontal y temporal posterior.
Fig. 18
COMPLICACIONES TARDÍAS
EICH crónico
- Periodo tardío más de 100 días post-trasplante.
- Hígado,
clínica insidiosa, se requiere biopsia hepática para el diagnóstico
- Tracto gastrointestinal, típica la presenica de estenosis intestinal
Síndrome linfoproliferativo
- Crecimiento descontrolado del virus del Epstein Barr (donante infectado),
proliferación de linfocitos B
- El cuadro varía desde una mononucleosis a un linfoma no Hodgkin fulminante
- Imagen: linfoadenopatías,
hepatoesplenomegalia y ascitis
Segundos tumores y recurrencias
- Mielodisplasia y leucemia mieloide,
después de TPH autólogo
- Linfoma y síndrome linfoproliferativo, después de TPH alogénico
- Tumores sólidos,
latencia larga: carcinomas,
melanomas,
etc
- Recurrencias de la enfermedad primaria,
dentro del primer año y después de TPH autólogo.
Fig. 19