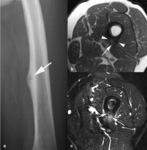
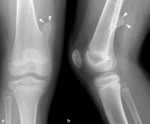
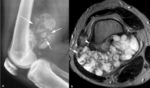
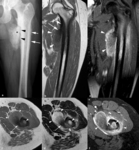
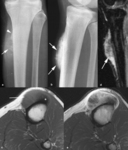
La cortical ósea es una capa densa de hueso compacto situada por fuera de la capa trabecular o esponjosa en donde se encuentra la médula ósea y los vasos sanguíneos.
El periostio es una estructura compleja compuesta de una capa externa fibrosa y una capa interna con potencial osteogénico que se fija a la cortical por medio de las fibras de Sharpey.
Esta estructura cubre a la cortical del hueso en su totalidad,
excepto las superficies articulares,
las zonas de inserción de ligamentos y tendones,
la superficie de la rótula y los huesos sesamoideos.
Las lesiones y tumores óseos corticales son lesiones superficiales excéntricas que se originan en la cortical y que pueden extenderse al espacio subperióstico.
El término yuxtacortical hace referencia a lesiones cuyo origen es extracortical y se dividen en periósticas o parostales.
El origen de una lesión ósea cortical o yuxtacortical es más fácil de definir en la RM y en la TC que en la radiografía simple obtenida en dos proyecciones ortogonales.
Sin embargo,
es frecuente que las lesiones corticales y yuxtacorticales se agrupen en lesiones óseas superficiales porque diferenciar entre ambas no siempre es posible.
El diagnóstico diferencial de estas lesiones es amplio e incluye variantes anatómicas y anomalías del desarrollo,
procesos inflamatorios e infecciosos,
lesiones y procesos reparativos post-traumáticos,
tumores benignos y malignos y seudotumores.
LESIONES Y TUMORES CORTICALES
Las lesiones y tumores corticales son lesiones óseas excéntricas que provocan destrucción o proliferación ósea en la cortical del hueso.
La mayoría son benignas,
provocan destrucción y se localizan en la metáfisis de pacientes jóvenes (Tabla 1).

Table 1: Diagnóstico diferencial de las lesiones y tumores corticales.
DESTRUCCIÓN ÓSEA
Localización epifisaria
Osteolisis post-traumática
La osteolisis post-traumática es poco frecuente y se caracteriza por la destrucción progresiva del hueso tras un episodio único o repetido de traumatismos menores o mayores.
La osteolisis post-traumática comparte algunas características con las fracturas de estrés.
La osteolisis de la clavícula es frecuente en profesionales o atletas con actividades que sobrecargan la articulación acromioclavicular (osteolisis por fatiga),
mientras que la osteolisis del pubis es frecuente en pacientes con osteoporosis (osteolisis por insuficiencia).
El proceso patológico subyacente es desconocido y el proceso puede comenzar a las dos o tres semanas o incluso años después del traumatismo.
Se han sugerido como posibles mecanismos la isquemia,
la disfunción del sistema nervioso autónomo y la sinovitis reactiva.
La mayoría de los pacientes refieren dolor persistente y signos inflamatorios tras el episodio traumático.
Los hallazgos radiológicos dependen de la fase evolutiva de la lesión.
Las radiografías realizadas inmediatamente tras el traumatismo suelen mostrar un hueso normal.
Los signos iniciales pueden revelar una fractura de estrés,
seguida por irregularidad cortical y erosiones,
quistes subcondrales y finalmente osteolisis completa del hueso.
En ocasiones pueden verse áreas densas en los tejidos blandos adyacentes que corresponden a hueso destruido (Figuras 1 y 2).
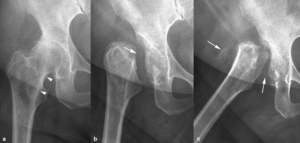
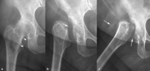
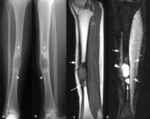
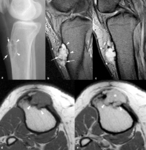
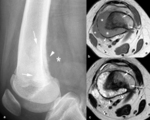
Fig. 1: Osteolisis post-traumática en una mujer de 76 años con dolor en la cadera derecha. (a). La radiografía anteroposterior muestra osteoporosis, una reacción perióstica compacta (puntas de flechas) adyacente al cuello femoral y una artropatía degenerativa coxofemoral. La radiografía anteroposterior (b) y axial (c) de la cadera derecha obtenida 8 meses más tarde demuestra osteolisis completa del cuello femoral y de la mayor parte de la epífisis, de bordes lisos y osificación heterotópica en los tejidos blandos adyacentes (flechas).
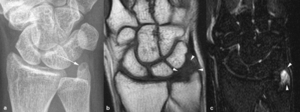
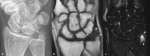
Fig. 2: Osteolisis post-traumática en una mujer de 30 años con historia de traumatismo leve en carpo derecho en la infancia y dolor selectivo en la epífisis del cúbito de años de evolución. (a). La radiografía oblicua del carpo muestra una lesión osteolítica de borde bien definido en la apófisis estiloides del cúbito (flecha). En las imágenes coronales TSE-T1 (b) y TSE-T2 con supresión grasa selectiva (c) se ve edema (puntas de flechas) en la médula ósea de la apófisis estiloides del cúbito y en los tejidos blandos adyacentes. Se realizó exéresis de la apófisis estiloides del cúbito y el estudio histológico demostró fibrosis con trabéculas atrapadas y regeneradas con un ribete osteoblástico compatible con osteolisis post-traumática.
En todos los casos,
la RM demuestra edema en la médula ósea y en los tejidos blandos adyacentes,
independientemente de la fase evolutiva de la lesión (Figura 2).
Las opciones terapéuticas disponibles son la inmovilización y la resección del extremo distal del hueso involucrado.
El diagnóstico se realiza por exclusión y la infección es el principal diagnóstico diferencial,
especialmente en los casos en que la progresión es muy rápida.
Localización metafisaria
En pacientes menores de 20 años,
el diagnóstico diferencial de las lesiones corticales metafisarias que provocan destrucción ósea,
incluye el desmoide cortical y el fibroxantoma,
y en pacientes entre 20 y 40 años,
el osteoma osteoide y el quiste óseo aneurismático superficial.
Desmoide cortical
El desmoide cortical o irregularidad de la metáfisis distal del fémur,
es una lesión autolimitada muy frecuente en niños y adolescentes menores de 15 años,
que se origina en la cortical posterointerna de la metáfisis distal del fémur.
Suele ser bilateral (75%) y diagnosticarse de forma incidental en las radiografías,
aunque puede presentarse con dolor e inflamación local.
Los hallazgos radiológicos son diagnósticos en la mayoría de los casos.
En las radiografías anteroposteriores se manifiesta como una irregularidad cortical o una lesión radiolucente de borde escleroso en la parte posterointerna de la metáfisis distal del fémur con o sin periostitis asociada (Figura 3).
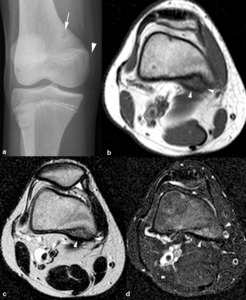
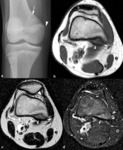
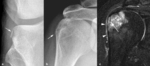
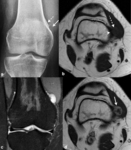
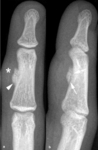
Fig. 3: Desmoide cortical en una niña de 12 años asintomática con traumatismo contuso en rodilla izquierda. (a). La radiografía oblicua muestra una lesión radiolucente con borde escleroso en la metáfisis distal del fémur (flecha) y una pequeña calcificación (punta de flecha) en el área del ligamento colateral interno. Las imágenes sagital TSE-T1 (b) y axiales TSE-T2 (c) y TSE-T2 con supresión grasa selectiva (d) confirman la localización de la lesión en la cortical posterior e interna de la metáfisis distal del fémur. La lesión presenta un borde hipointenso (puntas de flechas) y su porción central es hipointensa en secuencias potenciadas en T1, hiperintensa en las potenciadas en T2 y muy hiperintensa en las potenciadas en T2 con supresión grasa selectiva.
En algunos casos,
el desmoide cortical presenta un aspecto más agresivo,
con espiculaciones y reacción perióstica que puede simular un osteosarcoma.
Aunque la localización y la bilateralidad suelen ser suficientes para establecer el diagnóstico,
la RM puede utilizarse en casos dudosos para confirmar el diagnóstico.
En la RM,
el desmoide cortical se manifiesta como una lesión cortical bien definida,
hipointensa en secuencias potenciadas en T1 e hiperintensa con un borde periférico hipointenso en las potenciadas en T2 y tras la administración intravenosa de contraste (Figura 3).
La ausencia de extensión a la médula ósea excluye el diagnóstico de osteosarcoma o de osteomielitis.
El diagnóstico radiológico de esta entidad es muy importante porque histológicamente también puede simular un osteosarcoma.
Fibroxantoma
El fibroxantoma es un término histopatológico que incluye el fibroma no osificante y el defecto fibroso cortical.
Son lesiones pseudotumorales de etiología desconocida,
caracterizadas por proliferación de fibroblastos e histiocitos que contienen células gigantes multinucleadas de tipo osteoclástico.
Son lesiones asintomáticas más frecuentes en varones menores de 20 años,
involucionan espontáneamente con el tiempo y se diferencian por el tamaño,
el defecto fibroso cortical es más pequeño (≤ 2 cm) que el fibroma no osificante (> 2 cm).
La mayoría se localizan en la cortical de la metáfisis distal de los huesos largos de las extremidades inferiores,
sobre todo en la rodilla.
Los hallazgos radiológicos son diagnósticos.
El defecto fibroso cortical se manifiesta como una lesión osteolítica excéntrica de base cortical,
con un borde escleroso periférico.
Con el crecimiento,
migra hacia la diáfisis y se puede asociar con esclerosis parcial de la lesión.
Las lesiones mayores (fibroma no osificante) son más alargadas,
tienen un aspecto lobulado y pueden asociarse con adelgazamiento o expansión de la cortical (Figura 4).
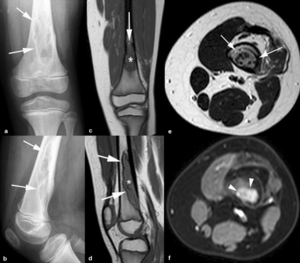
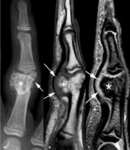
Fig. 4: Radiografías anteroposterior (a) y lateral (b) el fémur izquierdo. Lesión osteolítica excéntrica en la metáfisis distal del fémur, polilobulada, de borde escleroso periférico (flechas). En las imágenes coronal (c) y sagital (d) TSE-T1, la lesión muestra un borde periférico hipointenso (flechas) que corresponde con el margen escleroso que se ve en las radiografías y una zona central de señal intermedia (asteriscos). La señal del resto de la médula ósea es normal y la lesión no se extiende a los tejidos blandos adyacentes. La lesión es de señal heterogénea con áreas hiper e hipointensas en la secuencia potenciada en T2 (flechas) (e) y presenta un realce homogéneo e intenso (puntas de flechas) en la secuencia TEG-T1 con supresión grasa selectiva y contraste intravenoso (f).
Las características en RM dependen de la proporción de tejido fibroso,
colágeno,
histiocitos,
hemosiderina y de hueso trabecular.
La intensidad de señal es hipointensa en secuencias potenciadas en T1,
hipo o hiperintensa en las potenciadas en T2 y habitualmente muy hiperintensa tras la administración intravenosa de contraste (Figura 4).
Las lesiones involucionadas son de señal similar a la médula ósea normal y pueden presentar una expansión leve o contener áreas hipointensas que corresponden a la matriz esclerosa.
En raras ocasiones,
los fibromas no osificantes forman parte del síndrome de Jaffe-Campanacci que incluye además alteraciones congénitas extraesqueléticas como manchas café con leche,
retraso mental,
hipogonadismo o criptorquidea,
anomalías oculares y malformaciones cardiovasculares.
Osteoma osteoide
El osteoma osteoide es un tumor osteoblástico benigno,
más frecuente en niños,
adolescentes y adultos jóvenes entre 20-40 años y su prevalencia es el doble en hombres que en mujeres.
Entre el 20-30% de los pacientes presentan dolor que empeora por la noche y mejora con antiinflamatorios no esteroideos o aspirina.
La localización más frecuente es en la cortical de la metáfisis del fémur y la tibia.
La radiografía simple suele mostrar un nido central osteolítico menor de 1,5 cm con esclerosis reactiva periférica (Figura 5).
El nido es más fácil de demostrar en TC o en RM (Figuras 5 y 6),
puede presentar una calcificación central o estar totalmente calcificado y con contraste intravenoso,
el realce es homogéneo o periférico.
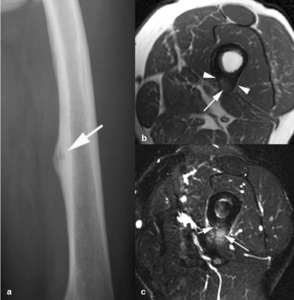
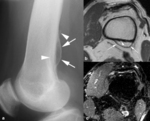
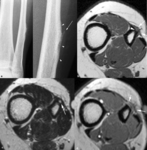
Fig. 5: Osteoma osteoide subperióstico en la diáfisis del fémur de un niño de 9 años. (a). La radiografía oblicua demuestra un nido osteolítico (flecha) y un área fusiforme de engrosamiento cortical. Las imágenes axiales TSE-T1 (b) y TSE-T2 con supresión grasa selectiva (c) muestran el engrosamiento cortical (puntas de flechas) y el nido (flechas largas) hipointenso en secuencias potenciadas en T1 e hiperintenso en las potenciadas en T2 asociado con edema en el hueso reactivo (flecha corta), en la médula ósea y en los tejidos blandos adyacentes.
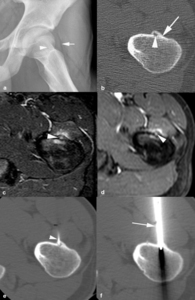
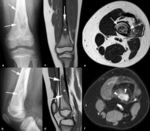
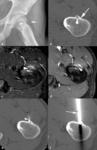
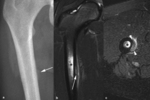
Fig. 6: Osteoma osteoide en un adolescente de 19 años. (a). La radiografía oblicua muestra un mínimo desplazamiento lateral de la línea grasa glútea izquierda (flecha) y una esclerosis sutil en el cuello del fémur (punta de flecha). (b). El estudio de TC demuestra una lesión oval hipodensa subperióstica de 3 mm en la metáfisis proximal del fémur izquierdo (punta de flecha) y un engrosamiento e hiperostosis cortical (flechas). (c). En las secuencias TSE-T2 con supresión grasa selectiva, el nido es hiperintenso (punta de flecha) y se asocia con edema en la cortical, en la médula ósea y en los tejidos blandos adyacentes. (d). El nido (punta de flecha) y el edema adyacente aumentan de señal tras la administración intravenosa de contraste. (e, f). Las imágenes de TC muestran la colocación de la aguja de radiofrecuencia (punta de flecha) a través de una cánula (flecha) para la coagulación térmica percutánea del osteoma osteoide.
En RM,
el nido es hipointenso en secuencias potenciadas en T1 e intermedio o hiperintenso en las potenciadas en T2.
El edema reactivo en la médula ósea y en los tejidos blandos adyacentes es hiperintenso en secuencias potenciadas en T2 y aumenta de señal con contraste intravenoso (Figuras 5 y 6).
Histológicamente,
el nido está compuesto de un estroma muy vascularizado,
probablemente responsable de la esclerosis y del edema adyacentes.
El diagnóstico diferencial incluye el absceso de Brodie,
el hemangioma cortical,
la fractura de estrés y el osteosarcoma superficial.
La calcificación central del nido en el osteoma osteoide lo diferencia de la calcificación excéntrica del secuestro en la osteomielitis crónica.
La localización en la diáfisis y la ausencia de edema en la médula ósea y en los tejidos blandos adyacentes sugiere el diagnóstico de hemangioma cortical.
La morfología oval del nido es la clave para diferenciarlo de la radiolucencia lineal que caracteriza a la fractura de estrés.
El osteosarcoma superficial es un tumor excepcional (< 0,1% de los osteosarcomas) que se presenta en el mismo grupo de edad del osteoma osteoide.
Aunque el diagnóstico diferencial puede ser difícil incluso histológicamente,
el osteosarcoma suele manifestarse con osificación,
erosión y engrosamiento cortical y reacción perióstica espiculada.
En la actualidad,
el tratamiento de elección es la destrucción del nido mediante coagulación térmica percutánea guiada por imagen (Figura 6).
En los casos en que esta técnica no es posible,
se realiza la exéresis quirúrgica.
Quiste óseo aneurismático superficial
El quiste óseo aneurismático (QOA) es un pseudotumor raro de etiología desconocida,
constituido por espacios llenos de sangre de tamaño variable separados por septos del tejido conectivo que contienen trabé́culas del hueso o tejido osteoide y cé́lulas gigantes osteoclásticas.
En ocasiones se presenta asociado a tumores benignos o malignos.
La mayoría de los QOA son medulares y se localizan en la metáfisis de un hueso largo (tibia,
fémur,
húmero).
El aspecto radiológico clásico del QOA es el de una lesión osteolítica excéntrica de borde escleroso periférico.
En ocasiones,
presenta trabéculas finas en su interior.
La edad de presentación del QOA superficial (subperióstico y cortical) es entre 20 y 30 años y a diferencia del QOA medular,
es más frecuente en mujeres.
Los QOA subperiósticos son más frecuentes (12-20%) que los corticales (7%),
se localizan en la metáfisis o en la diáfisis o son metafisodiafisarios y erosionan la superficie externa de la cortical.
En la RM y en la TC suele verse la cortical adelgazada y una línea fina que corresponde al margen interno de la cortical.
El tamaño del componente exofítico de la lesión siempre es mayor que el componente subperióstico y la mayoría de las lesiones muestran niveles líquido-líquido en su interior (Figura 7).
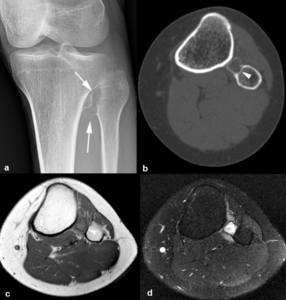
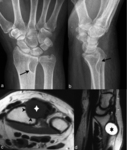
Fig. 7: Quiste óseo aneurismático subperióstico en una mujer de 25 años. (a). La radiografía oblicua muestra una lesión osteolítica (flechas) que expande y erosiona la cortical de la metáfisis proximal del peroné. La TC (b) y la RM (c, d) confirman el origen subperióstico de la lesión y muestran el adelgazamiento de la cortical (puntas de flechas). Los niveles líquido-líquido en el interior de la lesión y el edema de los tejidos blandos adyacentes son evidentes en las secuencias TSE-T1 (c) y TSE-T2 y con supresión grasa selectiva (d).
Los QOA corticales se localizan en la metáfisis,
el tamaño del componente exofítico suele ser similar al del componente cortical y tienden a tener un aspecto más agresivo que los subperiósticos.
Diferenciar entre QOA corticales y subperiósticos no siempre es posible,
pero esto no modifica su manejo terapéutico porque en ambos el tratamiento de elección es quirúrgico.
Aunque el QOA es la lesión que presenta con más frecuencia niveles líquido-líquido,
este hallazgo se ha descrito en el osteosarcoma telangiectásico,
el condroblastoma,
el tumor de células gigantes,
el osteoblastoma,
algunas metástasis y en el plasmocitoma,
todas ellas excepcionales en la superficie ósea.
Localización diafisaria
El principal diagnóstico diferencial de las lesiones corticales diafisarias que provocan destrucción ósea incluye la displasia osteofibrosa en niños y adolescentes (< 20 años) y el adamantinoma en adultos jóvenes (20-40 años).
Displasia osteofibrosa
La displasia osteofibrosa (lesión de Kempson-Campanacci) es una lesión pseudotumoral rara y poco conocida,
formada por tejido fibroso y óseo.
Se localiza de forma casi exclusiva en la cortical anterior de la diáfisis de la tibia (90%) en niños o adolescentes menores de 20 años.
Los pacientes suelen estar asintomáticos y consultan por la deformidad progresiva que ocasiona el ensanchamiento y la incurvación de la tibia.
Los hallazgos radiológicos consisten en una lesión osteolítica cortical con expansión y adelgazamiento de la cortical,
rodeada de un borde escleroso que oblitera parcialmente la cavidad medular (Figura 8).
En ocasiones presenta una matriz en vidrio esmerilado similar a la displasia fibrosa o se asocia con incurvación anterior de la tibia,
fractura patológica y pseudoartrosis.
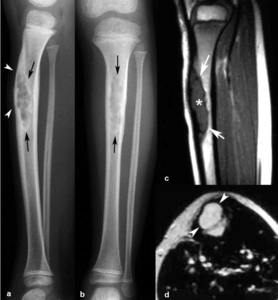
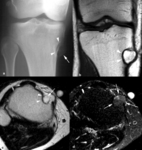
Fig. 8: Displasia osteofibrosa en un niño de 7 años con deformidad progresiva de la tibia derecha. Las radiografías anteroposterior (a) y lateral (b) muestran incurvación de la tibia (puntas de flechas) y una lesión osteolítica en la cortical anterior de diáfisis de la tibia (flechas) con expansión y adelgazamiento de la cortical y un borde escleroso que oblitera parcialmente el canal medular. Imágenes sagital TSE-T1 (c) y axial TSE-T2 (d). La lesión es polilobulada, de localización predominantemente cortical, hipointensa (asterisco) con un halo periférico muy hipointenso (flechas) en secuencias TSE-T1 e hiperintensa homogénea en las potenciadas en T2 (puntas de flechas).
En RM,
la lesión suele ser hipointensa en secuencias potenciadas en T1 e hipo,
iso o hiperintensa en las potenciadas en T2 (Figura 8).
Con contraste intravenoso,
el realce es heterogéneo e intenso.
El diagnóstico diferencial debe hacerse con la displasia fibrosa monostótica y el adamantinoma.
La displasia fibrosa monostótica se presenta a partir de los 10 años de vida y se manifiesta como una lesión osteolítica central,
sin margen escleroso ni expansión excéntrica,
que erosiona la cortical y tiene un aspecto en vidrio esmerilado.
A diferencia de la displasia osteofibrosa,
el adamantinoma se presenta en grupo de edad algo mayor (20-40 años),
suele ser más agresivo,
con márgenes mal definidos,
infiltración de toda la cavidad medular y extensión a los tejidos blandos adyacentes.
El comportamiento local de la displasia osteofibrosa es variable e impredecible.
Aunque la mayoría de las lesiones desaparecen o permanecen estables cuando se presentan en la primera década de la vida,
en otros,
la evolución es agresiva,
afectando a la mayor parte de la tibia con deformidad severa.
La cirugía no cambia la evolución espontánea de la displasia osteofibrosa durante la etapa de crecimiento y recidiva en el 65-100% de los casos entre los 8 meses y los 2 años tras la cirugía.
Adamantinoma
El adamantinoma es un tumor epitelial raro,
localmente agresivo y de bajo grado de malignidad,
más frecuente en hombres entre 20 y 40 años.
La cortical anterior de la diáfisis de la tibia es la localización más habitual (83%),
seguida por el peroné,
el húmero y el fémur.
Puede presentarse en múltiples localizaciones simultáneas.
La inflamación local con o sin dolor asociado y la deformidad por incurvación de la tibia es la forma de presentación más habitual.
En la radiografía simple se manifiesta como una lesión cortical osteolítica bien definida,
habitualmente rodeada de esclerosis.
Puede presentar septos finos en su interior,
expandir o destruir la cortical,
afectar a todo el hueso o asociarse con lesiones satélites separadas por zonas de esclerosis,
extenderse a la médula ósea y a los tejidos blandos adyacentes (Figura 9).
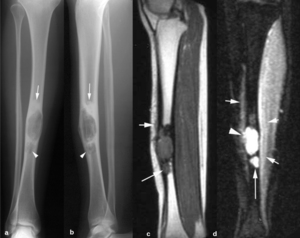
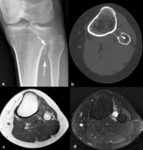
Fig. 9: Adamantinoma en la tibia izquierda en un hombre de 27 años. Radiografías anteroposterior (a) y lateral (b) de la pierna izquierda. Lesión osteolítica en la cortical anterior del tercio medio de la diáfisis de la tibia con expansión de la cortical, esclerosis reactiva adyacente (flechas) y una pequeña lesión osteolítica satélite (puntas de flechas) en continuidad con la lesión principal. En las imágenes sagital TSE-T1 (c) y coronal STIR (d), la lesión ocupa toda la cavidad medular, rompe la cortical (punta de flecha), es de señal intermedia homogénea en secuencias potenciadas en T1 y muy hiperintensa en STIR y se asocia con una lesión satélite en su parte periférica (flechas largas) y con edema en los tejidos blandos adyacentes (flechas cortas).
La RM debe hacerse para analizar la extensión en la cavidad medular y en los tejidos blandos adyacentes.
La lesión es de señal homogénea e intermedia en secuencias potenciadas en T1,
homogénea o heterogénea pero siempre muy hiperintensa en las potenciadas en T2 y realza intensamente con contrate intravenoso (Figura 9).
El principal diagnóstico diferencial es la displasia osteofibrosa,
una lesión cortical en pacientes más jóvenes (< 20 años) que no se extiende a la médula ósea adyacente.
El tratamiento es quirúrgico,
recidiva con frecuencia y la supervivencia a los 10 años es mayor del 80%.
Localización epifisaria o metafisaria
Las lesiones por avulsión y los abscesos de Brodie son lesiones corticales que provocan destrucción ósea y pueden localizarse tanto en las epífisis como en las metáfisis.
Lesiones por avulsión
Una fuerza anormal sobre los tendones o ligamentos puede producir una avulsión de sus inserciones en la cortical del hueso.
Son comunes entre los deportistas,
sobre todo en gimnastas,
y jugadores de fútbol y béisbol y más frecuentes en la pelvis,
hombro,
codo,
rodilla,
tobillo y pie.
Los hallazgos radiológicos son característicos.
Consisten en la separación de un fragmento de la cortical en las zonas de inserción de ligamentos o tendones (Figura 10).
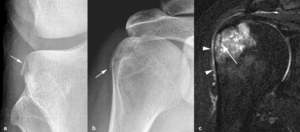
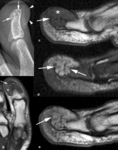
Fig. 10: Lesiones por avulsión traumática. (a). La radiografía anteroposterior de la rodilla derecha demuestra un fragmento óseo adyacente a la metáfisis externa de la tibia (flecha) por avulsión del ligamento colateral externo. (b). La radiografía anteroposterior del hombro derecho de otro paciente muestra un fragmento óseo adyacente al troquiter (flecha). (c) La imagen coronal TSE-T2 con supresión grasa selectiva se ve la línea de fractura del troquiter hipointensa (flecha) y el edema de la médula ósea (asterisco) y en los tejidos blandos (puntas de flechas) adyacente.
Cuando la lesión se cronifica,
puede presentar osteolisis o proliferación ósea y simular un proceso infeccioso o un tumor.
En la RM,
las lesiones por avulsión se asocian con importante edema en la médula ósea y en los tejidos blandos adyacentes (Figura 10).
La localización característica de las lesiones por avulsión y la historia clínica son los hallazgos más útiles para diferenciarlas de procesos infecciosos o neoplásicos.
Absceso de Brodie
El absceso de Brodie es una forma de osteomielitis subaguda o crónica que puede localizarse en la cavidad medular o en la cortical ósea.
Los síntomas son leves,
la fiebre no es frecuente y la analítica suele ser normal.
En la radiografía simple se manifiesta como una lesión osteolítica con un borde escleroso (Figura 11) que suele localizarse en las metáfisis de pacientes adultos o en las epífisis de los niños.
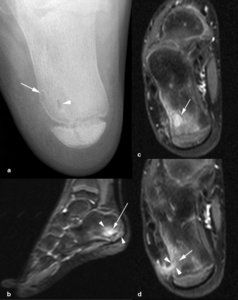
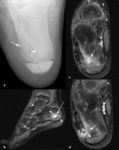
Fig. 11: Absceso de Brodie en una niña de 11 años con dolor en el talón y eritema cutáneo. (a). La radiografía axial de calcáreo demuestra dos lesiones osteolíticas con borde escleroso periférico en la cortical (flecha) y en la medular (punta de flecha) de la metáfisis. (b). En la imagen sagital STIR se ve una de las lesiones, de señal muy hiperintensa con un borde hipointenso (flecha), rodeada de hiperseñal mal definida en la médula ósea y en los tejidos blandos adyacentes (puntas de flechas). (c, d). Las imágenes axiales TSE-T1 con supresión grasa selectiva tras la administración de contraste intravenoso demuestran el realce homogéneo de los abscesos (flechas), hiperseñal en la médula ósea adyacente y un trayecto fistuloso hiperintenso (puntas de flechas) que comunica el absceso cortical con los tejidos blandos adyacentes.
La imagen típica en RM es la de una lesión en diana formada por una capa externa fibrótica (hipointensa en T1 y T2),
una media hiperintensa en T1 y T2 que corresponde a tejido de granulación y el propio absceso que es hipointenso en T1 e hiperintenso en T2.
Con contraste intravenoso presenta un realce homogéneo o periférico.
La lesión suele asociarse con edema en la médula ósea y en los tejidos blandos adyacentes (Figura 11).
Cuando el absceso es pequeño y se localiza en la cortical puede simular un osteoma osteoide.
La calcificación que puede verse en el osteoma osteoide es central,
lo que lo diferencia de la calcificación excéntrica del secuestro que puede asociarse con el absceso de Brodie.
El diagnóstico del absceso de Brodie puede confirmarse con hemocultivos o por punción o curetaje de la lesión,
aunque a veces no es posible aislar un microorganismo.
PROLIFERACIÓN ÓSEA
Localización diafisaria
Las fracturas de estrés son la causa más frecuente de proliferación ósea en la cortical.
Fracturas de estrés
Las fracturas por estrés son lesiones comunes que se producen por la tracción muscular prolongada y repetida sobre un hueso normal (fracturas por fatiga) o por estrés fisiológico de un hueso desmineralizado (fracturas por insuficiencia).
La mayoría de las fracturas de estrés por fatiga se localizan en las extremidades inferiores,
especialmente en la tibia,
peroné y metatarsianos.
La pelvis,
el cuello del fémur y los cuerpos vertebrales son las localizaciones más frecuentes de las fracturas por insuficiencia.
Las alteraciones radiológicas dependen de la localización de la fractura y del tiempo transcurrido desde el traumatismo hasta la exploración radiológica.
Las fracturas que afectan a la cortical son más frecuentes en la diáfisis de los huesos largos.
Los hallazgos en las radiografías pueden ser normales,
mostrar una o más áreas lineales o circulares radiolucentes en la cortical y engrosamiento endóstico y perióstico (Figura 12).
En el hueso trabecular,
en las epífisis y en las metáfisis,
se manifiestan con esclerosis medular sin reacción perióstica.
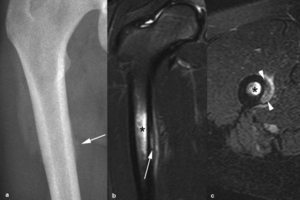
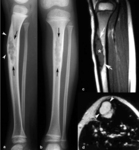
Fig. 12: Fractura de estrés en un jugador de fútbol de 20 años con dolor crónico en el muslo derecho. (a). La radiografía anteroposterior muestra una sutil reacción perióstica compacta (flecha). (b). Las secuencias axial TSE-T2 con supresión grasa selectiva y (c) coronal STIR demuestran edema en la médula ósea (asteriscos), en la cortical (puntas de flechas), en el periostio (flecha) y en los tejidos blandos adyacentes. La hiperseñal en la médula ósea y en la cortical son más sugestivos de una fractura de estrés que de una periostitis por tracción (síndrome de avulsión de los aductores).
Cuando la radiografía simple es normal o los hallazgos no son diagnósticos,
es necesaria la RM para confirmar el diagnóstico.
El hallazgo más precoz es el edema en la cortical,
en la cavidad medular y en los tejidos blandos adyacentes (Figura 12).
Una línea hipointensa de fractura en el área del edema confirma el diagnóstico.
El síndrome de avulsión de la inserción de los aductores consiste en una periostitis por tracción en la zona de inserción de los aductores en la diáfisis del fémur.
Se cree que esta entidad probablemente corresponda a la fase inicial de una fractura de estrés.
LESIONES Y TUMORES YUXTACORTICALES
Las lesiones y tumores yuxtacorticales pueden ser periósticas o parostales.
Las periósticas se originan de la capa más profunda del periostio y las parostales de la capa más superficial de la membrana perióstica.
Son lesiones excéntricas que provocan destrucción ósea,
erosión y remodelado cortical o proliferación ósea (Tabla 2).
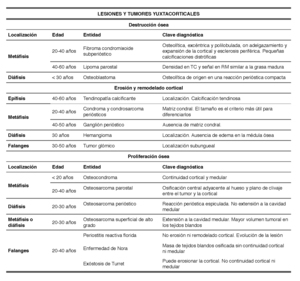
Table 2: Diagnóstico diferencial de las lesiones y tumores yuxtacorticales.
DESTRUCCIÓN ÓSEA
Localización metafisaria
El diagnóstico diferencial de las lesiones yuxtacorticales metafisarias que provocan destrucción ósea,
incluye el fibroma condromixoide superficial y lipoma parostal.
Fibroma condromixoide subperióstico
El fibroma condromixoide es el tumor benigno de estirpe condral menos frecuente.
Su localización ósea superficial es excepcional.
En la forma de presentación típica de este tumor,
los pacientes suelen ser menores de 20 años y la lesión se localiza en la cavidad medular de la metáfisis de los huesos largos de la extremidades inferiores.
En la radiografía convencional,
se manifiesta como una lesión osteolítica polilobulada de localización excéntrica con adelgazamiento y expansión de la cortical y esclerosis periférica.
En RM,
las secuencias potenciadas en T2 suelen mostrar una lesión polilobulada,
muy hiperintensa con septos finos y un borde periférico hipointensos.
La variante subperióstica del fibroma condromixoide es excepcional,
se presenta en un grupo de edad algo mayor (20-40 años) que la forma convencional (< 20 años) y el 50% se localizan en la superficie anterior de la metáfisis proximal de la tibia o en la metáfisis distal del fémur.
Los hallazgos radiológicos son similares a los del fibroma condromixoide medular,
excepto que suele asociarse con pequeñas calcificaciones distróficas que pueden ser incluso microscópicas (Figura 13).
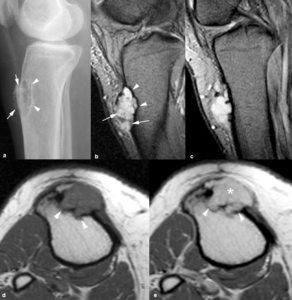
Fig. 13: Fibroma condromixoide subperióstico en un hombre de 29 años. (a). La radiografía lateral muestra una lesión osteolítica en la cortical anterior de la metáfisis proximal de la tibia con un borde escleroso (puntas de flechas) y pequeñas calcificaciones distróficas en su interior (flechas). Las imágenes (b, c) sagitales TEG-T2 y (d. e) axiales TSE-T1 sin y con contraste intravenoso demuestran el contorno polilobulado del tumor (puntas de flechas) que se extiende a la cortical anterior de la tibia, de señal intermedia homogénea en secuencias potenciadas en T1, muy hiperintensa con septos finos hipointensos (flechas) en las potenciadas en T2 y con realce homogéneo (asterisco) tras la administración de contraste intravenoso.
El diagnóstico diferencial debe hacerse con otros tumores superficiales más frecuentes en esta edad de presentación,
fundamentalmente con el condrosarcoma superficial.
El condrosarcoma superficial suele ser más grande que el fibroma condromixoide y la calcificación de la matriz irregular.
Lipoma parostal
Los lipomas son tumores óseos raros (0,1% de los tumores óseos benignos),
aunque su incidencia ha aumentado con el uso generalizado de la TC y la RM.
La mayoría de los casos descritos son intramedulares.
Los lipomas óseos superficiales son excepcionales.
En la actualidad los lipomas corticales y periósticos se agrupan en yuxtacorticales o parostales porque se les considera tumores de partes blandas íntimamente adheridos al periostio que pueden erosionar la cortical.
Los lipomas yuxtacorticales o parostales son más frecuentes entre los 40 y 60 años y no tienen predilección por el sexo.
La mayoría se localizan adyacentes a la metáfisis de los huesos largos.
Los pacientes suelen presentarse con una masa palpable indolora de crecimiento lento.
En las radiografías se manifiestan como lesiones radiolucentes expansivas de borde escleroso bien definido,
a veces con pequeñas calcificaciones centrales (Figuras 14 y 15).
Pueden asociarse con erosión o engrosamiento cortical o excrecencias y protuberancias óseas que no presentan continuidad con la cortical o la medular como haría un osteocondroma.
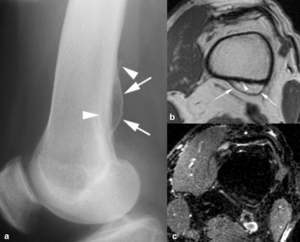
Fig. 14: Lipoma yuxtacortical o parostal en un hombre de 30 años con masa palpable en la rodilla. (a). En la radiografía lateral del fémur izquierdo se ve una lesión osteolítica expansiva con borde escleroso periférico (flechas) que erosiona la cortical posterior de la metáfisis proximal del fémur (puntas de flechas). En las imágenes axiales (b) TSE-T1 y (c) TSE-T2 con supresión grasa selectiva se ve que la lesión erosiona la cortical (puntas de flechas), presenta un borde periférico hipointenso (flechas) y es de señal similar a la grasa madura en secuencias potenciadas en T1. En la secuencia potenciada en T2 con supresión grasa selectiva, la lesión es predominantemente hipointensa con algún área hiperintensa por degeneración mixoide.
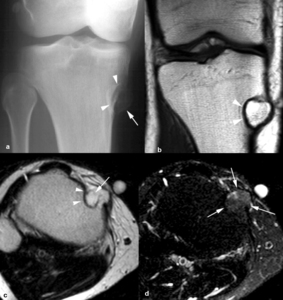
Fig. 15: Lipoma parostal en un hombre de 50 años con masa palpable en rodilla derecha. (a). Radiografía oblicua de la rodilla derecha. Lesión osteolítica con borde escleroso periférico (flechas) y erosión cortical (puntas de flechas) en la metáfisis proximal de la tibia. La RM demuestra la erosión de la cortical (puntas de flechas) y la lesión de señal hiperintensa con áreas lineales hipointensas (flechas) en secuencias TSE-T1 (b) y TSE-T2 (c). (d). En las secuencias TSE-T2 con supresión grasa selectiva, la lesión es de señal heterogénea (flechas) con áreas hipo e hiperintensas por degeneración mixoide.
El diagnóstico diferencial de los lipomas óseos superficiales en la radiografía simple incluye fibroma condromixoide,
absceso de Brodie y quiste óseo aneurismático.
Los hallazgos en TC y la RM son diagnósticos.
En TC presentan atenuación grasa y en RM son de señal hiperintensa en secuencias potenciadas en T1 y T2 e hipointensa en las secuencias con supresión grasa selectiva (Figuras 14 y 15).
En ocasiones son heterogéneos,
pueden mostrar áreas lineales hipointensas que corresponden con haces fibrovasculares características de los tumores de estirpe lipomatosa o área de degeneración mixoide o calcificación distrófica (Figura 15).
Localización diafisaria
Osteoblastoma perióstico
El osteoblastoma es un tumor benigno productor de osteoide relativamente raro (3% de los tumores óseos benignos),
diferente del osteoma osteoide y no simplemente su versión de mayor tamaño,
aunque ocasionalmente su aspecto radiológico es similar.
Puede originarse en cualquier hueso del esqueleto,
pero es mucho más frecuente en los arcos posteriores de la columna vertebral y en el sacro o en la cavidad medular de los huesos largos.
La localización superficial en los huesos largos es excepcional.
El osteoblastoma perióstico es más frecuente en hombres menores de 30 años (7-50 años) en la diáfisis de los huesos largos.
El dolor y la inflamación son los síntomas de presentación más comunes.
En las radiografías se manifiesta como una lesión osteolítica,
elongada y bien definida,
de origen en una reacción perióstica compacta (Figura 16) o como una lesión osteolítica con mineralización central asociada con engrosamiento o erosión cortical y reacción perióstica compacta.
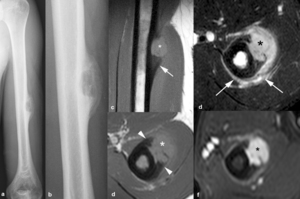
Fig. 16: Osteoblatoma perióstico en un hombre de 24 años con dolor en el brazo izquierdo. (a, b). Las radiografías anteroposterior y en detalle del húmero izquierdo muestran una lesión osteolítica expansiva en la diáfisis del húmero con pequeños focos de mineralización central. Las imágenes (c) sagital y (d) axial TSE-T1 demuestran el origen del tumor (asteriscos) en el periostio engrosado (puntas de flechas), la cortical intacta y el periostio elevado en la porción más inferior de la lesión (flecha). Imágenes axiales con supresión grasa selectiva (e) TSE-T2 y (f) TEG-T1 tras la administración intravenosa de contraste. La lesión (asteriscos) es de señal intermedia en secuencias potenciadas en T1, muy hiperintensa con hiperseñal mal definida en los tejidos blandos adyacentes (flechas) en las secuencias TSE-T2 y presenta un realce intenso tras la administración de contraste intravenoso.
En los casos aislados en los que se describen los hallazgos en RM,
los tumores eran de señal intermedia en secuencias potenciadas en T1 e hiperintensa en las potenciadas en T2,
mostraban realce intenso tras la administración intravenosa de contraste y se asociaban con edema en los tejidos blandos adyacentes (Figura 16).
El diagnóstico diferencial debe hacerse con otros tumores superficiales más frecuentes en esta edad de presentación como el condrosarcoma superficial,
el osteosarcoma perióstico y el osteosarcoma superficial.
Erosión y remodelado cortical
Localización epifisaria
Tendinopatía calcificante
La tendinopatía calcificante es una entidad frecuente caracterizada por el depósito intratendinoso de cristales de hidroxiapatita secundaria a degeneración o necrosis de los tejidos blandos e hipoxia que provocan metaplasia ósea en la inserción del tendón.
El tendón del supraespinoso es la localización más frecuente,
aunque puede verse en otros tendones,
en cualquier localización.
La edad más frecuente de presentación es entre 40 y 60 años y cuando afecta al tendón del supraespinoso tiene predilección por las mujeres.
La mayoría de los pacientes con tendinopatía calcificante del supraespinoso se presentan con dolor y limitación de la movilidad del hombro,
aunque las calcificaciones a 1 - 2 cm de la inserción del tendón del supraespinoso en el troquíter pueden ser un hallazgo incidental en pacientes asintomáticos.
La tendinopatía calcificante puede asociarse con erosión de la cortical y esclerosis periférica (Figura 17),
quistes subcondrales e incluso una lesión ósea medular.
Estas lesiones se deben a inflamación y aumento de la vascularización en las zonas de inserción del tendón o por la tracción mecánica del músculo.
Cuando las calcificaciones de partes blandas se reabsorben o la afectación ósea se asocia con reacción perióstica,
puede simular una lesión más agresiva.
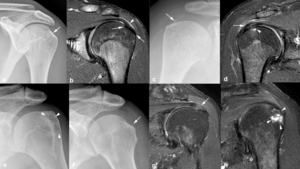
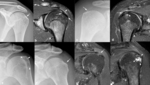
Fig. 17: Manifestaciones óseas de la tendinopatía del supraespinoso pacientes diferentes. (a) La radiografía anteroposterior y (b) la imagen coronal oblicua TSE-T2 con supresión grasa selectiva del hombro izquierdo muestran la cortical de la tuberosidad mayor irregular con esclerosis en la zona de inserción del tendón del supraespinoso (flechas) y un pequeño derrame en la bolsa subacromial (punta de flecha). (c) La radiografía anteroposterior de otro paciente demuestra una pequeña calcificación (flecha) adyacente a la tuberosidad mayor. (d) En la imagen coronal oblicua TSE-T2 con supresión grasa selectiva se ve la tendinopatía del supraespinoso (flecha) con una rotura parcial que se extiende a la superficie articular, un pequeño quiste subcondral (punta de flecha) adyacente y derrame en la bolsa subacromial. (e-h). Las radiografías anteroposterior y oblicua del hombro izquierdo en otro paciente con dolor de larga evolución muestran osteolisis en la tuberosidad mayor (puntas de flechas) y una pequeña calcificación (flecha) en la zona de inserción del tendón del supraespinoso. (g, h). En las imágenes coronales oblicuas TSE-T2 con supresión grasa se ve la tendinopatía del supraespinoso (flecha), la erosión cortical con extensión a la cavidad medular (punta de flecha) y pequeños quistes (puntas de flechas) en la tuberosidad mayor.
La RM puede sobrestimar la enfermedad y sugerir el diagnóstico de infección o neoplasia,
debido al importante edema óseo y de partes blandas asociado al componente inflamatorio de la tendinopatía calcificante.
Localización metafisaria
En pacientes jóvenes (20-40 años),
el diagnóstico diferencial de las lesiones yuxtacorticales metafisarias que provocan erosión y remodelado de la cortical incluye el condroma y el condrosarcoma periósticos y en pacientes algo mayores (40-50 años,
el ganglión perióstico.
Condroma y condrosarcoma periósticos
El condroma y el condrosarcoma periósticos son tumores de estirpe condral raros (0,2-1% de los tumores óseos).
Ambos son más frecuentes en las metáfisis de los huesos largos y la edad de presentación es entre 20 y 40 años.
El aspecto radiológico de los condromas periósticos es característico.
Se manifiestan como una masa de partes blandas pequeña (< 3 cm) que erosiona y remodela la cortical y con frecuencia se asocia con esclerosis subyacente (Figura 18).
La masa de partes blandas puede contener cartílago,
calcificaciones u osificación.
En ocasiones puede verse una reacción perióstica fina y compacta.
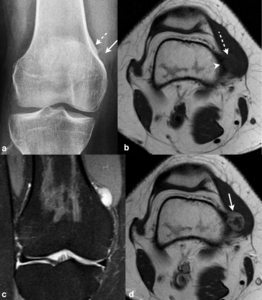
Fig. 18: Condroma perióstico en un hombro de 40 años con dolor en la rodilla derecha. (a) La radiografía anteroposterior muestra una lesión perióstica (flecha) que erosiona la cortical y se asocia con una reacción perióstica compacta (flecha punteada). (b) En la imagen axial TSE-T1 se ve una masa bien definida, de señal intermedia (flecha discontinua), en el periostio del borde medial de la metáfisis del fémur que provoca erosión festoneada de la cortical (punta de flecha). (c) La masa es de señal homogénea y muy hiperintensa con un halo periférico hipointenso en la secuencia DP con supresión grasa selectiva. (d) En la imagen axial TSE-T1 obtenida tras la administración intravenosa de contraste, la masa muestra un realce grueso periférico (flecha).
En la RM,
se presenta como una masa subperióstica lobulada y bien delimitada,
de señal intermedia o hipointensa en secuencias potenciadas en T1 e hiperintensa con un halo periférico hipointenso en las potenciadas en T2 (Figura 18).
Se diferencian de una masa quística por el realce periférico con contraste intravenoso y por los hallazgos en la radiografía simple.
El condroma perióstico es difícil de diferenciar del condrosarcoma perióstico.
Aunque la extensión intramedular y el edema son algo más frecuentes en el condrosarcoma perióstico,
el criterio más útil para diferenciarlos es el tamaño,
ya que los condrosarcomas periósticos suelen ser mayores de 5 cm.
La ausencia de matriz condral es el hallazgo más útil para diferenciar el condroma del ganglión perióstico.
Cuando la matriz condral no está calcificada,
el realce con contraste intravenoso,
grueso y periférico del condroma (Figura 18) lo diferencia del realce periférico fino o la ausencia de realce del ganglión perióstico
Ganglión perióstico
Los gangliones son lesiones quísticas de origen desconocido,
limitadas por tejido conectivo denso y rellenas de un material gelatinoso rico en mucopolisacáridos.
A diferencia del ganglión en los tejidos blandos,
el ganglión de origen perióstico o adyacente al periostio es raro y poco conocido.
La edad de presentación es entre 40 y 50 años y suele manifestarse como una inflamación local indolora.
En ocasiones,
provocan una neuropatía por compresión que si es de larga evolución puede asociarse con atrofia muscular.
La metáfisis de los huesos largos es la localización más frecuente seguida por la diáfisis.
En la radiografía simple se manifiestan como una masa de tejidos blandos con erosión y remodelado de la cortical (Figura 19),
asociada en ocasiones con esclerosis reactiva,
espiculación ósea cortical y elevación del periostio (triángulo de Codman).
En la RM,
los gangliones se ven como lesiones quísticas,
muy hiperintensas en secuencias potenciadas en T2 y con realce periférico o ausencia de realce tras la administración intravenosa de contraste (Figura 19).
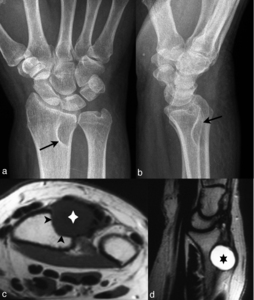
Fig. 19: Ganglión perióstico en un hombre de 44 años con masa palpable en la región dorsal del carpo derecho. En las radiografías anteroposterior (a) y lateral (b) del carpo se ve remodelado y erosión de la cortical de la metáfisis proximal del radio (flechas). Las imágenes axial TSE-T1 (c) y sagital TSE-T2 (d) muestran una masa bien definida en la región dorsal del carpo, que erosiona la cortical del radio adyacente (puntas de flechas), de señal homogénea hipointensa en la secuencia potenciada en T1 (cruz) y muy hiperintensa en la potenciada en T2 (asterisco).
El diagnóstico diferencial debe hacerse fundamentalmente con el condroma (Figura 18) y el condrosarcoma periósticos.
La matriz condral calcificada es el hallazgo más útil para diferenciar el condroma y el condrosarcoma del ganglión perióstico.
Localización diafisaria
Hemangioma
Los hemangiomas óseos son tumores vasculares benignos más frecuentes en mujeres jóvenes (media de edad 30 años).
La mayoría son asintomáticos y hasta un 10% pueden presentarse con una fractura patológica.
Los hemangiomas óseos superficiales son muy raros y todos los casos previamente publicados han sido descritos en los huesos largos,
la mayoría de ellos (68%) en la diáfisis de la tibia o del peroné.
En la radiografía convencional,
suelen manifestarse como un área de erosión cortical que puede presentar una deformidad en copa o asociarse con engrosamiento cortical,
esclerosis reactiva,
periostitis y un componente de tejidos blandos (Figura 20).
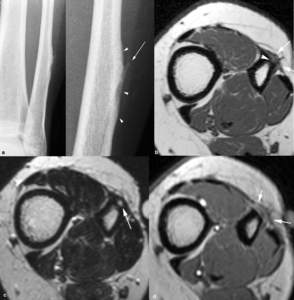
Fig. 20: Hemangioma perióstico en una mujer de 28 años con dolor intermitente en pierna izquierda de 2 años de evolución. Las radiografías anteroposterior (a) y en detalle (b) de la pierna izquierda muestra erosión y remodelado cortical de la diáfisis del peroné (puntas de flechas) y una pequeña espiculación ósea (flecha). En la RM se ve una pequeña lesión (flechas) que erosiona la cortical (punta de flecha), no se extiende a la cavidad medular y es de señal homogénea e intermedia en secuencias TSE-T1 (c), muy hiperintensa en las secuencias TSE-T2 (d) y presenta realce homogéneo tras la administración de contraste intravenoso (e).
En RM,
la lesión es hipointensa en secuencias potenciadas en T1 y muy hiperintensa en las potenciadas en T2.
No se extiende a la cavidad medular y con contraste intravenoso suele mostrar un realce homogéneo (Figura 20).
El diagnóstico diferencial incluye tumores superficiales benignos como el condroma perióstico y malignos como el condrosarcoma perióstico o el osteosarcoma superficial.
Localización en las falanges
Tumor glómico
Los tumores glómicos son hamartomas que representan el 5% de los tumores de partes blandas de la mano,
habitualmente localizados en el espacio subungueal de los dedos de las manos (75%).
La mayoría de los pacientes tienen entre 30 y 50 años y se presentan como lesiones dolorosas.
Es típico que el dolor aumente con los cambios de temperatura y desaparezca tras la aplicación de un torniquete en el brazo (signo de Hildreth).
La radiografía simple suele ser normal o mostrar una lesión de partes blandas en la región subungueal de las falanges.
Los tumores de mayor tamaño pueden provocar erosiones por presión en la cortical subyacente (Figura 21).
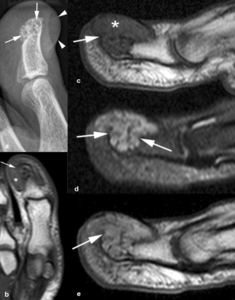
Fig. 21: Tumor glómico en un hombre de 52 años con dolor en la falange distal del primer dedo del pie derecho. (a). La radiografía lateral muestra una masa de partes blandas subungueal (puntas de flechas) y lesiones osteolíticas con margen escleroso (flechas) en la falange distal del primer dedo. Las imágenes coronal (b) y sagitales (c) TSE-T1, (d) TSE-T2 con supresión grasa selectiva y (e) TSE-T1 post administración intravenosa de contraste muestran una lesión subungueal polilobulada (asteriscos) que erosiona la cortical de la falange distal (flechas) y se extiende a la cavidad medular, de señal hipointensa en secuencias potenciadas en T1, muy hyperintensa en las potenciadas en T2 y con realce homogéneo y prominente tras la administración intravenosa de contraste.
En la RM,
la mayoría de las lesiones son menores de 1 cm y se ven como nódulos que pueden erosionar el hueso adyacente,
de señal hipointensa o intermedia en secuencias potenciadas en T1 y homogénea e hiperintensa en las potenciadas en T2.
Se diferencian de una masa quística por el realce homogéneo e intenso con contraste intravenoso (Figura 21).
PROLIFERACIÓN ÓSEA
Localización metafisaria
Osteocondroma
El osteocondroma es una lesión ósea superficial frecuente caracterizada por una proliferación osteocartilaginosa con continuidad cortical y medular.
Es más frecuente en hombres menores de 20 años y suele presentarse como una deformidad estética indolora.
Con menor frecuencia puede provocar atrapamiento neurovascular,
fractura y desarrollo de pseudoaneurismas o transformación maligna.
Aunque suele clasificarse como una neoplasia,
se cree que es el resultado de un desplazamiento del cartílago de crecimiento en la superficie ósea por un traumatismo previo.
El osteocondroma puede originarse en cualquier hueso con maduración encondral,
pero es más frecuente en las metáfisis de los huesos largos,
especialmente alrededor de la rodilla.
Los hallazgos en la radiografía simple son diagnósticos.
La lesión se origina en la metáfisis,
muestra continuidad cortical y medular con el hueso del que surge y crece siempre alejándose de la articulación (Figura 22).
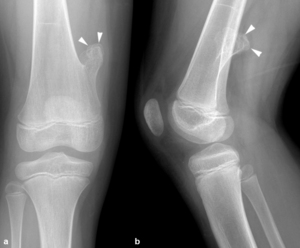
Fig. 22: Osteocondroma en un niño de 7 años. Las radiografías anteroposterior y lateral muestran los hallazgos típicos de un osteocondroma pediculado con continuidad cortical y medular. La cortical sobre la lesión es lisa y continua (puntas de flechas) y las trabéculas de la cavidad medular del fémur se continúan con las trabéculas de la porción central de la lesión.
La RM y la TC son útiles para demostrar la capa de cartílago y para diferenciar la formación de una bolsa sinovial de la capa de cartílago subyacente.
El grosor de la capa de cartílago debe ser menor de 2 cm en los adultos.
Si el grosor es mayor de 2 cm debe considerarse la posibilidad de transformación a condrosarcoma (Figura 23).
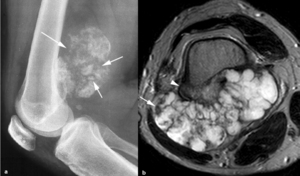
Fig. 23: Condrosarcoma secundario del fémur en un hombre de 25 años. (a). La radiografía lateral del fémur muestra una tumoración condral adyacente a la cortical posterior del fémur con múltiples calcificaciones irregulares dispersas (flechas). (b). En la imagen TSE-T2 se ve el pedículo del osteocondroma (punta de flecha) y la capa gruesa de cartílago, de señal muy hiperintensa con áreas hipointensas que corresponden a la matriz calcificada (flecha).
Osteosarcoma parostal
El osteosarcoma parostal es el osteosarcoma superficial más frecuente.
La edad de presentación es entre 20 y 40 años y el pronóstico es mucho mejor que el del osteosarcoma convencional.
Se origina de la capa externa del periostio y suele localizarse en la metáfisis de los huesos largos (65% en la metáfisis distal del fémur).
El osteosarcoma parostal tiene un aspecto radiológico característico.
Se manifiesta como una masa exofítica polilobulada con una osificación central adyacente al hueso y un plano de separación entre el tumor y la cortical normal (signo de la cuerda) que histológicamente corresponde al periostio.
Puede asociarse con engrosamiento cortical y reacción perióstica compacta (Figura 24).
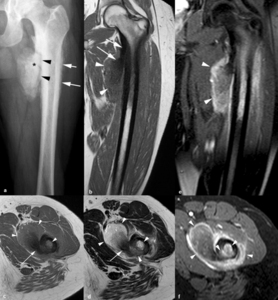
Fig. 24: Osteosarcoma parostal en un hombre de 19 años. (a). La radiografía simple muestra una masa exofítica muy osificada en su porción más central (asterisco) de origen en la superficie de la metáfisis proximal del fémur, una línea radiolucente (puntas de flechas) que separa el tumor de la cortical y una reacción perióstica compacta (flechas). Imágenes (b, c) TSE-T1, (d) TSE-T2 , (e) TSE-T2 con supresión grasa selectiva (f) TEG-T1 con supresión grasa selectiva y contraste intravenoso. Las áreas de osificación tumoral son muy hipointensas en todas las secuencias (flechas), mientras que las áreas menos mineralizadas y la extensión del tumor en la cavidad medular son de señal intermedia en secuencias TSE-T1, heterogénea e hiperintensa en secuencias TSE-T2 y presentan un realce intenso tras la administración intravenosa de contraste (puntas de flechas).
En la RM,
la porción osificada del tumor es de señal hipointensa en todas las secuencias.
Las áreas no mineralizadas de señal hiperintensa en las secuencias potenciadas en T2 son más agresivas histológicamente (Figura 24).
El osteocondroma y el osteosarcoma perióstico son los principales diagnósticos diferenciales.
El osteosarcoma parostal se diferencia del osteocondroma por la falta de continuidad entre el tumor y la cavidad medular subyacente.
El osteosarcoma perióstico suele localizarse en la diáfisis,
la osificación no siempre está presente y no existe un plano de separación entre el tumor y la cortical normal como ocurre en el osteosarcoma parostal.
Localización diafisaria
Osteosarcoma perióstico
El osteosarcoma perióstico es el segundo tipo más frecuente de osteosarcoma superficial después del parostal.
Es un tumor predominantemente cartilaginoso con un grado de agresividad intermedia entre el osteosarcoma parostal y el superficial de alto grado y se origina en la lámina interna del periostio.
Es más frecuente en hombres entre 20 y 30 años y tiene una localización característica en la diáfisis de los huesos largos,
especialmente en la parte anterointerna de la tibia.
El aspecto radiológico más frecuente es el de una masa de tejidos blandos con un contacto amplio con la cortical subyacente,
asociada con reacción perióstica espiculada,
erosión y engrosamiento cortical,
sin invasión de la cavidad medular.
La masa de partes blandas puede estar osificada y la reacción perióstica se extiende de forma característica desde el margen interno de la cortical hasta el margen externo del tumor (Figura 25).
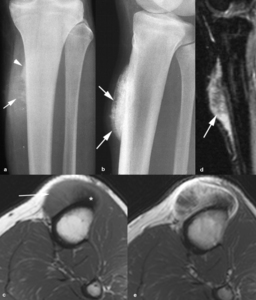
Fig. 25: Osteosarcoma perióstico en un hombre de 22 años con masa de partes blandas y dolor en la pierna izquierda de 3 meses de evolución. Las radiografías anteroposterior (a) y lateral (b) muestran un tumor yuxtacortical en la diáfisis de la tibia con un triángulo de Codman en el borde superior (punta de flecha) y una reacción perióstica perpendicular (flechas). El tumor es de señal heterogénea intermedia en secuencias TSE-T1 (c) e hiperintensa con áreas hipointensas en STIR (d) y muestra realce heterogéneo tras la administración intravenosa de contraste (e). Las áreas hipointensas corresponden a la matriz calcificada (asterisco) y a la reacción perióstica espiculada (flechas).
La matriz condral de este tumor es responsable de la baja atenuación en los estudios de TC y de la hiperseñal en las secuencias potenciadas en T2.
Pueden verse pequeños focos hipointensos en la RM que representan la matriz calcificada o la reacción perióstica espiculada (Figura 25).
El diagnóstico diferencial debe hacerse con los otros dos tipos de osteosarcomas superficiales y con los tumores condrales periósticos.
El osteosarcoma parostal se diferencia del perióstico por la osificación densa de su matriz adyacente a la metáfisis y por el plano de separación entre el tumor y la cortical normal.
Diferenciar entre osteosarcoma perióstico y superficial de alto grado puede ser muy difícil con cualquier técnica de imagen porque ambos pueden localizarse en la diáfisis y provocan reacción perióstica y destrucción ósea.
Cuando la masa rodea circunferencialmente a la cortical y se extiende a la médula ósea adyacente sugiere el diagnóstico de osteosarcoma superficial de alto grado.
Localización metafisaria o diafisaria
Osteosarcoma superficial de alto grado
El osteosarcoma superficial de alto grado es el más raro de los osteosarcomas superficiales.
La edad de presentación es entre 20 y 30 años y es más frecuente en la diáfisis o en la metáfisis de los huesos largos (fémur,
húmero,
peroné).
En la radiografía simple,
su aspecto es similar al osteosarcoma perióstico (osificación,
erosión y engrosamiento cortical y reacción perióstica espiculada) pero con mayor extensión circunferencial e invasión de la cavidad medular (Figura 26).
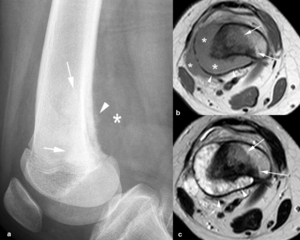
Fig. 26: Osteosarcoma superficial de alto grado en un hombre de 24 años con dolor en la rodilla derecha de 1 mes de evolución. (a). La radiografía lateral muestra una una masa de partes blandas (asterisco), erosión y esclerosis de la cortical posterior de la metáfisis distal del fémur derecho y de la cavidad medular (flechas) y una reacción perióstica espiculada (punta de flecha). Las imágenes axiales (b) TSE-T1 y (c) TSE-T2 demuestran que el tumor (asteriscos) es de señal intermedia en secuencias potenciadas en T1 y muy hiperintensa en las potenciadas en T2, rodea gran parte del fémur, invade la cavidad medular (flechas) y los tejidos blandos adyacentes y está delimitado por una línea hipointensa periférica que corresponde al periostio desplazado (puntas de flechas).
El diagnóstico diferencial debe hacerse con los osteosarcomas parostales,
periósticos y convencionales.
La afectación ósea circunferencial del osteosarcoma superficial de alto grado suele ser mucho más extensa que en los osteosarcomas parostales y periósticos.
Cuando la extensión medular del osteosarcoma superficial de alto grado es prominente,
puede ser difícil diferenciarlo del osteosarcoma convencional con extensión a los tejidos blandos adyacentes.
Un hallazgo que puede ayudar a diferenciarlos es que en el osteosarcoma superficial de alto grado,
el mayor volumen tumoral se localiza en los tejidos blandos.
Localización en las falanges
Periostitis reactiva florida,
lesión de Nora y exóstosis de Turret
La periostitis reactiva florida,
la lesión de Nora y la exóstosis de Turret representan distintos estadios evolutivos de un mismo proceso desencadenado por un traumatismo.
Estas lesiones pueden afectar a cualquier hueso,
aunque son más frecuentes en las falanges proximales y medias de las manos y pies,
en la segunda y cuarta década de la vida.
La periostitis reactiva florida consiste en una proliferación de células fusiformes con un mínimo crecimiento osteocartilaginoso que se manifiesta radiológicamente como una masa en los tejidos blandos adyacentes al periostio,
en ocasiones con una pequeña calcificación asociada.
Con el tiempo,
el hueso neoformado y la metaplasia cartilaginosa se hacen más evidentes,
la lesión de los tejidos blandos se osifica y se mantiene separada de la cortical ósea por una línea radiolucente (proliferación osteocondromatosa parostal atípica o lesión de Nora) (Figura 27).
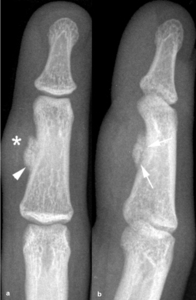
Fig. 27: Proliferación osteocondromatosa parostal atípica o lesión de Nora en una mujer de 32 años con dolor e inflamación progresiva en la falange media del tercer dedo de la mano derecha. Las radiografías anteroposterior (a) y lateral (b) muestran un aumento de partes blandas adyacente a la falange media (asterisco) y una osificación parostal (punta de flecha) separada de la cortical ósea por una línea radiolucente (flecha).
Finalmente,
el foco de osificación madura y da lugar a la formación de una base de implantación amplia con la cortical que no se extiende a la medular y está rodeada de una capa cartilaginosa,
que se corresponde con el osteocondroma adquirido o exostosis de Turret (Figura 28).
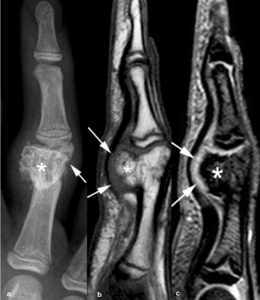
Fig. 28: Osteocondroma adquirido o exostosis de Turret en una niña de 16 años. (a). La radiografía anteroposterior muestra un aumento de partes blandas adyacente a la falange proximal del cuarto dedo y una lesión osificada (asterisco) que provoca erosión y festoneado de la cortical (flechas). En las imágenes sagitales (b) TSE-T1 y (c) TEG-T2, la lesión es de señal isointensa a la médula ósea (asteriscos), tiene una base de implantación amplia con la cortical y está rodeada de una capa de cartílago (flechas).
En RM,
la lesión suele ser de señal intermedia en secuencias potenciadas en T1.
En las secuencias potenciadas en T2,
la señal es variable (hipointensa,
intermedia,
hiperintensa) y depende del estadio evolutivo de la lesión (Figura 28).
El diagnóstico diferencial debe hacerse con el osteocondroma y el condroma y condrosarcoma periósticos.
La ausencia de continuidad medular y cortical diferencia a la enfermedad de Nora y a la exóstosis de Turret del osteocondroma.
El condroma perióstico se diferencia de la lesión de Nora en que la masa de partes blandas erosiona y remodela la cortical y suele asociarse con esclerosis medular subyacente.
La ausencia de erosión y engrosamiento cortical diferencia a la lesión de Nora del condrosarcoma perióstico.