Introducción
La hidatidosis o equinococcosis es una enfermedad producida por el Echinococcus Granulosus,
considerada una zoonosis por que puede existir una relación animal-hombre,
tiene una distribución mundial y continua siendo una enfermedad prevalente en nuestro medio.
El diagnóstico de la enfermedad hidatídica se sustenta fundamentalmente en el diagnóstico por la imagen y en la detección de anticuerpos séricos con test inmunológicos.
Dentro de Europa,
España es uno de los países con mayor incidencia de esta enfermedad,
pero desde 1985 la incidencia ha disminuido.
Entre las comunidades de mayor prevalencia en España se encuentra la comunidad de Aragón,
fundamentalmente en el ámbito rural,
como es el caso de la provincia de Teruel.
Gran parte de la actividad económica de la localidad de Teruel es la ganadería,
entre ellos el ovino y caprino.
En 1997 la hidatidosis quedó excluida del sistema de notificaciones de las EDO (enfermedades de declaración obligatoria) y pasó a considerarse una enfermedad endémica,
quedando vigilada a criterio de cada comunidad autónoma.
Ciclo y estructura del quiste
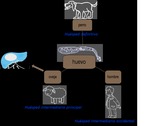
El parásito para completar su ciclo (ciclozoonosis) debe pasar por más de una especie vertebrada siendo el perro el huésped definitivo,
el huésped intermediario principal generalmente es la oveja y el hombre es el huésped intermediario accidental al ingerir los huevos del parásito mediante contacto directo con el perro o al ingerir alimentos contaminados con sus heces.
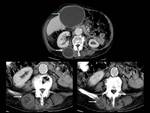
El ácido gástrico rompe la envoltura del huevo liberando las larvas que atraviesan la pared intestinal llegando a diferentes órganos,
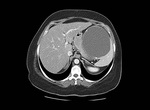
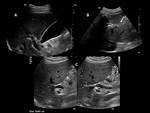
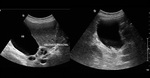
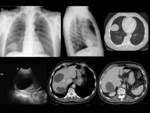
quedando retenidas generalmente en el hígado (Figura 1).
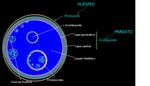
En la estructura del quiste reconocemos dos capas que lo delimitan,
la más externa es el periquiste que representa la respuesta del huésped ante la presencia del parásito y el endoquiste que a su vez está formado por otras dos membranas,
la laminar (permite el paso de nutrientes) y la germinal (forma las vesículas proliferas).
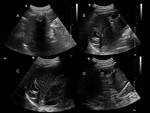
La arenilla hidatídica viene a ser un sedimento formado por la rotura de los quistes hijos y se visualiza en algunos casos por ecografía como imágenes puntiformes móviles (Figura 2).
El grosor de las capas depende del órgano donde asienta,
por ejemplo en el músculo es más delgada,
en el hígado es más gruesa y en el pulmón es muy rara la calcificación.
El Echinococcus Granulosus tiene una reproducción de tipo asexual por vesiculación.
Clasificación radiológica
La clasificación radiológica de los quistes hidatídicos ha cambiado.
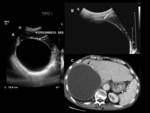
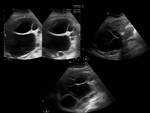
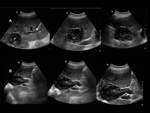
En 1981 se publicó la clasificación de Gharbi (imágenes por ecografía) la cual se usó durante muchos años estando constituída por 5 tipos: el primero es un quiste simple con pared,
en el segundo tipo se aprecia un desprendimiento de su membrana,
el tercero muestra vesículas hijas,
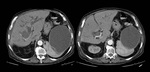
el cuarto es más evolucionado con una estructura heterogénea mayormente sólida o con gruesas calcificaciones y el quinto tipo es una masa densa que en casi su totalidad está calcificada (Figura 3).
Una clasificación radiológica más actual es de la OMS del 2003 (WHO/IWG) (basada en las características ecográficas).
Muestra una evolución del quiste hidatídico desde un estadio inicial puramente quístico hasta ser una masa sólida.
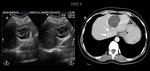
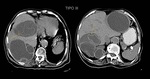
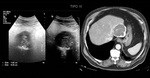
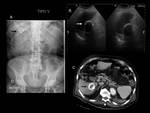
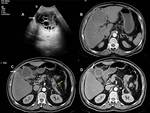
A diferencia de la clasificación de Gharbi esta clasificación agrega un estadio en fase más precoz donde no existe pared o no es visible (Tipo 0): lesión quística unilocular redondeada que establece diagnóstico diferencial con otras entidades,
como por ejemplo el quiste simple biliar,
el quiste congénito o un quiste de origen neoplásico.
También difiere en el orden inverso de los tipos II y III de la clasificación antigua,
por el desarrollo evolutivo natural que presenta el quiste (figuras 4 a 9).
Estudio retrospectivo de 10 años
Material y métodos:
Hemos realizado un estudio retrospectivo de los casos hospitalarios de hidatidosis de nuestro servicio,
registrados en los últimos 10 años (2003 al 2013) obteniendo un total de 92 casos.
Se realizó un análisis estadístico de las variables: número de casos por año,
edad,
sexo,
nacionalidad,
localización del quiste,
complicaciones,
existencia de cirugía o traslado hospitalario y la evaluación de las imágenes y sus características.
Resultados:
La evolución temporal de la hidatidosis en nuestro hospital durante los últimos 10 años no muestra un patrón definido,
no es ascendente ni descendente (ver tabla 1).
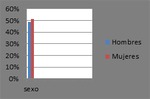
Su prevalencia no depende del sexo,
48,9% varones y 51,1% mujeres (tabla 2).
El diagnóstico es más frecuente a partir de los 50 años,
siendo la edad media de presentación de 71 años (tabla 3).
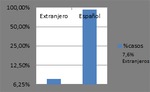
La prevalencia de la enfermedad hidatídica en la población inmigrante no autóctona fue del 7,6% (tabla 4).
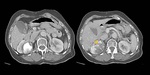
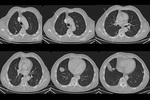
Localización del quiste hidatídico
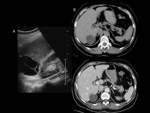
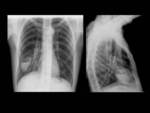
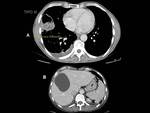
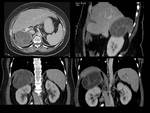
La localización más frecuente del quiste hidatídico (QH) fue el hígado en un 89,1%,
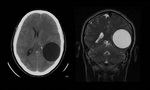
en segundo lugar el pulmón 10,9% y otras localizaciones con menor frecuencia fueron el peritoneo,
partes blandas,
bazo,
y cerebro.
En algunas ocasiones es difícil definir el origen (tabla 5).
También podemos encontrar localización múltiple del quiste en un mismo paciente; por ejemplo un caso con quistes hidatídicos en hígado,
pulmón y músculo,
este mismo paciente presentó una doble complicación (sobreinfección hepática y pulmonar).
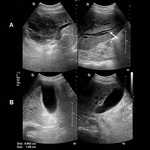
Ejemplos de localizaciones del quiste hidatídico (figuras 10 a 17).
Complicaciones del quiste hidatídico
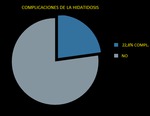
Del total de los casos revisados,
el 22,8% se complicaron (tabla 6).
Los tipos de complicaciones obtenidos fueron: fístula,
sobreinfección,
transición hepato-pulmonar,
dilatación de la vía biliar por compresión y rotura del quiste (tabla 7),
siendo las complicaciones más frecuentes la fistulización,
y en segundo lugar la sobreinfección con o sin formación de absceso.
La fistulización se dio en 9 casos: cinco a vía biliar,
una a colon 2 veces en el mismo paciente,
otra broncopulmonar y una última fistulización a pleura con formación de empiema (paciente que falleció por la complicación) (tabla 8).
La sobreinfección o abscesificación del quiste tuvo lugar en 8 casos: cuatro en hígado,
tres en pulmón,
y dos en partes blandas; con una doble infección hepato-pulmonar en un mismo paciente.
La dilatación de la vía biliar por compresión del quiste se presentó en tres casos.
Menos frecuentes fueron con un solo caso,
la transición hepato-pulmonar y la rotura del quiste (tabla 9).
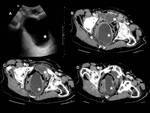
Ejemplos de casos de complicación del quiste hidatídico:
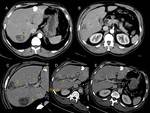
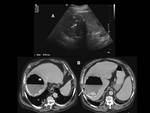
Caso 1: Fístula a vía biliar y tras tratamiento sobreinfección de otro quiste (figuras 18,
19,
20 y 21).
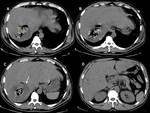
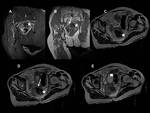
Caso 2: Fístula a vía biliar con membranas en colédoco y dilatación de la vía biliar (figuras 22,
23 y 24).
Caso 3: Dilatación de la vía biliar intrahepática por compresión extrínseca sobre la vesícula (figuras 25 y 26).
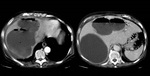
Caso 4: Sobreinfección de un quiste hidatídico hepático (figuras 27 y 28).
Caso 5: Sobreinfección/abscesificación de otro quiste hidatídico hepático (figura 29).
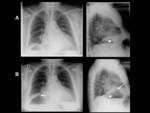
Caso 6: Quiste hidatídico pulmonar operado y siembra hidatídica postquirúrgica (figuras 30,
31 y 32).
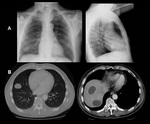
Caso 7: Mujer de 64 años con lesión quística pelviana que fistuliza a sigma (antecedentes de haber presentado dos veces el mismo cuadro y de tener otros quistes en el hígado,
localización múltiple) (figuras 33 y 34).
Caso 8: Paciente con antecedente de hidatidosis hepática,
transición hepatopulmonar (figura 35).
Del total de casos revisados,
se realizó cirugía en un 39,1% y se trasladaron a un 14,1 % a otros hospitales para su tratamiento.