Revisamos retrospectivamente los trasplantes de menisco realizados en nuestro centro con un seguimiento mĂnimo de 1 año mediante radiografĂa,
resonancia magnética y/o artro-RM.
Se analizaron los resultados de 10 pacientes con una edad media 34,5 años (21-45).
Las indicaciones principales del trasplante meniscal se limitan a pacientes <50 años y con:
- sĂntomas postmeniscectomĂa
- dolor unicompartimental que no mejora con tratamiento conservador,
que imposibilita el desarrollo de las actividades que realizaba habitualmente el paciente y sin otros hallazgos patolĂ³gicos relevantes
- lesiĂ³n meniscal asociada a otra patologĂa (insuficiencia del LCA,
mala alineaciĂ³n,
signos de inestabilidad articular…)
El candidato ideal para un trasplante meniscal serĂa un paciente joven menor de 45 años,
con rodilla estable y deportista con antecedente de meniscectomĂa.
Las contraindicaciones son las siguientes:
- Artritis inflamatoria preexistente (AR)
- Enfermedad articular degenerativa,
postinfecciosa o metabĂ³lica.
- Obesidad
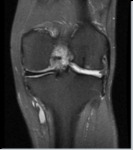
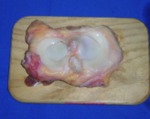
- Daños cartilaginosos importantes (degeneraciĂ³n articular avanzada (Outerbridge >2) (figuras 1 y 2)
- Cambios grado III-IV de Fairbank en tibia y fémur (lesiones "en beso") (figura 3).
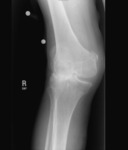
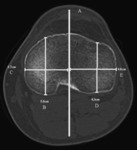
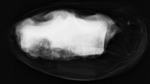
Para la mediciĂ³n prequirĂºrgica del injerto meniscal,
la radiografĂa simple se ha demostrado como el mĂ©todo el mĂ¡s preciso (figura 4).
La tĂ©cnica de obtenciĂ³n del aloinjerto puede disminuir el tamaño del mismo hasta un 10%:
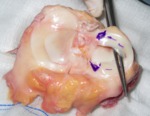
El aloinjerto se obtiene del platillo tibial de cadĂ¡ver (figura 5 y 6),
se conserva congelado a -80º,
manteniendo asĂ el colĂ¡geno pero se destruyen las cĂ©lulas del donante (se quedan casi acelulares,
lo que condiciona un mĂnimo riesgo de rechazo inmunolĂ³gico).
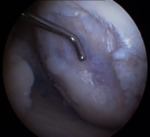
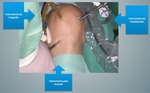
Dado la visualizaciĂ³n limitada del campo quirĂºrgico que ofrece la artroscopia,
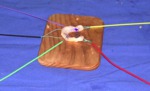
la preparaciĂ³n del aloinjerto requiere una localizaciĂ³n precisa en el espacio para facilitar la orientaciĂ³n del cirujĂ¡no: con marcajes de cables de colores diferentes (figura 7) e identificando los cuernos anteriores y posteriores (figuras 7 y 8),
se procede a la preparaciĂ³n del aloinjerto para su correcta localizaciĂ³n durante el procedimiento (figuras 8 y 9).
El lecho del injerto debe prepararse adecuadamente para facilitar la cicatrizaciĂ³n.
Se efectĂºa un desbridamiento del remanente meniscal y del tejido cicatricia.
En la periferia,
se sutura el menisco a la cĂ¡psula.
El trasplante meniscal se practica artroscĂ³picamente (figura 9) asistido con pequeñas inicisiones cutĂ¡neas (<12mm).
Las tĂ©cnicas estĂ¡ndar se basan en la sĂ³lida fijaciĂ³n Ă³sea de los cuernos meniscales (figura 11).
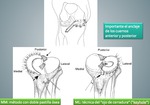
Existen mĂ©todos diferentes para los dos meniscos permite una ubicaciĂ³n anatĂ³mica correcta de los cuernos meniscales:
- Para el menisco interno se utiliza el mĂ©todo con doble pastilla Ă³sea; Se perforan tĂºneles en los sitios anatĂ³micos correspondientes de los cuernos meniscales del receptor,
y las pastillas Ă³seos se insertan en el hueso huĂ©sped con suturas pasadas a travĂ©s de los tĂºneles que se atan alrededor de un puente anterior de hueso tibial.
- Sin embargo,
dado la proximidad de los cuernos del menisco lateral se utiliza la técnica del "ojo de cerradura",
en la que se coloca un injerto que tiene un puente Ă³seo conectando los cuernos anterior y posterior.
Este bloque de hueso,
o puente,
se conforma y adapta a un tĂºnel de forma similar ("ojo de cerradura") labrado en la meseta anterolateral del receptor.
El mantenimiento de la inserciĂ³n natural del menisco al hueso reduce el riesgo de extrusiĂ³n del injerto hacia la gotera medial y lateral,
que conduce a su fracaso.
Asimismo,
las inserciones nativas permiten una movilidad correcta del menisco.