Cuando nos encontramos con un tumor maligno de la próstata lo mas frecuente es que se trate con casi total seguridad con un adenocarcinoma acinar.
Sin embargo existen otras posibilidades histológicas que se puede agrupar en 2 grandes grupos,
las variantes del adenocarcinoma acinar y los carcinomas no acinares.
El primer grupo lo conforman el adenocarcinoma atrófico,
pseudohiperplásico,
de glándulas espumosas,
coloide,
de células en anillo de sello,
oncocítico y linfoepitelioma-like.
El segundo grupo incluye el carcinoma sarcomatoide,
adenocarcinoma ductal,
carcinoma urotelial,
carcinoma escamoso y adenoescamoso,
de células basales y tumores neuroendocrinos especialmente el de células pequeñas.
En conjunto representan entre el 5 y el 10% de los carcinomas primarios en la próstata.
Recientemente se han descrito tumores que no estaban incluidos en la clasificación WHO 2004 como son el adenocarcinoma microquístico,
el PIN (neoplasia intraepitelial prostática),
el adenocarcinoma PIN-like,
carcinoma neuroendocrino de células grandes y el carcinoma pleomórfico de células gigantes.
En alguno de los casos anteriormente descritos existes diferencias significativas con el tumor de referencia (adenocarcinoma acinar clásico) con distintos modos de presentación y pronósticos pero por lo general el comportamiento es similar.
I VARIANTES DEL ADENOCARCINOMA ACINAR
1 ATROFICO
Incidencia del 2% en las biopsias transrectales y del 16% en las pieza de de prostatectomía.
Pronóstico similar al adenocarcinoma habitual.
2 PSEUDOHIPERTRÓFICO
Esta variante junto la atrófica y la de glándulas espumosas son las responsable de las biopsias con resultado incorrecto de benignidad.
Se asocia siempre al adenocarcinoma acinar habitual.
El pronóstico no esta claramente establecido aunque no existen diferencias de estadiaje entre adenocarcinona habitual con o sin variante pseudohipertrófica asociada.
3 GLÁNDULAS VACIAS
Aparece junto con el adenocarcinoma habitual en el 13-23% de los casos de prostatectomía.
Sin claras diferencias pronósticas tras prostatectomía.
4 COLOIDE
Es uno de los mas infrecuentes con una incidencia del 0,3 % de todos los cánceres de próstata.
Se trata de un adenocarcinoma con al menos un 25% de coloide extracelular.
Si existe un porcentaje menor se trataría de un adenocarcinoma con focos de coloide.
Clásicamente se le confería un peor pronóstico aunque estudios recientes indican que no hay diferencias de supervivencia tras prostatectomía radical.
5 CELULAS EN ANILLO DE SELLO
Con 60 casos en la literatura su incidencia es muy baja.
Suele presentarse en paciente con PSA > 15 y en estadio clínico avanzado.
El pronóstico es malo y la respuesta al tratamiento incluido la terapia hormonal con deprivación androgénica es mínima.
Supervivencia media de 28 meses.
6 ONCOCITICO
Con solo 3 casos descritos no se le conocen variaciones en el pronóstico respecto al tumor habitual.
7 LINFOEPITELIOMA-LIKE
Carcinoma pobremente diferenciado.
Son paciente con estadio avanzado y síntomas obstructivos.
Pronóstico malo.
Supervivencia entre 8 y 26 meses.
II CARCINOMAS NO ACINARES
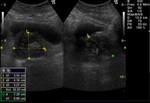
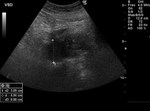
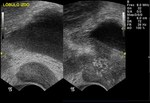
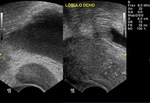
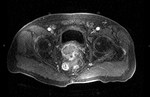
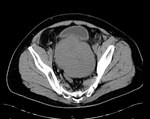
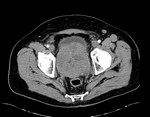
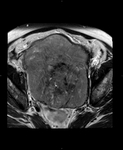
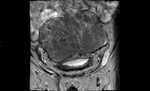
1 SARCOMATOIDE (Fig.25 hasta Fig.42)
Se trata de un tumor bifásico con 100 casos en la literatura.
Bifásico por presentar 2 componentes malignos,
uno epitelial (carcinomatoide) y otro mesenquimal (sarcomatoide) Los pacientes presenta síntomas obstructivos.
TR: grande,
nodular y dura.
PSA elevados.
En aproxidamente la mitad de los casos en diagnóstico inicial fue el de adenocarcinoma habitual diagnosticándose la variante sarcomatoide tras tratamiento con RT y/o bloqueo hormonal.
El tiempo entre el primer diagnóstico y el correcto oscila entre 0,5 y 16 años con una media de 7 años.
Macroscopicamente se trata de masas grandes (55-180mm) con áreas de hemorragia y necrosis y signos de infiltración de organos vecinos (vesículas seminales y recto).
El componente carcinomatoide es dominante unicamente en un tercio de los casos.
El sarcomatoide se diferencia habitualmente a osteosarcoma y condrosarcoma.
El pronóstico es malo con una supervivencia media de 3 años y una supervivencia a los 7 años del 14%.
Es una entidad agresiva con recurrencia local y formación de grandes masas.
Metástasis frecuentemente hacia pulmón,
hueso,
ganglios y cerebro.
La única terapia efectiva es la quirúrgica.
2 CARCINOMA DUCTAL
De los mas frecuentes con una incidencia del 3,2 % de todos los cánceres de próstata.
Pacientes con síntomas obstructivos y hematuria.
TR sospechosos y PSA elevado.
Presentan niveles de PSA en el rango de las metástasis.
El 12% de los casos se presentan con metástasis frente al 4% de la variante habitual.
Caraterísticamente protruye hacia la uretra en el veru montanum.
Tendencia a metástatizar hacia testes,
pene y pulmón.
Peor pronóstico que el adenocarcinoma habitual.
3 CARCINOMA ESCAMOSO Y ADENOESCAMOSO
Pacientes con síntomas urinarios.
Corresponde con <1% de todos los cánceres de próstata.
Suelen aparecer tras tratamiento hormonal y RT desde los 3 meses hasta los 9 años tras el tratamiento.
La incidencia del adenoescamoso es menor que el escasmoso puro.
Puede acompañar al adenocarcinoma habitual o a otros subtipos como el urotelial.
Suelen ser tumores grandes,
de hasta 65mm.
Se puede extender por los nervios,
grasa periprostática,
vejiga,
vesículas seminales y metastatizar a ganglios y huesos,
siendo en este caso caracterísicamente osteolíticas mas que blásticas.
PSA normales. Supervivencia media de 6 a 24 meses.
4 CARCINOMA UROTELIAL.
Tambien llamado transicional.
Se asocia a tumoración primaria de la vejiga o de la uretra.
Se cree por extensión directa intraprostática desde estos órganos,
implante desde uno de ellos o bien enfermedad multifocal.
Es dificil diferenciar en estos casos los tumores primarios de los metastásicos.
Incidencia de 1,1 % de todos los canceres de próstata.
En el pasado se consideraba de mal pronóstico (supervivencia de 17 a 29 meses) aunque en la actualidad se ha revertido la situación.
5 CARCINOMA DE CELULAS PEQUEÑAS
Muy raro y muy agresivo.
Del 0,3 al 1 % de incidencia.
El 50% de casos se acompaña de adenocarcinoma.
En un tercio de los casos el dx inicial es el de adenocarcinoma.
Tras el tratamiento hormonal se descubre el carcinoma de células pequeñas.
En su presentación clínica destaca un menor porcentaje de pacientes con PSA elevado,
la tendencia metastatizar rápido,
la mala respuesta al tratamiento hormonal y supervivencia corta.
Se han descrito síndromes paraneoplásicos como Cushing,
hipercalcemia,
síndrome de secreción inapropiada de hormona antidurética,
hiperparatiroidismo,
tirotoxicosis,
Eaton-Lambert y encefalitis.
TR muy sospechoso.
El 92% de los pacientes con carcinoma de células pequeñas presentaban enfermedad avanzada y el 75% metástasis (hígado y pulmón).
Las localización atípicas de las metástasis también son características (omento,
cuerdas vocales,
hueso temporal...).
Poca afectación ósea en pacientes con metástasis en múltiples lugares hace sospechar esta entidad.
Mal pronostico con supervivencia de entre 9 y 17 meses.
6 CARCINOMA DE CELULAS BASALES
También muy infrecuentes con solo 29 casos descritos.
Curso indolente.
Unicamente se observaron metástasis y recurrencia local en un 14%.
7 ADENOCARCINOMA DE CELULAS CLARAS
Existe algún caso de carcinoma de células claras tipo renal,
adenocarcinoma tubuloquístico de células claras de la próstata y adenocarcinoma de células claras de Müller o uretral que se origina en el utrículo.
VARIANTES DESCRITAS DESDE LA CLASIFICACION WHO 2004
A excepción del 1º que aparece en un 10% de las piezas quirúrgicas los demás son muy infrecuentes y sin carácterístcas especialmente distintivas salvo el mal pronóstico del último.
1 ADENOCARCINOMA MICROQUISTICO
2 PIN LIKE ADENOCARCINOMA
3 CARCINOMA NEUROENDOCRINO DE CELULAS GRANDES
4 ADENOCARCINOMA PLEOMORFICO DE CELULAS GIGANTES
III LESIONES PSEUDOTUMORALES
1 PSEUDOTUMOR INFLAMTORIO
El pseudotumor inflamatorio es una enfermedad rara,
de etiología desconocida.
El órgano más frecuentemente afectado es el pulmón,
aunque existe una gran variedad de localizaciones extrapulmonares.
El tracto genitourinario,
la vejiga y la próstata son los sitios más comúnmente
comprometidos,mientras la localización renal es más rara.
La forma de presentación es muy inespecífica pudiendo presentar masa renal,
lumbalgia,
hematuria,
infección urinaria,
falla renal8 y fiebre como en nuestro caso.
Es una enfermedad que ocurre en hombres jóvenes,
con una media de 35 años.
Los estudios por imágenes no permiten realizar diagnóstico diferencial con
el carcinoma de células renales,
lo que constituye un problema preoperatorio importante.
Generalmente manifiestan un comportamiento benigno,
aunque existen reportados recurrencia local y metástasis.De igual forma es importante destacar que el comportamiento inflamatorio puede ser localmente invasor de órganos vecinos,
como en nuestro caso.
La característica histológica del pseudotumor inflamatorio es una proliferación miofibroblástica de células ahusadas e infiltración inflamatoria de células plasmáticas,
linfocitos,
neutrófilos y eosinófilos.
La atipía citológica es mínima o leve y la necrosis sólo se encuentra en la superficie ulcerada.
Los test inmunohistoquímicos revelan que las células se marcan fuertemente para vimentina y varios marcadores musculares,
incluyendo actina y desmina.
No es común la marcación con citiqueratina y antígeno epitelial de membrana (EMA) y son negativos para mioglobina y proteína S-100.
En el diagnóstico diferencial debe descartarse el tumor fibroso solitario,
el fibrohistiocitoma,
el leiomioma,
el fibrosarcoma,
el carcinoma
sarcomatoide y el angiomiolipoma.
Existen en la literatura casos reportados con respuesta favorable al tratamiento médico basado en corticoesteroides; sin embargo,
la dificultad en el diagnóstico preoperatorio de esta patología que incluye la presencia de un carcinoma renal inclina a realizar un tratamiento quirúrgico.
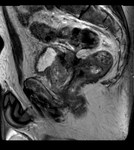
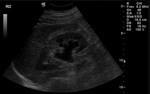
Aunque las características radiológicas del pseudotumor son inespecíficas si se han descrito algunas características como lesiones hipo o hiperecogénicas con bordes bien o mal definidos y vascularización prominente en el estudio Doppler.
En la TC se muestran como lesiones homo/heterogéneas de densidad variable.
En la RM se muestran como lesiones hipointensas en T1 y T2 con marcado realce tras la administración de gadolinio.
Este realce suele ser además tardio.
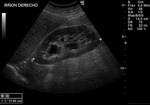
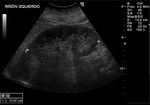
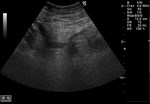
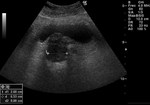
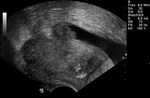
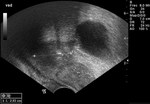
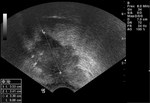
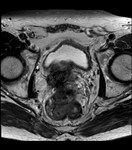
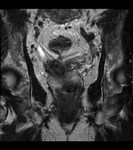
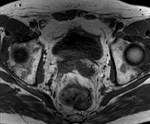
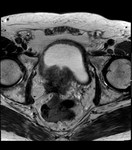
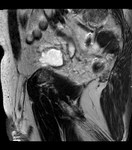
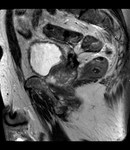
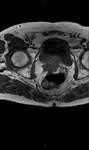
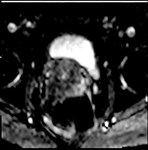
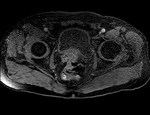
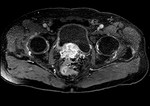
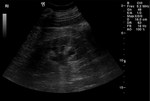
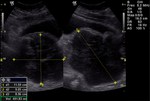
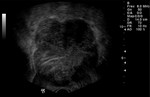
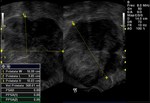
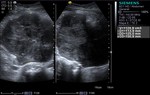
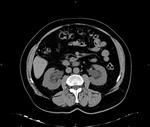
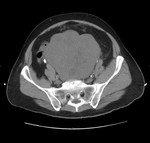
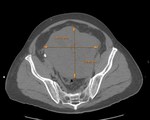
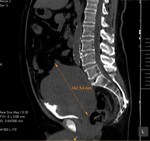
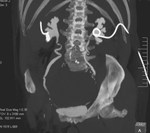
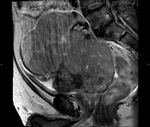
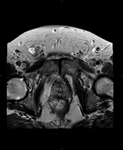
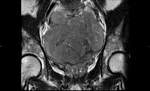
2 MALACOPLAQUIA (Fig.
1 hasta Fig.
24)
Malacoplaquia (MLP) es una enfermedad granulomatosa crónica,
causada al parecer por un defecto en el sistema fagocitario bacteriano.
Es una rara entidad que se caracteriza por la presencia de una o varias tumoraciones,
en cualquier parte del organismo,
de ahí la confusión de su diagnóstico con malignidad.
El tracto genitougenitourinario se ve afectado hasta en un 75% de los casos.
Los tejidos comprometidos típicamente son consistentes con una infiltración masiva por células inflamatorias (macrófagos e histiocitos) con inclusiones intracitoplasmáticas características (cuerpos de Michaelis-Gutmann).
Usualmente autolimitada y asociada a infecciones urinarias repetidas,
con excelente respuesta a períodos prolongados de tratamiento con quinolonas.
Múltiples teorías se han propuesto para explicar la patogénesis de esta enfermedad.
Se describe un origen infeccioso,
un estado de inmunosupresión de base,
una neoplasia,
una enfermedad sistémica o incluso corresponda a un desorden genético.
El tracto urinario es el sitio más comúnmente afectado por la MLP y está bien documentado que el 80–90% de los pacientes padecen infección persistente por microorganismos coliformes.
La enfermedad con compromiso genitourinario es más frecuente en el sexo femenino (4:1) con pico de incidencia en los mayores de 50 años,
aunque el rango de edad de pacientes afectados aportados va desde las 6 semanas de vida hasta los 85 años.
Clínicamente hay tres formas de presentación:
- como infección de las vías urinarias en mujeres adultas
- como enfermedad de localización extravesical con presencia de masa
- como una entidad asociada a inmunodeficiencias.
Sin embargo no existe un cuadro clínico o radiológico característico de la enfermedad.
Habitualmente se presentan con dolor abdominal difuso,
pérdida de peso,
diarrea,
hematoquezia,
hematuria y fiebre.
Pero los síntomas dependen del órgano comprometido.
En la próstata es una enfermedad rara y se presenta con una glándula dura y elevaciones del PSA.
La enfermedad es difícil de diagnosticar si sólo se tiene en cuenta la clínica,
y los hallazgos por imagen son inespecíficos ya que son lesiones que simulan enfermedad maligna,
con características infiltrativas y capaces de formas masas que crecen en la grasa pélvica y que pueden infiltrar no solo vísceras si no tambien provocar destrucción ósea,
por lo que su diagnóstico requiere confirmación histológica
Definitivamente el diagnóstico de esta entidad es histopatológico,
por lo que la biopsia es esencial para su confirmación además de ayudar a excluir otras patologías.
La piedra angular del tratamiento de forma prolongada es un antibiótico que tenga una excelente penetración a través de la membrana celular.
Las fluoroquinolonas son efectivas en un 80- 90%.
También están descritas la rifampicina,
el trimetropin-sulfametoxasol y la gentamicina.
El pronóstico de la MLP suele ser favorable,
aunque no siempre es un proceso benigno,
pues en situaciones de compromiso extravesical suele ser una enfermedad agresiva con posibles complicaciones fatales.
La cirugía está limitada a situaciones donde el tratamiento conservador es ineficaz.