Definimos el tromboembolismo pulmonar como la oclusión de una o más ramas de las arterias pulmonares causada por la migración de un trombo.
Con tratamiento adecuado,
la mayor parte de estos émbolos se resuelve en el primer mes.
Existen,
sin embargo,
una serie de pacientes en los que por razones todavía no claramente conocidas (alteraciones en la fibrinolisis o recurrencia de los émbolos),
el trombo no se resuelve completamente y queda incorporado en la pared del vaso. Esta falta de resolución,
más el desarrollo de una arteriopatía distal en las áreas ocluidas va a producir con el tiempo un aumento de la presión en la arteria pulmonar y posteriormente una disfunción del ventrículo derecho: una hipertensión pulmonar secundaria a tromboembolismo pulmonar crónico (TEPC).
Se considera que aproximadamente un 4% de los pacientes con tromboembolismo pulmonar agudo van a desarrollar una hipertensión pulmonar secundaria a TEPC.
Entre los factores de riesgo para el desarrollo del TEPC se incluyen ente otros: la extensión de la obstrucción vascular,
el sexo femenino,
procesos neoplásicos concomitantes,
esplenectomía previa, comunicaciones auriculo-ventriculares,
trastornos inflamatorios crónicos o patología hematológica como los síndromes mieloproliferativos crónicos.
Los síntomas son inespecíficos y están relacionados con el desarrollo de la hipertensión pulmonar.
Los pacientes con hipertensión pulmonar secundaria al TEPC,
pueden permanecer asintomáticos durante años hasta que se presentan con síntomas como disnea,
tos no productiva,
dolor torácico atípico,
taquicardia,
sincope o hemoptisis.
Este deterioro clínico va paralelo a la pérdida de la función ventricular derecha.
El TEPC es una entidad con una importante repercusión clínica que es importante reconocer y diagnosticar lo antes posible,
ya que es la única forma de hipertensión pulmonar con un tratamiento efectivo mediante endarterectomia.
Una vez repasados los principales factores de riesgo y la patogenia del TEPC,
revisaremos los principales hallazgos en la TC a partir de estudios realizados en nuestro hospital como control (aproximadamente a los 6 meses) en pacientes con un episodio de TEP agudo.
Incluimos un periodo de tres años,
durante el cual hemos estudiado 82 pacientes.
En nuestro hospital,
la TC realizada para descartar alteraciones de TEPC es similar a la utilizada con TEP agudo: cortes de 0,6 mm,
intervalo de 0,6 mm; 100Kv y 75 cc de contraste a 4ml/seg.
Algunos autores recomiendan un ligera modificación en el protocolo respecto al TEP agudo,
consistente en un retraso en la adquisición de las imágenes de tal forma que sea posible valorar no solo las arterias pulmonares sino también las arterias bronquiales que como veremos,
pueden encontrarse dilatadas en estos pacientes,
un hallazgo que puede ayudar al diagnostico diferencial.
Los principales hallazgos en la TC del TEPC clásicamente se agrupan en:
- Hallazgos vasculares:
- 1.1.
En la arteria pulmonar.
- 1.2.
Debidos a la hipertensión pulmonar.
- 1.3 Debidos al desarrollo de circulación sistémica colateral.
2.
Parenquimatosos
1.1. Hallazgos en la arteria pulmonar
Tienen su origen en la falta de resolución del trombo.
A nivel de la arteria pulmonar en pacientes con TEPC podemos observar:
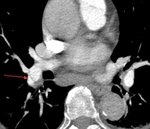
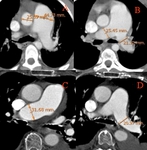
1.1.1. Una obstrucción completa de una o varias arterias pulmonares principales o sus ramas.
Distal a la zona de la obstrucción en pacientes con TEP,
el vaso se encuentra retraído y reducido de tamaño.
Signos secundarios a la obstrucción completa serán la falta de visualización de material de contraste o menor cantidad de vasos distales al lugar de la oclusión. Fig. 1
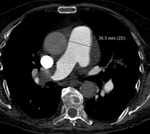
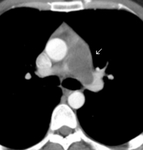
1.1.2. Oclusión parcial de la luz: el trombo organizado se adhiere a la pared del vaso.
Si hacemos una reconstrucción transversal de la arteria afecta,
veremos el trombo como un defecto de repleción periférico con forma de media luna,
que forma ángulos obtusos con la pared del vaso Fig. 2 . En algunos casos el trombo puede calcificarse.
1.1.3.
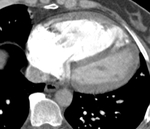
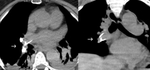
Otros hallazgos menos frecuentes son las bandas,
consistentes en estructuras lineales (< 0.
3 cm de ancho y < 2 cm de largo) fibrosas adheridas a las paredes vasculares con un borde libre y móvil intraluminal Fig. 3 ; varias bandas unidas forman una red o ``web´´.
Podemos encontrar así mismo dilataciones post-estenóticas o aneurismas de las ramas distales.
1.
2.
Signos derivados de la hipertensión pulmonar
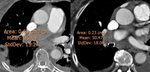
1.2.1. Dilatación del tronco de la arteria pulmonar (> 29 mm o una relación tronco de la pulmonar aorta > a 1 en pacientes menores a 50 años),
debido al aumento de las resistencias vasculares por la obstrucción distal.
Debemos hacer la medición en un plano próximo a su bifurcación,
creando un ángulo recto con su eje largo y justo lateral a la aorta ascendente Fig. 4 .
En los casos de hipertensión pulmonar tromboembólica,
la dilatación de las arterias pulmonares suele ser asimétrica,
a diferencia de la dilatación simétrica encontrada en pacientes con hipertensión pulmonar no trombótica Fig. 10 .
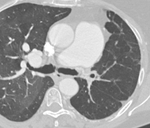
1.2.2. Alteraciones debidas a fallo cardiaco derecho: dilatación del ventrículo derecho (con un ratio entre el diámetro del VD y el del VI mayor de 1),
con horizontalización del tabique interventricular hacia la izquierda e hipertrofia del miocardio del VD > 4mm Fig. 5 .
La dilatación del VD puede ir acompañada de insuficiencia tricuspídea con la consiguiente regurgitación de contraste hacia la vena cava inferior y venas suprahepáticas.
Podemos encontrar también moderada cuantía de derrame pericárdico,
lo cual se asocia a un peor pronóstico,
así como adenopatías mediastínicas.
1.3.
Signos debidos al desarrollo de circulación sistémica colateral
En condiciones normales,
el flujo de sangre por lar arterias bronquiales supone entre 1-2 % del gasto cardíaco y no participa en el intercambio de gases.
Sin embargo,
en pacientes con hipertensión arterial pulmonar secundaria a un TEP crónico,
como respuesta a la hipoxemia,
se produce un aumento del flujo arterial por dichas arterias y anastomosis entre la circulación arterial y pulmonar distalmente a la obstrucción,
lo cual permite un relleno de las arterias pulmonares.
Encontraremos arterias bronquiales ingurgitadas (diámetro > 2mm) y tortuosas.
2.
Hallazgos parenquimatosos
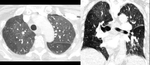
2.1. Infartos pulmonares.
En la fase aguda,
su forma de presentación más habitual es una opacidad en forma de cuña,
con base pleural en lóbulos inferiores.
Sin embargo,
con el tiempo pueden adoptar una forma más lineal,
o aparecer en forma de nódulos o cavidades Fig. 6 .
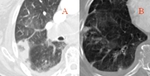
2.2. Patrón en mosaico: encontramos zonas bien diferenciadas de menor y mayor atenuación en el parénquima pulmonar,
debido a defectos de perfusión (representados por las zonas de hipoatenuación distales al vaso ocluido),
Fig. 7 .
Es un hallazgo inespecífico que podemos encontrar en otras entidades pero sin embargo,
es más frecuente en la hipertensión arterial pulmonar secundaria a TEP crónico que en la idiopática.
2.3. Otros hallazgos menos frecuentes: zonas de atrapamiento aéreo y bronquiectasias.
Diagnóstico diferencial.
Otros procesos pueden simular los hallazgos producidos por el TEPC.
1.
Tromboembolismo pulmonar agudo.
Estas dos entidades muchas veces coexisten.
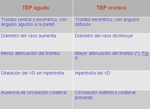
En la Tabla 1 ( Fig. 8 ) se exponen las principales diferencias entre el trombo agudo y el crónico.
Fig. 9 .
Diferencia en la densidad entre un trombo agudo y crónico.
2.
Hipertensión pulmonar idiopática
La diferenciación entre estas dos entidades sigue suponiendo un dilema y por ello es importante tener en cuenta los antecedentes del paciente.
Los hallazgos en la TC que sugieren hipertensión pulmonar secundaria a TEPC son: desarrollo de la circulación sistémica colateral (aumento de arterias bronquiales),
patrón en mosaico,
disminución en el calibre de los vasos segmentario y asimetría en el tamaño de las arterias pulmonares principales Fig. 10 .
3.
Arteritis de Takayasu
En esta enfermedad la afectación de los vasos se traduce en un engrosamiento mural concéntrico de la pared. Aunque la afectación es fundamentalmente de la aorta y sus ramas principales, entre el 50-80% de los paciente,
también presentan una afectación de las arterias pulmonares.
La ausencia de un trombo intraluminal y la afectación conjunta de la aorta y sus ramas principales ayudan a hacer el diagnostico.
4.
Sarcoma de la arteria pulmonar
Aparece como una masa lobulada,
generalmente en las arterias principales que ocluye y expande la totalidad de la luz y puede presentar realce tras la administración de contraste.
En este tipo de patología podemos encontrar invasión del parénquima adyacente así como de estructuras mediastínicas.
Fig. 11 .
5. Agenesia de la arteria pulmonar
Es una anomalía del desarrollo vascular,
más frecuente en el lado derecho,
en la cual la arteria pulmonar se interrumpe a nivel del hilio.
Veremos un interrupción de bordes bien definidos y afilados en ausencia de patología intraluminal asociado a una pérdida de volumen del segmento pulmonar afectado y circulación colateral sistémica para suplir el flujo sanguíneo a ese nivel,
Fig. 12 .
6.
Émbolos de otro origen
Tumoral: en pacientes con neoplasias intraabdominales pueden ocurrir embolismos de células tumorales desde la vena cava inferior hasta las arterias pulmonares,
causando defectos de repleción similares a los encontrados en el TEP.
Material exógeno: umbilicación de cemento tras vertebro plastia. Fig. 13