LESIONES BENIGNAS:
- Hipertrofia suprarrenal fisiológica del neonato
Al nacimiento la glándula suprarrenal es 10-20 veces mayor que la glándula del adulto en relación con el peso corporal.
Aproximadamente 1/3 del tamaño del riñón neonatal.
Disminuye de tamaño durante las 2 primeras semanas de vida.
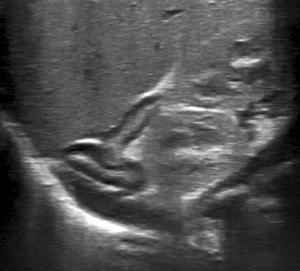
Fig. 1: Imagen ecográfica en el plano sagital en la que se observa una glándula suprarrenal prominente pero normal. La glándula esta agrandada con una corteza hipoecoica y núcleo ecogénico. La glándula suprarrenal neonatal normal puede ser de hasta 1/3 del tamaño renal
- Hiperplasia suprarrenal congénita:
Se produce por un déficit enzimático del metabolismo del cortisol,
autosómico recesivo.
Ocurre en niños menores de 2 años,
con pérdida de electrolitos.
Puede presentarse como virilización en niñas.
Ecografía : las medidas de la glándula son mayores de 20 mm de longitud o 4 mm de grosor.
Pueden presentar un contorno cerebriforme.
- Hemorragia/hematoma suprarrenal
Múltiples causas : asfixia neonatal,
estrés perinatal,
trauma,
sepsis,
coagulopatías y púrpura de Schönlein-Henoch.
Bilateral en el 10% de los casos.
Cuando es unilateral,
es más frecuente en el lado derecho.
Puede ser asintomática o comprometer la vida.
Ecografía: inicialmente aparece como una masa ecogénica.
Se licúa en 2-3 días,
llegando a ser anecoica.
TC: generalmente se observa en estudios realizados a pacientes traumatizados.
En fase aguda son hiperdensas sin realce tras la administración de contraste.
Asociándose a lesiones abdominales (hepáticas) o torácicas ipsilaterales .
RM: más sensible y específica; la señal de la lesión varía con la temporalidad del hematoma.
En fase aguda la lesión es hiperintensa en T1 e hipointensa en T2.
Puede eventualmente calcificar.
Tienden a desaparecer.
Recién nacida femenina de 3000 gramos de peso y 38 semanas de edad gestacional diagnosticada intraútero de masa abdominal,
de probable origen suprarrenal derecha.
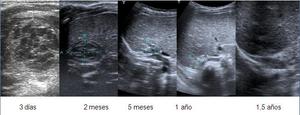
Fig. 3: Control evolutivo ecográfico de hemorragia suprarrenal
Fig. 2
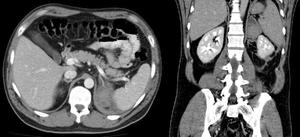
Fig. 4: Adulto con antecedente de traumatismo abdominal.
TC con contraste en cortes axial y coronal observando hematoma suprarrenal izquierdo.
- Ganglioneuroma
Bien diferenciado,
se considera una forma benigna de neuroblastoma.
Edad media al diagnóstico: 7 años.
Más frecuente en mediastino,
retroperitoneo y glándula suprarrenal.
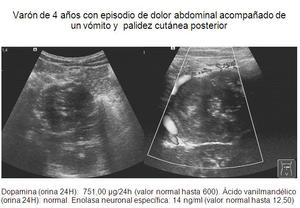
Fig. 5: Ganglioneuroma suprarrenal izquierdo
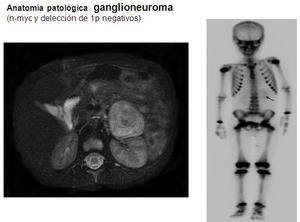
Fig. 6: Ganglioneuroma suprarrenal izquierdo
- Quistes suprarrenales
Incidentalomas.
Asintomáticos.
Pueden asociarse a dolor o masa palpable,
cuando son muy grandes.
3ª-5ª década de la vida.
TC: hipodensos.
No realce tras contraste.
Sin componente sólido.
RM: hipointensos en secuencias potenciadas en T1 e hiperintensos en T2.
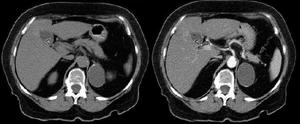
Fig. 7: TC sin y con contraste intravenoso observando masa suprarrenal izquierda de aspecto quístico de paredes calcificadas. No presenta realce.
- Adenoma suprarrenal
La mayoría son asintomáticos.
Son hallazgos incidentales.
Una minoría secreta hormonas.
Lo más frecuente: Síndrome de Cushing o Síndrome de Conn.
Con frecuencia tienen alto contenido lipídico.
TC : Sin contraste masa bien delimitada menor de 3 cm < 10 UH es diagnóstico de adenoma rico en lípidos.
Captan y lavan rápidamente el contraste endovenoso.
Se pueden realizar dos mediciones en fase tardía:
- < 30 UH: adenoma (poco sensible)
- Porcentaje de lavado del contraste >50%: adenoma (muy sensible y específico)
RM: Caída de señal en secuencias “fuera de fase”.
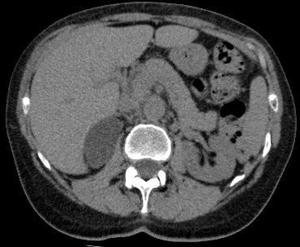
Fig. 8: TC sin contraste intravenoso: masa suprarrenal derecha de baja atenuación sugestivo de adenoma
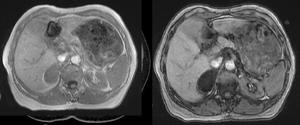
Fig. 9: RM en secuencia T1 eco de gradiente "en fase" y "fuera de fase": se observa caída de señal en "fuera de fase", característica de los adenomas
- Mielolipoma
Tumor benigno poco frecuente,
compuesto por tejido adiposo maduro y hematopoyético.
Incidentalomas.
En ocasiones pueden sangrar.
Diagnóstico: Presencia de grasa macroscópica.
TC: áreas de marcada hipodensidad (< -10 UH),
mezcladas con áreas de mayor densidad.
RM: el componente graso es hiperintenso en secuencias ponderadas en T1,
con señal intermedia en T2 y significativa caída de señal en secuencias con saturación grasa.
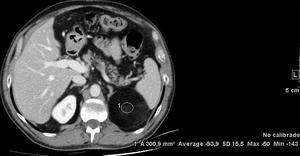
Fig. 10: TC con contraste intravenoso observando masa suprarrenal izquierda de baja atenuación compatible con mielolipoma
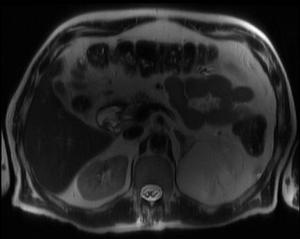
Fig. 11: RM en secuencia potenciada en T1:masa suprarrenal izquierda de alta señal similar a la grasa.Mielolipoma
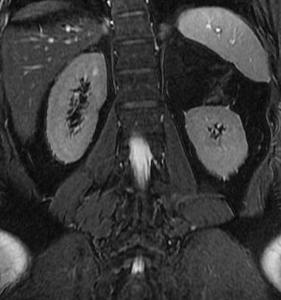
Fig. 12: RM potenciada en T2 con saturación grasa:masa suprarrenal izquierda que ha disminuído la señal en secuencias de supresión grasa, característico de mielolipoma
- Pseudotumor inflamatorio suprarrenal
Lesión inflamatoria crónica,
benigna,
inusual,
de patogénesis poco clara.
Ocurre más frecuentemente en el pulmón y la órbita,
pero puede también originarse en cualquier localización anatómica.
Puede ser una secuela de una infección oculta o trauma menor previo a la cirugía.
Más frecuente en edad pediátrica o adulto joven.
Ecografía: masa de ecotextura mixta,
sólida,
infiltrativa o bien definida.
Muestra vascularición prominente con el Doppler color.
TC: Generalmente la masa es típicamente de atenuación heterogénea.
Variedad de patrones de realce tras contraste intravenoso (no realce,
realce heterogéneo y realce periférico).
Las lesiones más grandes pueden tener áreas centrales de hipoatenuación (necrosis).
Las calcificaciones centrales pueden también estar presentes.
RM: lesión hipointensa en las imágenes potenciadas en T1 y T2.
Muestra marcado realce.

Fig. 13: TC con contraste intravenoso en corte axial y coronal: masa suprarrenal derecha heterogénea con áreas hipodensas en su interior sugestivo de necrosis. Hallazgos compatibles con pseudotumor inflamatorio.
LESIONES MALIGNAS
- Neuroblastoma
Neoplasia sólida extracraneal más frecuente.
4ª neoplasia por orden de frecuencia en pediatría,
después de: leucemia,
tumores del SNC y el linfoma.
15% de las muertes por cáncer en pediatría.
2ª neoplasia abdominal más frecuente,
después del tumor de Wilms
Más del 90% de los pacientes se diagnostican antes de los 5 años.Edad media al diagnóstico: 22 meses aunque tiene un pico de incidencia en el primer año de vida (30%)
Casi siempre origen suprarrenal (90%)
Buen pronóstico: supervivencia mayor al 90%
El pronóstico varía dependiendo del estadío.
Ecografía y TC: Calcificaciones en el 90% de los tumores.
Necrosis y hemorragia frecuente.
Masa quística en neonatos.
Tamaño medio: 6-8 cm.
75% cruzan la línea media
MN:Captación de I-123 MIBG en el 90-95% de los pacientes
RM : útil para valorar afectación intraespinal.
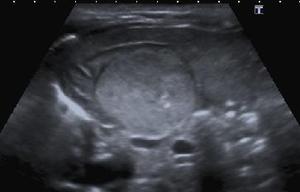
Fig. 14: Ecografía: masa suprarrenal derecha compatible con neuroblastoma
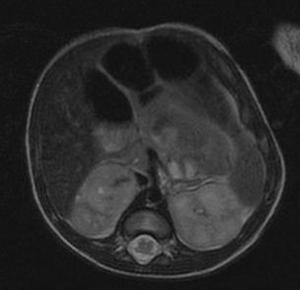
Fig. 15: RM potenciada en T1 con saturación grasa: masa suprarrenal derecha. Neuroblastoma
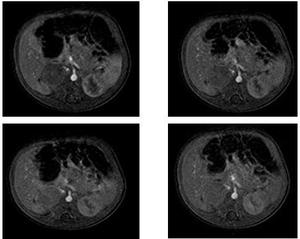
Fig. 16: RM potenciada en T1 con contraste y saturación grasa: neuroblastoma
- Ganglioneuroblastoma
Se considera una tumoración en grado intermedio entre ganglioneuroma y neuroblastoma.
Localizaciones similares al neuroblastoma.
Tiene potencial maligno.
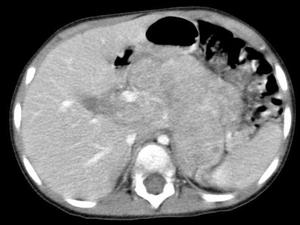
Fig. 17: TC con contraste intravenoso:Ganglioneuroblastoma izquierdo
- Feocromocitoma
Tumor raro,
secretor de catecolaminas,
originado del tejido neuroectodérmico de la médula suprarrenal.
Se presentan como hipertensión arterial,
cefalea,
ansiedad y palpitaciones.
Tumor de los 10%s: 10% bilaterales,
10% extraadrenales,
10% malignos,
10% en niños,
10% asociado a síndromes,
como neoplasias endocrinas múltiples IIA y III,
síndrome de Von Hippel Lindau y neurofibromatosis.
Ecografía y TC: Miden 2-5 cm,
hipervasculares y presentan muchos de ellos con áreas quísticas en su interior.
RM: hipointensos en secuencias ponderadas en T1 y marcadamente hiperintensos en secuencias ponderadas en T2.

Fig. 18: Ecografía: Masas suprarrenales bilaterales con áreas quísticas en su interior. Hipervascularizadas. Hallazgos sugestivos de feocromocitoma
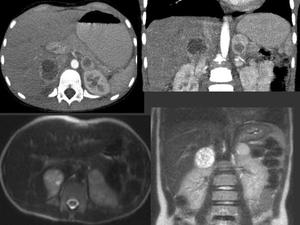
Fig. 19: TC con contraste intravenoso(imágenes superiores):masas suprarrenales bilaterales heterogéneas con áreas hipodensas en su interior.
RM potenciadas en T1 y T2 (imágenes inferiores): masas suprarrenales bilaterales de baja señal en T1 y alta señal en T2.
Hallazgos compatibles con feocromocitomas bilaterales
- Metástasis
Lesión maligna más común de las glándulas suprarrenales que son el 4º lugar de metástasis en todo el cuerpo.
Pulmón,
mama,
riñón intestino y páncreas.
Melanoma menos frecuente.
Bilateral.
TC: sin contraste presentan > 10 UH,
con un lavado post contraste < 50%.
RM: hipointenso en secuencia ponderada en T1 e hiperintensos enT2,
sin significativa caída de señal en secuencia T1 “fuera de fase”.
Difícil de diferenciar de adenoma atípico:PET o biopsia para diferenciarlos.
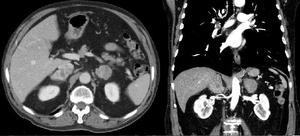
Fig. 20: TC con contraste en corte axial y coronal: masas suprarenales bilaterales heterogéneas. Metástasis
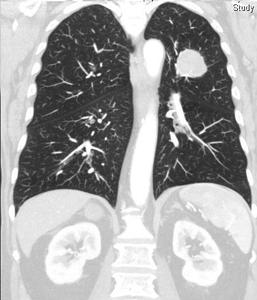
Fig. 21: TC en corte coronal en ventana de pulmón: masa pulmonar y masas suprarrenales. Carcinoma de pulmón con metástasis suprarrenales.
- Carcinoma suprarrenal
Tumor raro originado de la corteza suprarrenal.
4ª-7ª década de la vida.
Menos del 1% de las neoplasias en Pediatría.
Generalmente ocurre antes de los 6 años.
Se asocia con hemihipertrofia,
tumores cerebrales y hamartomas.
Hiperfuncionante (40% de los casos): Síndrome de Cushing.
Puede presentarse con dolor abdominal y masa palpable.
Al diagnóstico,
el tumor es grande (>6 cm).
TC y RM: heterogéneo con áreas de necrosis y hemorragia.
20% presentan calcificaciones.
Captan contraste de forma nodular,
con lavado de contraste lento.
Metastatiza a pulmón,
hígado,
ganglios linfáticos e invade la vena cava inferior.
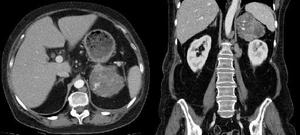
Fig. 22: TC con contraste intravenoso en corte axial y coronal: masa suprarrenal izquierda de gran tamaño heterogénea con áreas de necrosis y hemorragia.Carcinoma suprarrenal
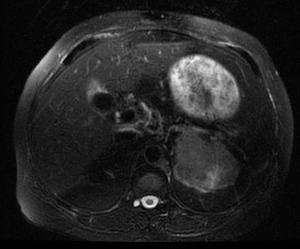
Fig. 23: RM en secuencia potenciada en T2 con saturación grasa: masa suprarrenal izquierda de gran tamaño, heterogénea. Carcinoma suprarrenal.
- Linfoma
En la mayoría de los casos del tipo no-Hodgkin.
TC y RM: se manifiesta como engrosamiento glandular difuso o nodular.
50% bilateral.
























