El tinnitus es un "sonido" en uno o en ambos oídos,
como zumbidos,
pitidos o silbidos,
que ocurre sin un estímulo externo.
La prevalencia varía desde 7% a 32%.
La evaluación de un paciente con el tinnitus requiere una historia detallada para determinar si el paciente también ha pérdido la audición,
tiene vértigo o cefalea ,
así como un examen médico completo incluyendo un examen físico completo.
El tinnitus se ha dividido de acuerdo con las características del sonido y basado en la localización de la causa.
El sonido puede ser pulsátil (coincidiendo con los latidos del corazón del paciente) o continuo (no pulsátil) así como subjetivo (percibido sólo por el paciente) u objetivo (también perceptible a otra persona).
- TINNITUS PULSÁTIL es aquel en el que el sonido coincide con los latidos del corazón del paciente,
y se asocia generalmente con anomalías en las pruebas de imagen.
El tinnitus pulsátil se subdivide además en 2 tipos: arterial y venoso.
- Tinnitus arterial se eleva en sístole y no desaparece con una ligera presión sobre la vena yugular ipsilateral.
- Tinnitus venoso se escucha como un soplo continuo alrededor del
oído acentuado en la sístole,
pero es abolido por una ligera presión en la vena yugular ipsilateral.
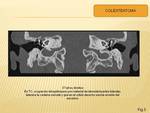
- TINNITUS NO PULSÁTIL ,continuo ,
es más frecuente,
suele ser subjetivo y en la mayoría de los pacientes no hay anomalías en las imágenes radiológicas.
(Fig. 1)
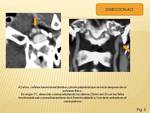
-TINNITUS SUBJETIVO, puede ser unilateral o bilateral.
Tiene múltiples causas: el consumo de drogas,
alergia,
enfermedad sistémica,
etc.
Los estudios de imagen no suelen ser necesarias; solo se recomiendan cuando el tinnitus es permanente y asociado con la alteración de los potenciales evocados del tronco cerebral o con pérdida auditiva.
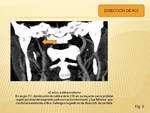
- TINNITUS OBJETIVO, es cuando el paciente y el médico escuchan el ruido y es un síntoma bastante raro.
A menudo se correlaciona con patología que requiere un tratamiento,
por lo tanto,
la evaluación por imagen es obligatoria.
(Fig. 2)
Siempre la evaluación clínica completa debe preceder a la realización de estudios radiologícos.
El conocimiento de que el tinnitus es pulsátil o no pulsátil,
combinado con una evaluación clínica detallada,
ayuda a determinar el estudio de imagen más adecuado.
La mayoría de los pacientes que presentan tinnitus no pulsátil aislado no tienen anomalías en las pruebas de imágen que justifiquen sus síntomas.
Por lo tanto,
los estudios de imagen sólo se deben llevar a cabo cuando el tinnitus no pulsátil es unilateral,
progresivo y asociado con hipoacusia neurosensorial.
El schwannoma acústico es la primera causa.
Por otro lado,
el tinnitus pulsátil se asocia generalmente con hallazgos patológicos en las pruebas de imágenes y sugiere la presencia de una patología vascular.
Se debe considerar realizar ecografía Doppler cervical para descartar la aterosclerosis.
El TC del hueso temporal se indica en pacientes que se presentan con una masa retrotimpánica.
La resonancia magnética (RM),
angio- resonancia magnética (ARM) o venografía RM deben considerarse en pacientes con otoscopia normal.
CAUSAS DE TINNITUS PULSÁTIL
El tinnitus pulsátil es generalmente una consecuencia de un tumor vascular subyacente,
una malformación vascular o anomalía que puede ser congénita o adquirida.
También se puede ver en algunas enfermedades sistémicas que aumentan el gasto cardíaco (anemia,
hipertiroidismo,
embarazo).
Las causas no vasculares incluyen lesiones del oído medio,
del hueso temporal,
canal auditivo interno y la cavidad craneal.
CAUSAS TUMORALES
1.Tumores glomicos (paragangliomas)— glomus timpanicum y glomus jugulare.
2.
Hemangiomas
3.
Neurinoma del acústico o meningioma aunque el mecanismo exacto no está claro.
Del mismo modo,
las lesiones que afectan la fosa yugular también puede presentarse con PT,
presumiblemente secundariamente a la compresión de la vena yugular .
4. Raramente en asociación con colesteatoma e histiocitosis del peñasco.
CAUSAS VASCULARES
Puede ser de causa arterial,
venosa o arteriovenosa.
Clínicamente,
el tinnitus venoso es diferente del arterial.
El venoso es,
por lo general,
del lado derecho,
ya que la fosa de la vena yugular derecha es más grande que la izquierda en la mayoría de la población .
Se oye como un murmullo continuo y se acentua durante la sístole y puede ser abolida mediante la compresión se la vena yugular ipsilateral.
- Arteria carótida aberrante
- Persistencia de la arteria estapedia
- Dehiscencia de la arteria carótida
- Disección de arteria carótida
- Displasia fibromuscular
- Ateroesclerosis
- Aneurisma de la carótida interna porción petrosa
- Bucles AICA aberrantes.
- Hipertensión intracraneal idiopática
- Estenosis del seno transverso
- Variantes del bulbo yugular
- Anomalías del desarrollo venoso
- Fistulas durales
- Otospongiosis
- Enfermedad de Paget
- Lipoma (Fig. 6)
LOS TUMORES GLOMICOS
Los tumores glómicos (quemodectomas,
paragangliomas) son neoplasias vasculares que surgen de la paraganglios.
Los paraganglios son estructuras normales que acompañan a los nervios craneales.
Por tanto,
el nombre más preciso para estos tumores es paragangliomas.
Los paragangliomas con más probabilidades de presentar con tinnitus pulsátil son los tumores del glomus timpánico,
el tumor del glomus yugular y el glomus yugulotimpánico.
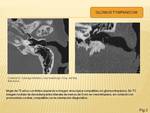
GLOMUS TYMPANICUM
Los tumores,
glomus timpánico y glomus yugular ,
surgen de los cuerpos glómicos (tejido paraganglionar) dispersos en el oído medio.
Los acúfenos son la clínica predominante.
El glomus timpánico es un paraganglioma localizado a lo largo de la cara lateral de la cóclea en la cavidad del oído medio y es la neoplasia más frecuente de la zona inferior del oído medio.
Produce un acufeno pulsátil.
En la presentación puede tener desde milímetros a ser una masa que llena el oído medio.
El tumor suele ser visible por otoscópia como una masa pulsátil,
rojiza,
detrás de una membrana timpánica intacta.
Se ve como una pequeña masa de partes blandas que abomba la membrana timpánica por detrás,
y con importante realce.
De forma habitual se presenta en el promontorio coclear.
Nace de los cuerpos glómicos a lo largo de la rama timpánica del IX nervio craneal (nervio de Jacobson).
No erosiona los huesecillos pero sí los engloba.
El método de imagen más sensible es el TC.
(Fig. 3)
GLOMUS YUGULAR
Se extiende desde la base del cráneo por arriba hasta la cavidad del oído medio y puede simular un glomus timpánico localizado.
Se origina con más frecuencia en la adventicia de la vena yugular en el agujero yugular.
Cuando un tumor del glomus yugular se limita a la fosa yugular,
la otoscopia es normal.
Si se extiende superiormente hacia el oído medio se llama un glomus yugulotimpánico,
y el componente del oído medio es visible en la otoscopia.
Tiene un aspecto RM típico en T2WI y T1WI con contraste denominado en "sal y pimienta".
Se ven vacíos de flujo en el interior del tumor,
rodeados por la materia del tumor.
En TC la masa puede erosionar las paredes laterales y anterior de la fosa yugular. Puede causar trombosis de los senos o de la vena.
HEMANGIOMAS CAVERNOSOS
Los hemangiomas cavernosos son tumores benignos raros del oído medio,
que ocasionalmente pueden causar tinnitus y simular un glomus timpánico clínicamente y radiológicamente.
Los hemangiomas del oído medio deben ser diferenciados de los hemangiomas del ganglio geniculado,
que generalmente se presentan con parálisis del nervio facial pero raramente pueden causar tinnitus pulsátil.
A menudo,
el diagnóstico es posible sólo con la cirugía.
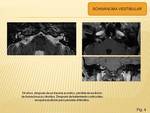
SCHWANOMA
Es un tumor benigno procedente de las células de Schwann dentro de estructuras del laberinto membranoso.
Se denomina según la localización en :
- Intracoclear ( dentro de la cóclea)
- Intravestibular ( dentro del vestíbulo del oído interno)
- Vestibulococlear ( afecta al vestíbulo y a la cóclea)
- Transmodiolar ( cruza modiolo desde cóclea hasta fondo de CAI)
- Tramsmacular ( cruza desde vesíbulo hasta fondo de CAI).
Cuando se localiza en el vestíbulo cursa con clinica de acúfenos,
vértigo episódico y pérdida de audición mixta.
Es un tumor benigno del laberinto membranoso con un crecimiento muy lento y que en ausencia de tratamiento acaba produciendo sordera total.
Normalmente permanece en rango de milímetros dentro del laberinto membranoso pero las lesiones grandes se extienden fuera del laberinto.
La RM es la prueba de elección para el diagnóstico,
visualizando en secuencias T1+C una masa que realza homogeneamente,
dentro del laberinto membranoso.
En T1 sin contraste se observa material con intensidad de tejido blando en oído interno y que a veces puede ser levemente hiperintenso respecto a líquido de laberinto.
En T2,
aparece como una masa con señal baja focal dentro de líquido con señal alta de laberinto membranoso.
(Fig. 4)
COLESTEATOMA
Los colesteatomas adquiridos son acumulaciones erosivas de partículas de queratina por la invasión de epitelio escamosos estratificado a través de una membrana timpánica perforada.
El colesteatoma surge con más frecuencia por una perforación en la pars fláccida de la membrana timpánica.
Una vez que la pars fláccida está alterada,
el proceso inflamatorio se extiende al espacio de Prussak.
Normalmente se ve una masa de partes blandas que produce erosión del scutum y desplazamiento medial del martillo e yunque en el caso de los colesteatomas de la porción flácida.
La cabeza del martillo y el cuerpo del yunque son las zonas más propensas a la erosión por un colesteatoma de la porción flácida.
Desde el espacio del Prussak,
la lesión se propaga a menudo a través de la entrada al antro,
ensanchándolo.
Los colesteatomas de la porción tensa son mucho menos frecuentes que los de la prción flácida.
Se producen por la perforación de la porción más posterosuperior de la porción tensa.
Una de las complicaciones de los colesteatomas es la fistulización a los conductos semicirculares,
con más frecuencia al lateral.
Esto puede identificarse como una dehiscencia en el laberinto óseo con una masa de partes blandas que expande la región de la ventana oval o el borde lateral del conducto semicircular lateral.
Otra posibilidad es que erosione el techo timpánico y después que invada el compartimento intracraneal.
En RM los colesteatomas son hipointensos en T1W y de intensidad intermedia en T2W y no presentan realce,
a diferencia del tejido de granulación que no produce realce.
(Fig. 5)
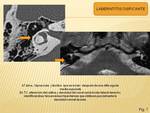
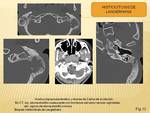
LABERINTITIS OSIFICANTE
Es una osificación del laberinto membranoso como respuesta de cicatrización a lesiones infecciosas,
inflamatorias,
traumáticas o quirurgicas del oído interno.
Comienza con una fase de fibrosis (proliferación de fibroblastos) que se sigue de la fase osificante (los osteoblastos forman trabéculas óseas anómalas dentro de los espacios laberínticos membranosos).
Se localiza en los espacios líquidos del laberinto membranoso:
- LO coclear: se afectan espacios líquidos de la cóclea misma
- LO no coclear: se afectan espacios líquidos de canales semicirculares o vestíbulo.
En el TC ósea se visualizan:
- LO leve: cambios fibroóseos como aumento de la densidad dentro de esacios líquidos de laberinto membranoso y modiolo prominente.
- LO moderada: áreas focales de compresión ósea en espacios líquidos de laberinto membranoso
- LO grave: laberinto membranoso obliterado completamente por hueso,
con sustitución de espacios líquidos.
En la RM T2: focos de intensidad baja dentro de líquido con señal alta del óido interno.
(Fig. 7)
DISECCION ACI
Las disecciones de la ACI extracraneal representan aproximadamente el 20% de los infartos isquémicos en adultos jóvenes.
Puden ser traumáticas y no traumáticas.
Las disecciones no traumáticas se pueden asociar a una vasculopatía subyacente.
Otros factores de riesgo son: HTA,
migraña, la actividad física intensa…
La presentación clínica es muy variable,
desde asintomáticos hasta cefalea,
dolor cervical,
dolor occipital,
isquemia o infarto cerebral por reducción del flujo o complicaciones tromboembólicas.
Menos frecuente producen parálisis de pares craneales inferiores.
El aspecto angiográfico es variable. El hallazgo más frecuente es un estrechamiento relativamente liso o gradual y ligeramente irregular mediocervical.
La disección que ocluye la ACI puede terminar en una oclusión gradual en forma de cola de ratón.
Las disecciones de la arteria carótida interna respetan típicamente el bulbo carótideo y terminan cerca de la base del cráneo.
Es relativamente poco común la demostración angiográfica de un desgarro o flap de la íntima ,luz falsa o pseudoaneurisma.(Fig. 8 y Fig. 9).
ARTERIA CARÓTIDA INTERNA ABERRANTE
La arteria carótida interna aberrante (AICA),
se presenta como una anomalía vascular infrecuente,
en la que dicha arteria cambia su curso normal y ocupa el oído medio.
Es infrecuente encontrar a este nivel una anomalía de la arteria carótida,
ya que la mayoría de las alteraciones vasculares en el oído medio,
se presentan relacionadas con la vena yugular.
Puede ser originada por una malformación embriológica del primer y segundo arcos branquiales,
debida a la persistencia de vasos embrionarios y anastomosis anómalas en el oído medio.
También puede tratarse de una anomalía adquirida,
en la que un aneurisma en la ICA,
a su paso por el área petrosa del hueso temporal,
erosiona la pared medial de la caja timpánica.
Entre las causas adquiridas,
los más frecuentes son los aneurismas,
que pueden ser secundarios a traumatismos,
cirugía,
aterosclerosis,
otitis media y la ausencia o dehiscencia de la platina ósea que normalmente rodea a la arteria en la cavidad timpánica,
cuyo espesor normal es de medio milímetro.
La dehiscencia puede deberse a causas como la otitis media crónica,
u otros procesos inflamatorios que causan trombosis de los vasa vasorum del canal carotídeo,
fracturas de base de cráneo,
procesos malignos,
HTA,
o la edad,
ya que la ICA se elonga y puede protruir por un hueso dehiscente a causa de la fuerza erosiva de sus pulsaciones constantes.
Los síntomas y signos que puede ocasionar esta anomalía son inespecíficos,
como una hipoacusia de conducción,
un acúfeno pulsátil sincrónico con el latido cardiaco,
vértigo, sensación de plenitud ótica o una otitis media aguda supurada.
LA HIPERTENSIÓN INTRACRANEAL IDIOPÁTICA
Aunque la patogénesis exacta no está clara,
existe relación directa con la presión del LCR.
Los pacientes suelen ser jóvenes,
en general mujeres obesas.
En las imágenes de RM,
puede haber aplanamiento de la parte posterior del globo ocular,
distensión de la vaina del nervio óptico,
nervio óptico tortuoso o silla turca vacía.
El aplanamiento del globo ocular es el único signo de que se considera sugestivo de hipertensión intracraneal.
En la mayoría de los casos,
sin embargo,
el diagnóstico es principalmente clínico y puede ser confirmado por la elevada presión de apertura y pronto alivio del tinnitus después del drenaje de LCR.
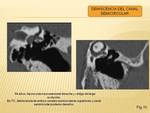
DEHISCENCIA DEL CANAL SEMICIRCULAR SUPERIOR
Se define como adelgazamiento extremo o ausencia de techo óseosobre el conducto semicircular superior o el posterior.
Se caracetriza clinicamente por vértigo y en algunas ocasiones por acúfenos. La etiológia probable es una predisposición congénita superpuesta a un traumatismo.
La cobertura del defecto puede mejorar los síntomas.
La TC de hueso temporal con ventana ósea es la mejor prueba diagnóstica.
se visualiza una dehiscencia >2mm del techo del conducto semicircular superior.Se puede asociar adelgazamiento del techo del tímpano(Fig. 10)
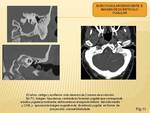
VARIANTES DEL BULBO CAVERNOSO
Las variantes del bulbo cavernoso son muy frecuentes y pueden causar una masa timpànica vascular asociada a acúfeno pulsátil.
El agujero yugular tiene dos partes: una porción vascular que contiene la vena yugular interna y los nervios X y XI,
y una porción nerviosa con el nervio IX y la continuación del seno petroso inferior.
La pared del bulbo yugular puede tener una dehiscencia o no y la vena yugular puede estar alta en la cavidad del oido medio.
El bulbo yugular sin dehiscencia conserva la làmina ósea en la cima del agujero yugular,
mientras que el bulbo yugular con dehiscencia no presenta borde óseo y en la otoscopia se visualiza una masa
pulsátil ,
azulada,
detrás de la membrana timpanica posteroinferior.
Otra variante anatómica es el divertículo del bulbo yugular que se define como una protuberancia focal del bulbo yugular en el hueso temporal.
Aunque las variantes del bulbo yugular se han asociado con
tinnitus,
esta asociación sigue poco clara.
Cuando una de estas variantes es encontrada en un paciente con tinnitus pulsátil,
todavía se tendría que buscar alguna otra causa tratable.
(Fig. 11)
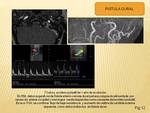
FISTULAS DURALES
Las fistulas durales son la causa más frecuente de tinnitus pulsátil en el paciente con examén otoscopico normal.
A diferencias de las MAV donde hay un nido formado por varios vasos,
en las fistulas durales existe una comunicación directa entre una arteria y una vena.
Los senos transverso,
sigmoide y los senos cavernosos son los lugares más frecuentes de localización de las FAV durales.
Las ramas de la arteria carótida externa suplen estas malformaciones arteriovenosas durales; el drenaje venoso puede ser extracraneal,
intracraneal,
o ambos.
Las malformaciones y fistulas durales son difíciles de diagnosticar en TC y RM.
Pueden producir signos como trombosis sinusal y dilatación de las venas corticales.
Si no aparecen estos signos,
las imágenes pueden ser normales.
La prueba fundamental para diagnosticar esta lesión es la angiografía ,
que debe incluir un cateterismo selectivo de los vasos meníngeos,
incluyendo la artería menímgea media,
la meningea accesoría,
la arteria faríngea ascendente ,
la arteria carótida interna y la arteria vertebral.
(Fig. 12)
HISTIOCITOSIS DE CÉLULAS DE LANGERHANS
El granuloma eosinófilo tiene afinidad por la mastoides del hueso temporal.
Es un trastorno que aparece en la infancia y en adultos jóvenes que produce lesiones líticas,
bien definidas en el hueso temporal con masas asociadas de tejidos blandos realzados.
producen pérdida de audición,
otalgia,
vértigo,
tinnitus,
tumefacción de tejidi blando postauricular.
La lesión es hipointensa en T1W e hiperintensa en T2W y produce realce tras la administración de contraste.
la TC es superior para la evluación de las estructuras óseas,
evidenciandose lesiones líticas variables,"en sacabocados"normalmente de la mastoides pero también la punta del petroso,
la cápsula ótica y los huesecillos.(Fig. 13)
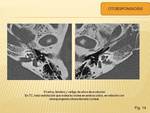
OTOESPONGIOSIS COCLEAR
Suele ser bilateral en 80% de los casos y afecta con más frecuencia a mujeres jóvenes o de mediana edad.
Consiste en una sustitución del hueso encondral por hueso esponjoso.
En las fases inciales se visualiza una erosión lítica de los márgenes laberínticos de la ventana oval,
nicho de la ventana redonda y cóclea.
La otoespongiosis fenestral afecta con más frecuencia al borde anterior de la ventana oval.
En la forma coclear, la vuelta basal y media de la cóclea se afectan con más frecuencia,
con zonas de desmineralización.
Se puede ver el signo del “anillo doble” causado por la resorción de hueso alrededor de la cóclea membranosa como consecuencia de la transparencia normal de la vuelta basal en paralelo a la otoespongiosis.
(Fig. 14)