INTRODUCCIÓN:
Conceptos clínicos básicos.
La mielopatía produce afectación sensitiva,
motora o sensitivo-motora.
Dependiendo del nivel/ segmento medular en el que se encuentre,
debuta con unos signos clínicos u otros.
A groso modo,
un cuadro clínico que incluya uno o varios de los siguientes: debilidad en extremidades (superiores y/o inferiores dependiendo del nivel),
déficit sensorial,
alteraciones intestinales,
signos de afectación del SNA (pérdida de la sudoración,
alteración en el control de la temperatura…),
y signos de primera motoneurona (hiperreflexia,
Babinski positivo e incremento del tono muscular),
nos debe hacer plantearnos una posible afectación medular de causa a definir.
El papel de los métodos de imagen.
Ante la sospecha clínica de mielopatía aguda en urgencias,
está indicada la realización de una prueba de imagen.
La prueba que más información nos aporta sobre lo que ocurre en el espacio intratecal de la columna vertebral,
es sin duda la resonancia magnética.
El médico de urgencias debe conocer los conceptos básicos de las imágenes por resonancia magnética,
sus ventajas y limitaciones,
y los procesos subsidiarios de ser diagnosticados mediante esta técnica.
Clásicamente las técnicas de imagen para el estudio de la patología medular aguda fueron la radiografía simple y la mielografía.
La primera de ellas únicamente nos permitía valorar las estructuras óseas,
mientras que la segunda,
mediante la administración de contraste intratecal por punción lumbar,
también mostraba,
de forma indirecta,
engrosamientos de la médula y ocupaciones del canal medular.
La utilización de la tomografía computerizada supuso un gran avance,
puesto que además de las estructuras óseas,
permitía estudiar partes blandas paravertebrales y el disco intervertebral,
aunque sigue sin ser buen método para estudiar el contenido intratecal.
Actualmente se considera quela RM es el método de imagen de elección,
al proporcionar imágenes claras y detalladas de la médula espinal y del contenido intrarraquídeo,
detectando fácilmente tanto alteraciones morfológicas como alteraciones de la intensidad de señal.
En el contexto de mielopatía aguda,
debemos realizar estudio de resonancia magnética incluyendo planos en axial y sagital,
potenciados en T1 y T2.
Dependiendo de la patología sospechada y una vez valoradas estas secuencias,
se considera o no oportuno administrar contraste paramagnético (gadolinio) para filiar mejor los hallazgos.
Las secuencias potenciadas en T2,
nos permiten ver la presencia de edema medular,
que se reconoce con facilidad como una lesión hiperintensa intramedular,
y por lo tanto confirmar que existe mielopatía,
cuya causa estableceremos a través de una valoración exhaustiva del estudio.
CAUSAS DE PATOLOGÍA MEDULAR AGUDA.
Podemos clasificar a todas ellas bajo seis entidades:
1.
Vasculares:
- Infarto medular.
- Hematoma epidural espontáneo.
2.
Postraumáticas:
- Secundaria a fractura.
- Contusión medular sin fractura.
- Hernia discal postraumática.
3.
Tumorales.
4.
Infecciosas:
5.
Inflamatorias:
- Esclerosis múltiple con afectación medular.
6.
Idiopáticas:
- Mielitis transversa aguda idiopática.
1. CAUSAS VASCULARES.
INFARTO MEDULAR.
El infarto medular se produce por una afectación vascular,
que compromete a arterias medulares centrales,
ramas de la arteria espinal anterior,
o a las ramas pertenecientes a la arteria espinal posterior.
La alteración vascular puede ser secundaria a cirugía aórtica y disección aórtica,
y menos frecuentemente a cirugía no aórtica,
embolismo fibrocartilaginoso (por herniación de los discos intervertebrales),
hipotensión sistémica y malformación arteriovenosa espinal.
Se describe que un 44-47 % de los infartos medulares no tienen causa demostrada.
Debuta como aparición aguda de debilidad,
un cuadro brusco en el que el déficit máximo se alcanza en minutos u horas de evolución y típicamente asocia dolor radicular en el nivel de la lesión.
Dependiendo de que se comprometa la arteria espinal anterior (más frecuente) y/o la arteria espinal posterior,
la clínica varía:
- En el caso de la arteria espinal anterior,
la afectación es principalmente motora.
- Si el infarto medular es completo,
se produce primeramente un shock medular,
y posteriormente los reflejos osteomusculares se acentúan.
- Si es incompleto,
como ocurre en la mayoría de las ocasiones,
solo se lesiona la sustancia gris.
- Si se trata de la arteria espinal posterior,
la afectación es sensitiva de manera predominante.
Aunque existan varias formas de afectación,
lo frecuente es que se produzca una lesión incompleta por compromiso de la arteria espinal anterior.
Pruebas de imagen.
En este caso,
realizaremos las secuencias habituales T1 y T2 en planos axial y sagital.
Una vez realizadas,
deben ser valoradas por el radiólogo.
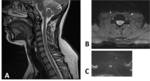
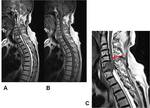
En las secuencias T2 en plano sagital,
visualizaremos una hiperintensidad de señal central,
a modo de "trazo de lápiz" (signo del "pencil-like"),
en una médula que no se encuentra engrosada ni desplazada por ningún efecto de masa.
En las imágenes T2 axiales,
teniendo en cuenta que lo habitual es que se produzca una afectación incompleta por compromiso de la arteria espinal anterior,
encontraremos que la hiperintensidad se localiza en ambas astas anteriores de la sustancia gris.
Estos signos radiológicos nos deben hacen sospechar que se trata de un posible infarto medular,
por lo que,
para confirmarlo,
ampliaremos el estudio con secuencias de DIFUSIÓN.
Se apreciará marcada hiperintensidad en astas anteriores en las secuencias B de la difusión.
La hiperintensidad de señal sugiere que la lesión restringe el agua libre,
y por lo tanto se corresponde con una lesión isquémica aguda.
En la literatura,
la hiperintensidad de señal en las astas anteriores (ya sea en T2 o en difusión) se corresponde con un signo radiológico denominado "ojos de serpiente" (snake-eyes) u "ojos de búho",
por la similitud en plano axial .
Fig. 1
HEMATOMA EPIDURAL ESPONTÁNEO.
Es una entidad poco frecuente,
que requiere un diagnóstico inmediato.
En la mayoría de los casos es secundaria a un sangrado de origen venoso.
Se asocia a varios factores de riesgo,
como son: las coagulopatías,
la anticoagulación,
las anomalías vasculares,
las hernias discales,
enfermedad ósea de Paget y,
probablemente,
la hipertensión arterial.
Algunas veces son producidos por pequeños traumatismos.
Es más frecuente en mujeres que en varones,
y su mayor incidencia se encuentra por encima de los 60 años de edad.
La región más frecuentemente comprometida es la columna cervical y la transición cervicotorácica,
y normalmente se localiza en el espacio epidural posterior.
Suele ocupar 2-3 segmentos medulares,
aunque su extensión puede ser muy variable y llegar a ocupar 8-10 segmentos.
La compresión medular que generan es severa en la mayoría de los casos.
Cursa con un dolor cervical,
dorsal o lumbar (dependiendo del segmento afecto),
de inicio súbito,
que rápidamente asocia signos de compresión medular.
Además los síntomas son progresivos,
acentuándose cada vez más según pasan las horas.
Pruebas de imagen.
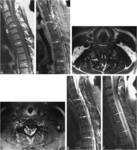
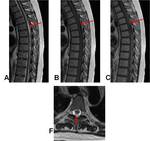
En la fase aguda (primeras 24-48 horas),
en RM se visualiza una ocupación del canal medular por una colección en el espacio epidural (en el margen posterior la mayoría de las veces).
En T1,
dicha colección se visualiza isointensa con respecto al cordón medular.
En T2 se aprecia predominantemente hiperintensa,
pudiendo asociar hipointensidades focales (que no son más que focos de deoxihemoglobina y/o septos fibrosos).
En algunos estudios realizados con contraste paramagnético,
se evidencia un realce periférico de la lesión.
Fig. 2
2. CAUSAS POSTRAUMÁTICAS.
FRACTURA VERTEBRAL y CONTUSIÓN MEDULAR.
En un contexto postraumático,
se puede producir una fractura de un cuerpo vertebral,
que puede desplazar el muro posterior y ocupar el canal medular,
pudiendo lesionar la médula adyacente.
En un traumatismo de alta energía,
como ocurre en un accidente de tráfico,
lo más frecuente es que la lesión afecte a las transiciones cervicodorsal y dorsolumbar.
Se describen cuatro tipos de fracturas vertebrales:
- Fractura compresión.
- Flexión-distracción.
- Dislocación.
- Fractura por estallido.
La fractura por compresión es la más habitual,
se produce por un traumatismo de alta energía,
y suele asociarse en muchos casos a flexión-distracción.
La fractura compresión es estable,
pues mantiene intacto el muro posterior,
aunque los pacientes pueden sufrir un colapso progresivo de la vértebra afecta.
La fractura por estallido ocurre predominantemente en la transición dorsolumbar,
sobre todo en T12 y L1.
Suele ser secundaria a accidentes de moto,
caídas desde lugares elevados,
o accidentes en deportes de alta velocidad.
Afecta tanto al segmento anterior como al posterior,
con una retropulsión de la pared posterior,
que se introduce en el canal,
lo que en ocasiones puede lesionar la médula.
La flexión-distracción es lo que conocemos como la fractura del “cinturón de seguridad”,
y es secundaria a una hiperflexión marcada.
Normalmente asocia lesión del complejo ligamentario posterior.
La dislocación es el tipo de fractura que con más frecuencia asocia mielopatía.
Se produce una disrupción completa de la columna,
y es inestable por definición.
Por lo tanto,
sospecharemos mielopatía ante una fractura inestable (fractura por estallido o dislocación,
principalmente) con clínica sugerente.
También podemos encontrarnos una lesión contusiva medular,
sin evidencia de fractura vertebral asociada,
entidad muy poco frecuente.
El shock espinal,
ya sea secundario a fractura o por contusión medular aislada,
anula las funciones espinales por debajo de la lesión originando parálisis flácida,
anestesia y pérdida de la actividad refleja.
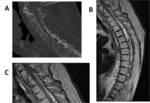
Pruebas de imagen.
En un primer momento,
ante un paciente que ha sufrido un episodio traumático que afecte a la columna vertebral,
está indicado la realización de un TC con el fin de visualizar las lesiones óseas.La RMservirá para una mejor definición de los ligamentos,
además de para la valoración de grados de colapso del cuerpo vertebral o fracturas por arrancamiento,
y de la lesión medular secundaria.
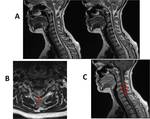
En caso de dislocación,
desplazamiento del muro posterior,
migración de fragmento óseo intracanal,
y otras causas que generen compresión medular,
apreciaremos hiperintensidad de la médula en secuencias potenciadas en T2.
Fig. 3
La RM está recomendada en los traumatismos espinales con síndrome medular aunque no exista evidencia de fractura o luxación,
ya que permite determinar la afectación medular producida por la contusión y el edema.
Enla RM,
la médula está engrosada,
y los focos contusivos se pondrán de manifiesto como áreas hiperintensas en secuencias T2.
En el caso de que las contusiones sean hemorrágicas,
también serán hiperintensas en T1.
HERNICA DISCAL POSTRAUMÁTICA.
En algunos episodios traumáticos,
asociados frecuentemente a una fractura vertebral,
podemos encontrar herniaciones del disco intervertebral.
La presencia de hernias discales sin fractura vertebral asociada es muy poco frecuente.
Dependiendo del grado de herniación,
pueden improntar e incluso comprimir el cordón medular,
produciendo,
por consiguiente,
paraparesia o paraplejia con pérdida de la sensibilidad superficial y profunda,
por debajo del nivel en el que se encuentra.
Las hernias posterolaterales pueden cursas con radioculopatía,
mielopatía o ambas.
En ocasiones nos podemos encontrar con un síndrome de Brown-Sequard.
Pruebas de imagen.
La RM pone de manifiesto el material herniado,
junto con un área de hiperintensidad de señal intramedular en secuencias T2 en el nivel de la compresión.
En el cuerpo vertebral adyacente,
que puede estar acuñado o no,
se apreciará incremento de la intensidad de señal en T2 sugerente de edema óseo.
3. CAUSAS TUMORALES.
La compresión medular de origen neoplásico más frecuente es la producida por metástasis óseas secundarias a neoplasias de mama (22%),
pulmón (15%),
próstata (10%),
linfomas (10%),
riñón (7%),
tracto gastrointestinal (5%),
melanomas (4%) o mielomas.
La mielopatía secundaria a tumores óseos primarios,
tumores neurales y meningiomas son de inicio y evolución más lenta.
Mientras,
las lesiones óseas metastásicas producen un síndrome compresivo más abrupto,
que incluso pueden confundirse con hernia discal aguda,
mielitis y otro procesos.
Las metástasis vertebrales que producen mielopatía,
condicionan una gran morbilidad y afectan de forma significativa a la calidad de vida de los pacientes. Se estima que entre el 5 y el 20 % de los pacientes con metástasis,
desarrollan un síndrome compresivo medular.
La presentación clínica puede ser muy variable,
pudiendo debutar con un síndrome de Brown- Sequard.
Pruebas de imagen.
Un diagnóstico y un tratamiento precoz,
ayudan a disminuir las secuelas neurológicas causadas por el cuadro.
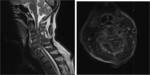
La RM de columna vertebral es muy sensible a la detección de metástasis,
y además nos permite apreciar un posible síndrome compresivo medular.
Dependiendo de las características del tumor primario,
las metástasis pueden manifestarse como líticas,
blásticas o mixtas.
- Osteoblasticas: en T1 y T2 se comportan hipointensas.
- Mixtas: en T1 se comportan hipointensas y en T2 pueden ser hipo y/o hiperintensas.
- Líticas: en T1 se visualizan iso o hipointensas,
en T2 son iso o hiperintensas.
Además,
tras la administración de contraste paramagnético presentan realce de forma habitual.
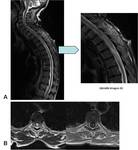
Si la afectación metastásica compromete el canal y comprime el cordón medular,
visualizaremos una ocupación del canal por extensión de la masa y una hiperintensidad medular central compatible con mielopatía.
Fig. 4 , Fig. 5
4. CAUSAS INFECCIOSAS.
Nos centraremos en el absceso epidural,
como principal causa compresiva medular aguda de origen infeccioso.
En algunos casos puede existir compresión medular sin absceso,
aunque lo más frecuente es que si existe mielopatía,
sea secundaria a un absceso epidural.
El 80 % de los abscesos epidurales son secundarios a osteomielitis,
discitis o espondilodiscitis,
y el microorganismo productor es en la mayoría de los casos el Staphylococcus aureus.
A partir de una siembra hematógena,
se piensa que los microorganismos asientan en las arcadas vasculares,
que presentan un flujo lento y se encuentran adyacentes a las palataformas subcondrales de los cuerpos vertebrales,
y desde ahí se propagan al disco intervertebral.
El cuadro clínico comienza con fiebre y un dolor radicular intenso,
que se acompaña de debilidad,
y posteriormente se desarrolla el síndrome de compresión medular.
Estos síntomas,
junto con una analítica con parámetros de infección elevados,
nos hacen sospechar en la posibilidad de un absceso epidural.
En el caso de la espondilodiscitis tuberculosa o brucelar,
la sintomatología es mucho más tórpida.
Pruebas de imagen.
En las espondilodiscitisl,
el estudio RM pone de manifiesto la afectación de los cuerpos vertebrales adyacentes y del disco intervertebral.
Apreciaremos unos cuerpos vertebrales y un disco intervertebral hipointensos en T1,
siendo difícil definir un margen que delimite el platillo vertebral y el disco.
En T2 la afectación discal y vertebral se comporta hiperintensa.
En cuanto al absceso epidural,
en la RM lo que visualizaremos es una masa de partes blandas extradural,
iso o hipointensa en T1 e hiperintensa en T2,
producida por la colección inflamatoria.
En T2 se suelen ver claramente los abscesos paraespinales y la diseminación prevertebral,
en caso de que los hubiese.
La extensión del absceso es con frecuencia mayor que la extensión de los cuerpos vertebrales afectados.
Los estudios T1 post contraste paramagnético son especialmente reveladores en estos casos.
El realce del absceso epidural puede ser difuso en fase flemonosa,
aunque lo más frecuente es encontrarnos un realce periférico (absceso necrótico franco).
El disco intervertebral infectado mostrará una captación periférica.
El realce también se hace patente en los platillos vertebrales implicados y la duramadre adyacente.
Fig. 6
5. CAUSAS INFLAMATORIAS.
La esclerosis múltiple (EM) es una enfermedad inflamatoria y desmielinizante del sistema nervioso central de curso crónico que afecta con mayor frecuencia a las mujeres,
y que debuta generalmente entre los 20 y 40 años de edad.
En el 85% de los casos la enfermedad se inicia con episodios clínicos recurrentes,
que pueden resolverse de forma espontánea o dejar secuelas permanentes.
Después de esta fase recurrente-remitente,
la mayoría de los pacientes entran en una fase secundaria progresiva en la que se produce un aumento progresivo de discapacidad neurológica entre los episodios de recurrencia clínica.
Existe una tercera forma de la enfermedad,
con una incidencia de entre el 10% al 15%,
en el que el curso clínico se caracteriza desde el inicio por un cuadro neurológico progresivo,
generalmente en forma de un síndrome medular,
sin existir fases de recurrencias clínicas.
Esta última forma de la enfermedad,
llamada primaria progresiva,
suele iniciarse en edades más tardías (alrededor de los 40 años).
Lo que nos encontraremos en el servicio de urgencias de nuestro hospital en pacientes con EM se corresponderá con un cuadro clínico de brote agudo.
Estos brotes de la enfermedad se correlacionan,
desde el punto de vista patológico,
con la aparición de focos agudos de inflamación y desmielinización,
que posteriormente,
con el cese de la actividad inflamatoria,
desarrollarán grados variables de remielinización,
dejando como secuela placas escleróticas que con el tiempo se distribuyen globalmente por el parénquima encefálico,
la médula espinal y los nervios ópticos.
Pruebas de imagen.
Aunque el diagnóstico es fundamentalmente clínico,
la RM es la técnica más sensible en la detección de lesiones desmielinizantes en el sistema nervioso central en pacientes con EM.
En este caso,
a parte de las secuencias T1 y T2,
es conveniente realizar,
ante la sospecha de una enfermedad desmielinizante,
secuencias potenciadas en densidad protónica.
Todas las placas de EM se muestran,
con independencia de su substrato patológico o fase evolutiva,
hiperintensas en las secuencias potenciadas en densidad protónica y T2.
Típicamente las lesiones visibles son de pequeño tamaño y morfología nodular,
si bien en ocasiones alcanzan gran tamaño debido a la confluencia lesional o a la existencia de lesiones pseudotumorales.
Las lesiones en la médula espinal adoptan,
con frecuencia,
una morfología ovoidea con su eje mayor orientado craneocaudalmente,
localizándose tanto a nivel central como anterior y posterior,
aunque tienen una predisposición a situarse periféricamente y a afectar los cordones posteriores.
Las lesiones no suelen sobrepasar dos cuerpos vertebrales en su extensión craneocaudal,
ni más del 50% del área transversal,
localizándose la mayoría de ellas a nivel cervical o dorsal superior.
Comparando las lesiones crónicas con las lesiones de brote agudo,
la diferencia fundamental se basa en que las placas desmielinizantes agudas pueden tener carácter expansivo y realzan tras la administración de gadolinio indicando actividad inflamatoria.
Fig. 9
6. CAUSAS IDIOPÁTICAS.
Describiremos la mielitis transversa aguda como causa idiopática de mielopatía,
entidad que se caracteriza por aparición aguda o subaguda de un cuadro clínico inespecífico de lesión medular.
La mielitis transversa aguda (MTA) es un proceso inflamatorio que afecta de forma focal a la médula espinal,
y se caracteriza por edema y necrosis de uno o varios segmentos de la misma.
La edad más frecuente de presentación es entre la segunda y cuarta década de la vida,
describiéndose una mayor incidencia en dos grupos de edad,
entre los 10 a19 años y 35 a 40 años.
No existe diferencia por sexo ni variación estacional.
Su incidencia es relativamente baja,
y se estima entre uno y ocho casos por millón de personas/año,
pero,
en cambio,
produce unas importantes secuelas funcionales para los pacientes que la sufren.
Aproximadamente,
un tercio de estos pacientes se recuperan de forma completa o casi completa,
un tercio muestran un grado moderado de discapacidad permanente,
y el tercio restante permanecen con discapacidad grave.
Con frecuencia este cuadro está precedido de un proceso infeccioso (viral o postvacunal),
o en relación con enfermedades sistémicas,
fundamentalmente las que afectan al sistema inmunitario.
Aproximadamente en dos tercios de los casos es idiopática.
Se manifiesta clínicamente por un cuadro neurológico agudo o subagudo (más de cuatro horas y menos de cuatro semanas de evolución) con afectación del sistema motor,
sensitivo y autonómico a la altura de la inflamación medular.
Los primeros síntomas neurológicos comienzan en los miembros inferiores con parestesias ascendentes y prurito,
posteriormente se compromete la sensibilidad superficial y profunda,
y se establece un nivel sensitivo,
en un 80% de los casos,
a nivel torácico.
El compromiso motor inicial frecuentemente corresponde a una parálisis flácida al inicio.
Los trastornos autonómicos son también frecuentes,
como incontinencia vesical o rectal,
urgencia miccional,
estreñimiento o problemas sexuales.
La MT puede evolucionar a una EM hasta en un 8% de los casos.
La recurrencia de MT esta descrita hasta en un 10%,
comprometiendo siempre los mismos niveles medulares.
Hay que realizar el diagnóstico diferencial fundamentalmente con la mielitis infecciosa,
lesiones tumorales o paraneoplásicas y mielopatía de origen vascular.
Pruebas de imagen.
El diagnóstico se basa fundamentalmente en la clínica,
la neuroimagen (RM),
y análisis del LCR.
Debe incluir un estudio de RM espinal con el objetivo principal de descartar lesiones compresivas sobre la médula espinal o causas de mielopatía de origen no inflamatorio,
y evaluar la extensión de la lesión inicial.
En la etapa aguda,
la RM es normal en el 50% de los casos e inespecífica en el resto.
Se observa un engrosamiento focal intramedular,
hipointenso en T1,
hiperintenso en secuencias ponderadas en T2,
asociado a edema variable y,
en ocasiones,
con captación de contraste de forma nodular o en anillo,
según el tiempo de evolución.
El compromiso se puede extender a lo largo de varios segmentos medulares.
Puede ser completa o parcial (si no afecta de forma completa a la circunferencia medular).
Si es parcial,
la posibilidad de desarrollar una esclerosis múltiple clínicamente definida es mayor.
Fig. 8