DIAGNÓSTICO Y ESTADIFICACIÓN DE LOS TUMORES DEL ESÓFAGO Y DE LA UNIÓN GASTROESOFÁGICA
La incidencia del cáncer de la unión gastroesofágica ha aumentado en los últimos años.
En los países occidentales se ha invertido la epidemiología siendo cada vez más alto el porcentaje de adenocarcinomas y menor el de carcinoma de células escamosas.
Esto se debe en parte al aumento de la incidencia de esófago de Barret.
La clínica y los factores de riesgo pueden variar según la histología del tumor:
Adenocarcinoma:
- Hombres blancos de mediana edad o mayor.
- Disfagia para sólidos,
con historia de reflujo gastroesofágico,
esófago de Barret y hernia de hiato. Esta presentación clínica está más asociada a los tumores del esófago distal.
Los tumores de la unión gastroesofágica se asocian con disfagia súbita para sólidos,
sin historia de reflujo.
- IMC mayor a 25%.
Carcinoma escamoso:
- Esófago torácico superior o medio.
- Hombres de mediana edad.
Historida de disfagia,
pérdida de peso.
- Tabaquismo pesado y consumo de licor.
Gastrectomia previa.
DIAGNÓSTICO
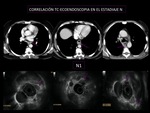
En el momento del diagnóstico hasta un 50-60% presentan enfermedad avanzada para tratamiento paliativo y en el porcentaje de enfermedad localizada deberemos utilizar las pruebas de imagen adecuadas para precisar su estadificación y tratamiento precoz. La de elección es la fibrogastroscopia con biopsias múltiples. Para valorar TNM: TC y ecoendoscopia.
1.
TC
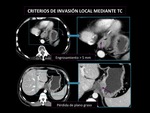
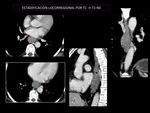
Criterios de invasión local mediante TC:
- Engrosamiento parietal esofágico > 5mm. (Fig.
1)
- Pérdida de planos grasos entre el tumor y estructuras adyacentes en el mediastino. (Fig.
1, 8 y 14)
- Desplazamiento o indentación en otros órganos,
por ejemplo a nivel traqueobronquial.
- Sospecha de invasión aórtica cuando el contacto tumoral es ≥90º u obliteración del espacio graso triangular entre aorta,
esófago y columna.(Fig.
14)
- Existencia de fistula esofágica con la via aérea,
lo que es signo inequívoco de invasión.
- Engrosamiento,
derrame,
desaparición del plano graso o indentación son signos sospechosos de invasión pericárdica
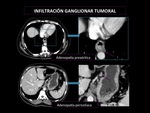
Criterios de infiltración ganglionar tumoral.
(Fig 2)
- Se utiliza sólo el tamaño,
en general en ganglios cervicales y abdominales,
diámetro corto axial > 10mm y supraclaviculares >5mm.
- 10mm en cualquier eje en las adenopatías hiliares.
- ≥6mm son redondeadas,
realce heterogéneo en cadenas periesofágicas.
Criterios de invasión peritoneal:
- Presencia de ascitis,
la más importante
- Nódulos o placas de densidad de partes blandas en superficie peritoneal
- Engrosamiento o nodularidad de pared de intestino delgado
- Estriación de la grasa intraabdominal
- Engrosamiento y/o realce peritoneal.
Las metástasis hematógenas en casos avanzados se suelen localizar en orden decreciente en: hígado,
pulmón,
huesos,
glándulas suprarrenales,
riñones y cerebro.
2.
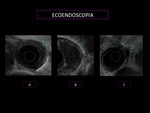
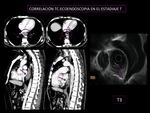
ECOENDOSCOPIA (Fig.
3)
Técnica más segura para el diagnóstico locorregional: tanto en profundidad (T) como en la invasión ganglionar (N),
este grado de seguridad se alcanza al poder hacer PAAF de adenopatías locales sospechosas de infiltración.
Se estima una sensibilidad del 80-90 % Menos segura en pacientes con enfermedad precoz (la seguridad en el diagnóstico de tumores superficiales (T1) se cifra en un 67 %)
3.
PET-TC (FDG)
En nuestro hospital ante la falta de disponibilidad,
las indicaciones han quedado restringidas a los casos en los que dependa la opción quirúrgica de la confirmación de metástasis o de un segundo tumor en otra localización.
En el caso del escamoso la mayoría de falsos negativos se deben a tumores de pequeño volumen.
En el adenocarcinoma no presentan captación: los pobremente diferenciados,
difusos,
tipo de crecimiento no intestinal y mucinosos.
ESTADIFICACIÓN:
La estadificación ha sido cambiada en la 7ª edición del AJCC.
Incluye además de la T,
N y M,
características no anatómicas del tumor: tipo celular histopatológico,
grado histológico y localización del tumor.
El pronóstico del carcinoma esofágico está fuertemente asociado con su estadío. Una adecuada estadificación es fundamental para estimar el pronóstico y seleccionar la estrategia de tratamiento adecuada.
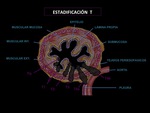
Profundidad de la invasión tumoral (T) (Fig.
4)
- Tis: neoplasia intraepitelial,
confinada al epitelio sin invasión de la membrana basal. Se denomina displasia de alto grado antes llamado carcinoma in situ.
- T1: rompe la membrana basal e invade la lámina propia,
muscularis mucosa o submucosa,
pero no invade mas allá de la submucosa.
T1a: invade sólo la mucosa.
T1b: invade la submucosa.
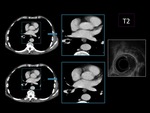
- T2: invade la muscular propia,
pero no va mas allá. (Fig.
5)
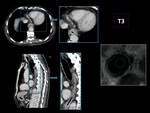
- T3: invade mas allá de la pared esofágica el tejido periesofágico,
pero no invade estructuras adyacentes. (Fig.
6 y 7)
- T4: invade estructuras en la vecindad del esófago.
T4a: Tumores resecables,
invaden estructuras adyacentes como pleura,
pericardio o diafragma. (Fig.
8)
T4b: Irresecables,
invaden otras estructuras adyacentes como aorta,
cuerpos vertebrales o tráquea.
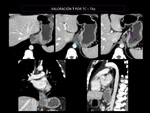
Nódulos linfáticos regionales (N)(FIg 13):
El drenaje linfático de este tipo de tumores es hacia los ganglios cervicales,
traqueobronquiales y mediastínicos,
y gástricos y celíacos.
Por tanto en la estadificación se incluyen los nódulos paraesofágicos que se extienden desde los ganglios cervicales hasta los celíaco.
- N0: ningún ganglio afectado.
- N1: 1 a 2.
- N2: 3-6.
- N3: más de 7.
Metástasis a distancia:
- M0: sin metástasis a distancia.
- M1: con metástasis a distancia.
Características no anatómicas:
Tipo histopatológico:
El carcinoma de células escamosas surge de las células que recubren la parte superior del esófago; el adenocarcinoma surge de las células glandulares que están presentes en la unión del esófago y el estómago.
Dado que el Ca de células escamosas tiene peor pronóstico,
los tipos celulares mixtos,
se estadifican como ca de células escamosas.
Grado histológico (G)
- G1: bien diferenciado.
- G2: moderadamente diferenciado.
- G3: pobremente diferenciado.
- G4: indiferenciado.
Localización del tumor (Fig.
9,
10 y 11)
En endoscopia se define por la distancia desde los incisivos hasta el borde proximal del tumor.
También se puede valorar por TC.
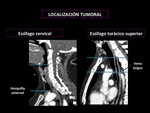
- Esófago cervical: 15 – 20 cm desde los incisivos por esofagoscopia.
En TC si el engrosamiento esofágico se ve por encima de la horquilla esternal,
la localización es cervical. (Fig 9)
- Esófago torácico superior: 20-25 cm desde los incisivos. En TC se identifica entre la horquilla esternal y la vena ácigos. (Fig.
9)
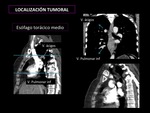
- Esófago medio: 25-30 cm desde los incisivos. En TC se localiza entre la vena ácigos y la vena pulmonar inferior. (Fig.
10)
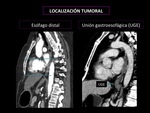
- Esófago distal: 30-40 cm desde los incisivos. En TC se identificará el engrosamiento esofágico por debajo de la vena pulmonar inferior. El esófago abdominal se incluye en el torácico distal. (Fig.
11)
Los tumores con epicentro en el esófago distal,
la unión gastroesofágica (UGE) o que se encuentren entre los primeros 5 centímetros del estómago (cardias) y que se extiendan hasta la UGE o el esófago se estadifican como adenocarcinoma de esófago. Todos los otros tumores que se encuentren más de 5 cm distales a la UGE o que estén a 5 cm de la UGE pero que no se extiendan hasta la UGE o el esófago,
se estadifican con el TNM para carcinoma gástrico.
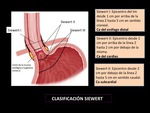
Los adenocarcinomas de la unión gastroesofágica también se clasifican con la clasificación de Siewert,
esta clasificación abarca los tumores con epicentro dentro de los 5 cm proximales o distales de la línea Z anatómica.
Tiene importancia sobre todo quirúrgica y el tipo de Siewert específico se puede definir con endoscopia. (Fig.
12)
El carcinoma de células escamosas y el adenocarcinoma presentan diferencias en su epidemiología,
biología tumoral y evolución,
siendo peor el pronóstico del carcinoma de células escamosas.
En reconocimiento de estas diferencias,
sistema de clasificación TNM 2010 proporciona grupos separados de estadificación (pero definiciones similares para tumor,
categorías ganglionares y metástasis) de ambos tipos histológicos. (Tablas 1 y 2)
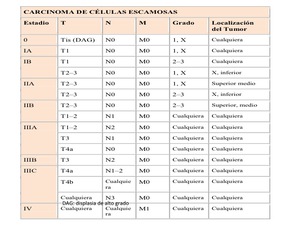
Table 1: Estadificación carcinoma de células escamosas
References: Esophageal and esophagogastric junction. En: Edge SB, Byrd DR, Compton CC, et al., eds.: AJCC Cancer Staging Manual. 7th ed. New York, NY: Springer, 2010, pp 103-15.
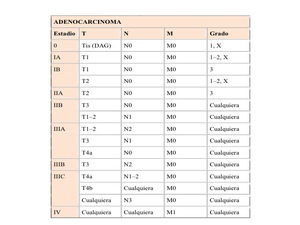
Table 2: Estadificación adenocarcinoma
References: Esophageal and esophagogastric junction. En: Edge SB, Byrd DR, Compton CC, et al., eds.: AJCC Cancer Staging Manual. 7th ed. New York, NY: Springer, 2010, pp 103-15.
DETERMINACIÓN DEL ESTADÍO CLÍNICO
Para la determinación del estadío clínico,
son necesarias varios exámenes que se complementan entre sí como son la TC,
ecoendoscopia (EUS),
PAAF USE o PET TC.
1.
cT
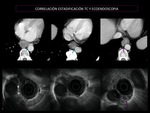
Ecoendoscopia (Fig.3,5,6 y7)
El estudio mediante ecoendoscopia resulta el más preciso para el examen de la pared esofágica y por tanto,
para la determinación de la cT de la siguiente forma que:
- cT1: invasión superficial a la muscular propia
- cT2: invasión confinada a la muscular propia
- cT3: invasión más allá de la muscular propia
- cT4: invasión de estructuras adyacentes
Metaanálisis recientes sostienen que la ecoendoscopia es adecuada para diferenciar estadíos cT1 y T2 de T3 y T4,
sin embargo,
no es apropiada en la distinción entre Tis y T1.
TC (Fig 5,6 y 7)
La estadificación mediante TC,
requiere la presencia y visualización de tejidos blandos contiguos que proporcionen el contraste necesario para definir el esófago.
Por ello,
la mayor utilidad de la TC en la determinación de la cT,
es en el estadío T4.
La presencia de planos grasos entre el cáncer esofágico y estructuras adyacentes como aorta,
tráquea,
bronquio principal inquierdo o pericardio,
excluye el estadio cT4.
2.
cN
Ecoendoscopia
La ecoendoscopia es útil en la estadificación ganglionar regional,
puesto que evalúa el tamaño del ganglio,
su forma,
bordes y características ecográficas internas.
Además,
puede determinar el número de ganglios linfáticos regionales posititvos,
lo cual es necesario para la subclasificación de N+ y es predictivo de supervivencia.
La PAAF-USE de los ganglios sospechosos complementa los hallazgos ecoendoscópicos. (Fig.13)
CT (Fig.
2 y 13)
La identificación mediante TC de un ganglio linfático agrandado sugiere metástasis ganglionar.
Se consideran patológicos:
- Los ganglios intratorácicos y abdominales con un eje corto mayor de 1 cm.
- Los ganglios supraclaviculares con un eje corto mayor a 0,5 cm.
- Los ganglios retrocrurales con un eje corto mayor a 0,6 cm.
Los falsos negativos pueden venir dados por ganglios de tamaño normal o que pueden ser metastásicos y ganglio patológicos en contacto con el tumor e indistinguibles del mismo.
La principal causa de falsos positivos es la presencia de ganglio inflamatorios,
aumentados de tamaño,
pero no metastásicos.
3.
cM
Las principales localizaciones metastásicas,
por orden,
son: hígado,
pulmón,
hueso,
cerebro y en último lugar,
con porcentajes similares,
pericardio,
pleura,
estómago,
páncreas y bazo.
La TC con contraste iv.
en fase portal proporciona información para el diagnóstico del tumor esofágico y a su vez sirve de screenig metastásico de todas estas localizaciones citadas,
excepto el cerebro.
La presencia de ascitis,
derrame pleural o nódulos peritoneales o pleurales sugieren metástasis,
que deberá ser confirmada mediante estudio anatomopatológico.
ESTADÍO CLÍNICO TRAS TERAPIA NEOADYUVANTE (Fig.
15)
La reducción del área máxima seccional del tumor antes y después de la quimiorradioterapia parece ser el criterio más útil en la determinación de la respuesta a la terapia preoperatoria.
Se considera respuesta la reducción igual o superior al 50 % del área.
El error más frecuente en la determinación por ecoendoscopia o por TC del estadío T después de la terapia neoadyuvante es la sobreestimación debido a que estas pruebas son incapaces de distinguir el tejido tumoral residual de la inflamación y /o fibrosis producida por la radioquimioterapia.
En la clasificación N,
ambas pruebas son inexactas debido a los cambios en la apariencia y el tamaño de los ganglios tras la terapia.
Por ello,
la PAAF USE será de utilidad en estos casos.
La PET-TC parece ser el método ideal para la valoración de la respuesta a tratamiento neoadyuvante, lo que podrá llegar a tener impacto pronóstico.
La mayor limitación en este sentido es la posibilidad de falsos positivos debidos a la inflamación relacionada con el tratamiento; por ello no se recomienda hacerlo hasta pasadas 4 semanas de la inducción.
TRATAMIENTO QUIRÚRGICO:
Consiste en esofagectomía para los tumores de esófago y esofagectomía con resección parcial o total de estómago para los tumores de la unión gastroesofágica,
más linfadenectomía.
El manejo quirúrgico es independiente de la histología.
- Tis/T1a N0 M0: Mucosectomía endoscópica.
- T1-T2 N0: cirugía.
- A partir de T3 o N1-3:radioquimioterapia neoadyuvante y valoración de respuesta.
- Tumores metastásicos (Tx Nx M1): quimioterapia paliativa y valorar endoprótesis
Se consideran tumores irresecables:
- Tumores T4 que afectan al árbol tráqueo-bronquial,
corazón o grandes vasos
- Parálisis de cuerdas vocales.
- supraclaviculares o no regionales
- Enfermedad metastásica a distancia.