1-INTRODUCCION
-El pulmón es un lugar muy frecuente de enfermedad metastásica.
Entre el 20-50% de las autopsias de pacientes con neoplasias extratorácicas muestran metástasis pulmonares (MP).
-Las MP más frecuentes son de neoplasias como mama,
colon,
riñón,
cabeza-cuello y útero.
Existen neoplasias con menor incidencia pero que metastatizan muy frecuentemente en el pulmón: osteosarcoma,
tiroides,
melanoma y seminoma.
-La radiología participa en el diagnóstico,
seguimiento y tratamiento de las MP,
formando parte de la práctica diaria habitual.
2-METASTASIS PULMONARES
La afectación metástasica en el pulmón la podemos tener en forma de:
2.1-Metástasis hematógenas
2.1.1 Metástasis parenquimatosas
2.1.2 Metástasis endobronquiales
2.1.3 Metástasis intravasculares
2.2-Linfangitis
2.1.1-METASTASIS HEMATOGENAS
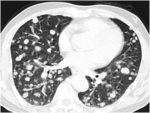
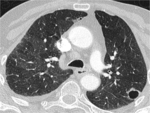
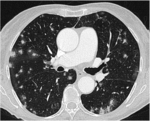
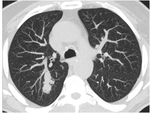
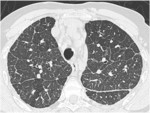
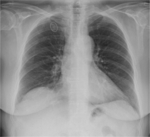
Son las más frecuentes y característicamente se presentan como (Fig 2):
-Nódulos múltiples,
redondeados,
de variado tamaño
-Bilaterales,
periféricos,
subpleurales
-Frecuentes en bases pulmonares
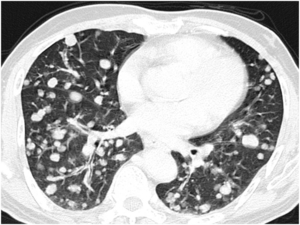
Fig. 2: Múltiples nódulos pulmonares redondeados, de variado tamaño en ambas bases pulmonares correspondeintes a metástasis pulmonares.
Pero pueden presentarse con un amplio espectro de manifestaciones pulmonares atípicas,
muchas veces dependiendo del tipo de neoplasia primaria (Tabla 1).
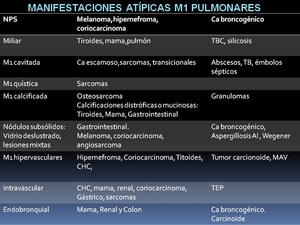
Table 1: Manifestaciones atípicas de las MP, tumores primarios más frecuentes y diagnóstico diferencial.
Modificado de: RadioGraphics 2001; 21:403–417
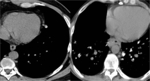
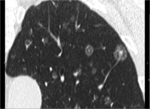
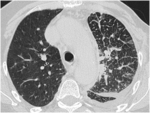
-Nódulo Pulmonar Solitario (NPS): En ocasiones pueden presentarse en forma de NPS,
pudiendo ser indistinguibles del carcinoma broncogénico y requiriendo su confirmación histológica (Fig 3).
Más frecuente en MP de melanoma,
hipernefroma y coriocarcinoma,
en este último frecuentemente hipervasculares.
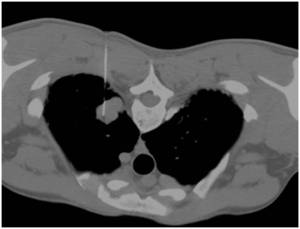
Fig. 3: Paciente con antecedentes de melanoma que presenta nódulo pulmonar solitario en LSI. Se realiza TC-PAAF obteniéndose el diagnóstico de metástasis de melanoma.
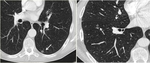
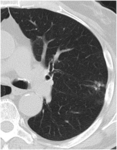
-Metástasis Miliares: La presentación en forma de patrón miliar en forma de múltiples micronódulos de pocos mm de diámetro y distribución aleatoria se ha descrito en la Neoplasia de tiroides,
también puede verse en neoplasia de mama y de pulmón (Fig 4)
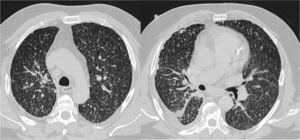
Fig. 4: Paciente con antecedentes de cáncer de pumón. Se observan múltiples micronódulos pulmonares de tamaño inferior a 3 mm, que afectan de forma difusa a ambos hemitórax correspondientes a metástasis miliares. También se observa M1 pleurales derechas y una adenopatía patológica paratraqueal derecha.
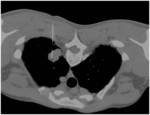
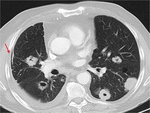
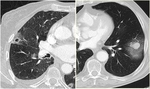
-Metástasis cavitadas: Está descrita la cavitación entre el 4 y 10% de las MP independientemente de su origen.
Característicamente cavitan las MP de carcinomas escamosos,
sarcoma y carcinoma transicional.
Suelen ser lesiones de pared gruesa e irregular.
(Fig 5)
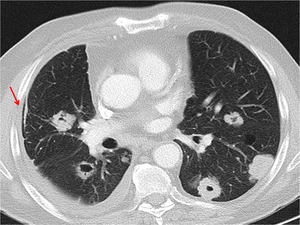
Fig. 5: Nódulos pulmonares cavitados bilaterales de paredes gruesas e irregulares correspondientes a M1 en paciente con antecedentes de Neoplasia escamosa cervical. Se observa mínimo neumotórax derecho (flecha roja).
-Metástasis quísticas: En ocasiones las MP cavitadas presentan paredes finas y lisas.
Suele ser presentación de las MP de sarcomas.(Fig 6) Tanto las lesiones quísticas como las cavitadas pueden romperse a pleura y asociarse a neumotórax.
(Fig 5)
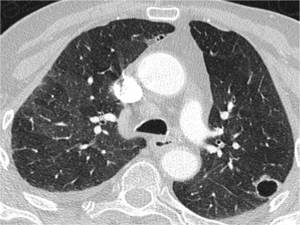
Fig. 6: Nódulo pulmonar cavitado de paredes finas, en localización subpleural del LSI, en pacente con antecedentes de sarcoma.
-Metástasis calcificadas: Son características las MP calcificadas de osteosarcoma,
calcifican por formación ósea y son indistinguibles muchas veces de granulomas.
También pueden calcificar las MP de condrosarcoma y sarcomas sinoviales.
Presentan calcificaciones distróficas las MP de cáncer de tiroides y calcificaciones mucinosas las MP de neoplasias gastrointestinales.
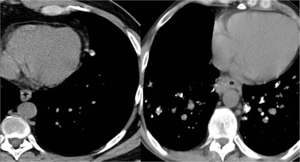
Fig. 7: TC de dos pacientes diferentes con metástasis pulmonares.
-Imagen izquierda: Nódulo densamente calcificado paracardiaco izquierdo correspondiente a metástasis de Osteosarcoma.
-Imagen derecha: Múltipls nódulos pulmonares en lóbulos inferiores, muchos de ellos calcificados en paciente con antecedentes de Carcinoma Medular de Titoides.
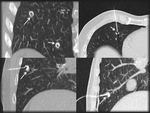
-Metástasis subsólidas (vidrio deslustrado y mixtas): Las MP pueden aparecer como nódulos de densidad en vidrio deslustrado. MP en vidrio deslustrado podemos ver en melanoma,
coriocarcinoma y angiosarcoma (Fig 8)
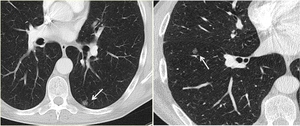
Fig. 8: Dos pequeños nódulos pulmonares de densidad en vidrio deslustrado (flechas) en dos pacientes diferentes con melanoma correspondientes a M1.
También pueden presentarse como lesiones parcialmente sólidas o mixtas que presenten un componente sólido y un componente en vidrio deslustrado.
El vidrio deslustrado puede ser debido a sangrado o extensión tumoral alveolar.
Cuando presentan la parte sólida central y la periferia en vidrio deslustrado pueden presentarse como lesiones con el "signo del halo" (Fig 9),
en estas ocasiones el vidrio deslustrado suele ser secundario a sangrado perilesional.
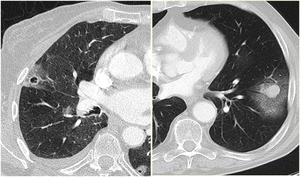
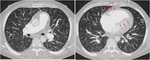
Fig. 9: Metástasis pulmonares con halo:
-Imagen izquierda: Paciente con antecedentes de angiosarcomoa que presenta nódulo pulmonar cavitado con periferia en vidrio deslustrado.
-Imagen derecha: Paciente con antecedentes de melanoma que presenta nódulo sólido con extenso halo en vidrio deslustrado en LII.
En ambos casos el halo periférico probablemente refleja hemorragia peritumoral.
En otras ocasiones pueden ser lesiones mixtas de morfología más irregular ,
traduciendo el vidrio deslustrado crecimiento tumoral en las paredes alveolares (fig 10).
De forma infrecuente las MP pueden verse como lesiones en diana o con el signo del halo reverso.
(Fig 11)
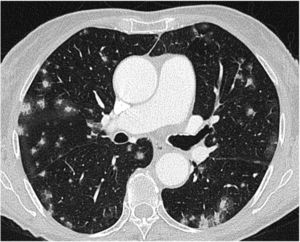
Fig. 10: Múltiples nódulos pulmonares de densidad mixta en paciente con antecedente de adenocarcinoma de páncreas.todos ellos con componente sólido y en vidrio desluatrado, refelejando el vidrio deslustrado el crecimiento alveolar de las lesiones.
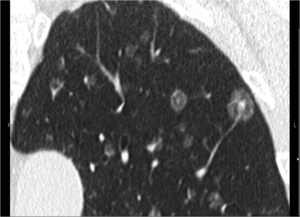
Fig. 11: Metástais pulmonares en paciente con antecedentes de melanoma, algunas de ellas con aspecto en diana y otrs en vidrio deslustrado con la periferia más densa.
En general los nódulos subsólidos van a ser más sugestivos de Ca broncogénico incluso en pacientes con neoplasia extrapulmonar.
El encontrar nódulos subsólidos de crecimiento rápido en pacientes neoplásicos nos planteará el diagnóstico diferencial entre etiología inflamatoria/infecciosa y MP.
Especialmente alguna mestástasis de adenocarcinoma puede ser indistinguible de una neoplasia primaria pulmonar (Fig 12) (Chest.
2008;133:1402–1409;Clin Imaging.
2010;34:396–399;J Thorac Imaging 2012;27:240–248)
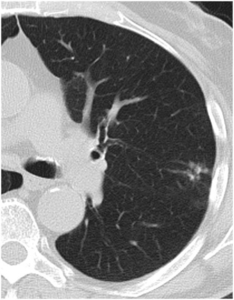
Fig. 12: Nódulo mixto irregular en LSI en paciente con antecedentes de adenocarcinoma de colon. La imagen es indistinguible de un adenocarcinoma primario pulmonar. Diagnóstico final tras exeresis quirúrgica: m1 de adenocarcinoma digestivo.
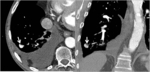
- Metástasis hipervasculares: Raramente podemos encontrar MP hipervaculares que simulan la existencia de una malformación arteriovenosa o un tumor carcinoide.
Son MP de tumores primarios muy hipervasculares tipo carcinoma renal,
CHC,
sarcomas y tiroides.
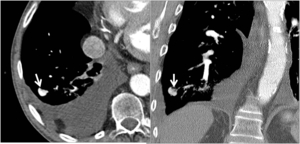
Fig. 13: TC con contraste endovenoso en paciente con carcinoma de células renales con metástasis pleurales y pulmonares. Nódulo pulmonar intensamente hipervascular en LID correspondiente a M1.
2.1.2 METASTASIS ENDOBRONQUIALES
La localización endobronquial de las MP es rara.
Los tumores más frecuentes son riñón,
mama y colon.
Pueden ser endobronquiales de forma primaria por localización inicial de la MP en la pared bronquial,
o de forma secundaria por extensión bronquial por contigüidad de una lesión parenquimatosa.
Pueden ser indistinguibles radiológica y endoscópicamente de un tumor pulmonar primario.
Suelen asociarse a mal pronóstico de la neoplasia.
(Fig 13 y 14)
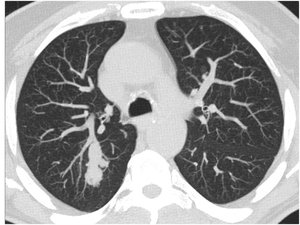
Fig. 14: M1 endobronquial con atelectasia subsegmentaria distal en paciente con antecedentes de neoplasia de colon.
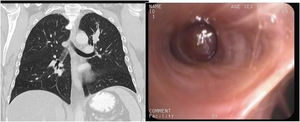
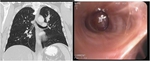
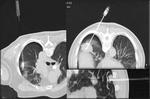
Fig. 15: TC con reconstrucción coronal y fibrobroncoscopia que muestran lesión endobronquial que ocupa bronquio apical del LSI en paciente con antecedentes de carcinoma de células renales (CCR). La imagen TC y endoscópica es muy similar a un tumor carcinoide. Se biopsia endoscópicamente con el resultado de metástasis de CCR.
2.1.3 METASTASIS INTRAVASCULARES
La presencia de metástasis intraarteriales es frecuente en autopsias,
encontrándose en un 26 % de las autopsias de pacientes con neoplasia,
pero se detectan raramente en la práctica habitual.
Las neoplasias más frecuentes son: CHC,
riñón,
sarcomas,
estómago y mama.
Pueden aparecer en forma de trombos tumorales,
con imágenes de oclusión vascular expansiva que puede ser radiológicamente indistinguible de un TEP,
en caso de dudas diagnósticas es necesario realizar controles evolutivos o PET (Fig 15)
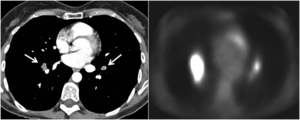
Fig. 16: TC y PET de paciente con antecedentes de sarcoma de utero y tromboembolismo pulmonar que no se resuelve. La TC muestra defectos de repleción expansivo en arterias pulmonares de lóbulos inferiores (flechas) que muestran intensa captación de FDG en la PET. El diagnóstico de metástasis de sarcoma se confirmó realizando una ecnbroncoscopia con punción de las lesiones intravasculares.
Las metástasis arteriales también se pueden manifestar afectando la microvascularización en lugar de los grandes vasos en forma de microémbolos tumorales o como la microangiopatía trombótica tumoral,
manifestada radiológicamente con signos de hipertensión pulmonar y afectación nodulillar difusa con patrón de árbol en brote (tree-in-bud) (Fig 16) (AJR 2002;179(4):897-9)
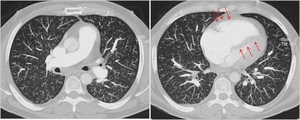
Fig. 17: TC de paciente que acude a Urgencias con insuficiencia respiratoria aguda, se realiza TC para descartar TEP que muestra signos de hipertensión pulmonar (dilatación cavidades cardiacas derechas) y afectación micronodulillar difusa con morfología de árbol en brote (tree-in-bud). La necropsia mostró un adenocarcinoma gástrico y micrometástasis intratarteriales difusas.
Cortesia: Dra Eva Castañer.SDI UDIAT.
2.2-LINFANGITIS
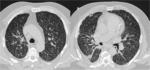
La afectación metastásica por vía linfática aparece entre el 6-8% de los pacientes con neoplasia.
Las neoplasias más frecuentes son pulmón,
mama y estómago,
otras menos frecuentes son: páncreas,
cérvix,
recto y próstata.
Característicamente es bilateral y simétrica (Fig 17) pero podemos encontrar linfangitis unilateral en neoplasias de pulmón y mama.
(Fig 18)
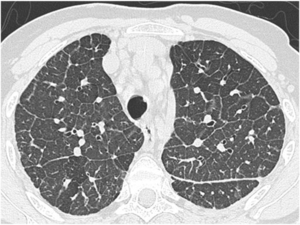
Fig. 18: TC que muestra engrosamiento cisural izquierdo engrosamiento focalmente nodular de septos interlobulillares de distribución bilateral y simétrica en paciente con linfangitis carcinomatosa.
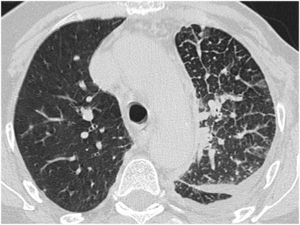
Fig. 19: Linfangitis unilateral izquierda en paciente con antecedentes de neoplasia de mama del mismo lado.
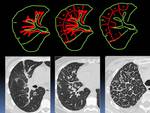
Radiológicamente la linfangitis la podemos ver como engrosamiento nodular de los septos interlobulillares,
como engrosamiento del intersticio peribroncovascular o como una combinación de ambos.
(Fig 19)
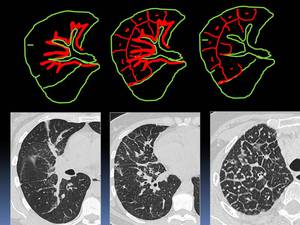
Fig. 20: Patrones de linfangitis:Engrosamiento exclusivo del intersticio peribroncovascular (izquierda), engrosamiento septal interlobulillar y peribroncovascular (centro) y d engrosamiento exclusivo interlobulillar (derecha).
Modificado de AJR. 1992 Jun;158(6):1217-22
3- TECNICAS DE IMAGEN EN LAS METASTASIS PULMONARES
Clásicamente se acepta que la radiografía de tórax,
posteroanterior (PA) y lateral,
debe ser la técnica de imagen inicial en pacientes neoplásicos sin enfermedad metastásica torácica conocida o sospechada.
Si la radiografía de tórax demuestra múltiples nódulos pulmonares puede que no sea necesaria ninguna otra prueba de imagen a menos que se plantee la biopsia o se requiera la cuantificación de la enfermedad en la evaluación pre-operatoria o en la evaluación de la respuesta.
Sin embargo es conocida la baja sensibilidad de la Rx tórax para detectar nódulos pulmonares de pequeño tamaño,
por lo que actualmente muchos autores dicen que no tiene indicación realizar Rx de tórax de forma rutinaria para el despistaje de MP y abogan por realizar directamente TC en las neoplasias que frecuentemente metatastizan al pulmón.
La TC es la técnica con mayor sensibilidad para la detección de MP y es la técnica de elección para el despistaje y seguimiento de MP.
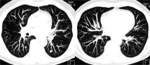
La realización de reconstrucciones MIP (proyección de máxima intensidad) (fig 21) facilita la detección de nódulos pulmonares,
incrementando el número de nódulos detectados,
especialmente en la porción central del pulmón.(AJR 2002;179:149-157)
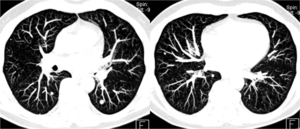
Fig. 21: Reconstrucciones MIP en paciente con metástasis pulmonares.
Existen sistemas de ayuda al diagnóstico (CAD) que implementan la detección automática de nódulos pulmonares y el seguimientos de los mismos,
valorando tanto cambios en el diámetro como en el volumen (fig 22).
Existen también sistemas CAD para radiografía simple para mejorar la detección de nódulos pulmonares.
(fig 23)
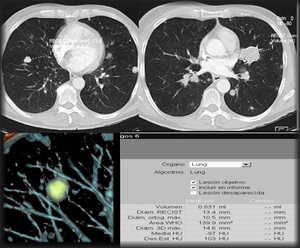
Fig. 22: TC de paciente con M1 pulmonares de neoplasia de colon, procesados con un software CAD (Oncology Siemens, Erlangen, Alemania),calculando el diámetro RECIST y el volumen de las lesiones diana. Estos softwares permiten cargar conjuntamente las TC de seguimiento y calcular de forma automática o semiautomática el porcentaje de disminución o progresión tumoral, tanto en diámetros como en volumen.
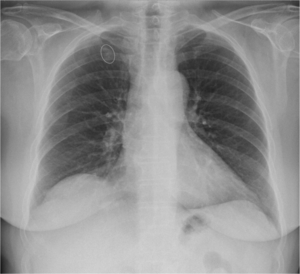
Fig. 23: Radiografia de tórax posetroanterior procesada con sistema CAD de detección de nódulos pulmonares (Siemens, erlangen, Alemania). se observa un circulo rodeando imagen pseudonodular en relación con primera articulación costoesternal derecha, en este caso se trataba de un falso positivo del software.
El Colegio Americano de Radiología en su guía clínica de cribado de metástasis pulmonares del año 2010 realiza las siguientes recomendaciones:
-La radiografía de tórax debe realizarse como una línea de base en pacientes con neoplasias primarias conocidas que hacen metástasis al sistema pulmonar.
-En muchos casos,
se debe realizar una tomografía computarizada de tórax sin contraste.
-Una tomografía computarizada de tórax debe realizarse como una evaluación inicial de los pacientes con neoplasias de hueso y de los tejidos blandos,
sarcoma,
melanoma maligno y carcinoma de cabeza y cuello.
-En los pacientes con carcinoma de células renales o carcinoma testicular,
la tomografía computarizada de tórax debe llevarse a cabo sobre la base de la presencia de enfermedad metastásica en otros lugares.
Recientemente la NCCN (National Comprenhensive Cancer Network) en las guías del cáncer de colon del año 2013 (versión 3.2013),
indica la realización de un TC torácico en lugar de radiografía de tórax en la estadificación y evaluación preoperatoria de pacientes con cáncer de colon o recto.
Nódulos pulmonares incidentales o indeterminados
Uno de los problemas de la realización de TC en la estadificación neoplásica inicial es el hallazgo de nódulos pulmonares incidentales o indeterminados (NPI) que aparecen según las series entre el 4 y el 40% de las TC de estadificación,
de estos NPI entre un 6 y un 25% serán M1 en el seguimiento.
La probabilidad de que sean M1 dependerá de las características del tumor primario y existen unas características radiológicas que hace que sean más probablemente MP: más de cuatro lesiones,
tamaño mayor a 5-6 mm,
y con contornos irregulares.
En general la existencia de NPI no debe interferir el manejo del tumor primario,
y lo habitual será un control radiológico en tres meses.
La PET-TC tiene menor sensibilidad que la TC para la detección de MP,
a no ser que las características de la TC sean iguales a una TC diagnóstica.
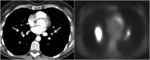
Esta menor sensibilidad viene dada por las limitaciones de la PET para nódulos pulmonares de pequeño tamaño o porque hay algunos tumores como el carcinoma de células renales poco ávidos de FDG(fig 24).
La PET no ayuda en la valoración de los NPI debido a que suelen ser lesiones de muy pequeño tamaño.
En un estudio los nódulos pulmonares incidentales en PET/TC ≤ 10 mm sin captación de FDG,
en pacientes neoplasicos,
en el seguimiento el 19 % fueron malignos. (J Nucl Med 2007 Jan;48(1):15-21).
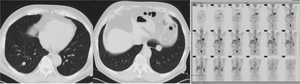
Fig. 24: TC y PET de paciente con cacrcinoma de células renales y nódulos pulmonares en LID y LII de tamaño superior al centímetro, que no muestran captación de FDG. Se realizó exerésis quirúrgica de ambos nódulos confirmándose el diagnóstico de M1 de CCR.
4- TRATAMIENTO
El radiólogo puede participar en el tratamiento de las mestástasis ya sean únicas o en el contexto de una enfermedad oligometastásica.
Puede realizar la ablación percutánea de MP ya sea mediante radiofrecuencia o con microondas.
Ambos métodos son mínimamente invasivos,
preservan la función pulmonar y permiten el retratamiento.(Fig 25)
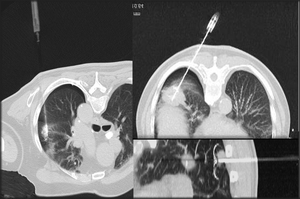
Fig. 25: Nódulos pulmonares tratados con radiofrecuencia o microondas (imagen superior derecha). En dos de los casos se observan pequeños neumotórax que fueron perfectamente tolerados por los pacientes y que no requirieron aspiración ni drenaje.
En un reciente estudio en que trataron paciente con metástasis pumonares de neoplasia de colon mediante Radiofrecuencia,
la supervivencia media fue de 46 meses,
y el control local del 92% el primer año,
y del 77% el segundo y tercer año.
(Clin Colorectal Cancer.
2013 Mar;12(1):37-44)
El radiólogo también puede participar en la localización prequirúrgica de MP de muy pequeño tamaño,
para ayudar al cirujano a realizar la menor resección pulmonar posible.
Existen diferentes métodos como puede ser la ecografía peroperatoria,
inyección de un radioisótopo,
azul de metileno o la colocación de un arpón (Fig 26).
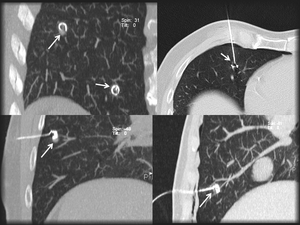
Fig. 26: Localización percutánea de MP de neoplasia de colon mediante colocación de arpón. El paciente presentaba dos MP milimétricas (flechas) que requirieron la localización percutánea de ambas mediante la colocación de dos arpones (imagen superior izquierda).Se observa mínimo neumotórax tras el procedimiento.
La colocación de un arpón es un método seguro y eficaz con excelente localización de nódulos y escasas o ausentes complicaciones (Cir Esp.
2013 Mar;91(3):184-188).