Las enfermedades pulmonares intersticiales (EPI) son un grupo de entidades que afectan al intersticio del lobulillo secundario,
englobando el intersticio intralobulillar,
el peribroncovascular y el septal,
que conforma los septos interlobulillares.
En la mayoría de las ocasiones estas enfermedades presentan causa conocida (colagenosis,
neumonía por hipersensibilidad,
reacción a drogas,
etc.),
aunque en un pequeño número de casos se desconoce la etiología,
pasando a denominarse neumopatías intersticiales idiopáticas (NII).
Cuando sospechamos una neumonía intersticial es importante conocer si es o no idiopática,
puesto que las EPI con causa conocida presentan un tratamiento y pronóstico diferente,
en la mayoría de los casos más favorable.
Además de por desconocerse su etiología,
las NII se caracterizan por presentar alteraciones clínicas y analíticas inespecíficas,
lo que las convierte en un diagnóstico de exclusión.
Por lo tanto,
su diagnóstico se realizará a través de un proceso dinámico,
integrando los datos recogidos de la epidemiología,
la clínica,
los hallazgos en imagen y los aportados por anatomía patológica.
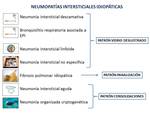
Las NII descritas en este estudio son: neumonía intersticial usual,
neumonía intersticial descamativa,
bronquiolitis respiratoria asociada a EPI,
neumonía intersticial aguda,
neumonía intersticial linfoide,
neumonía intersticial no específica y neumonía organizada.
Existen diferentes formas de agrupar las NII con la finalidad de realizar el diagnóstico diferencial entre ellas,
aunque probablemente la más práctica sea englobarlas en función del hallazgo predominante en imagen,
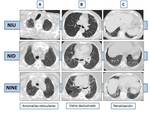
obteniéndose tres grupos: como vidrio deslustrado,
en forma de panalización o como consolidaciones (Fig.
1).
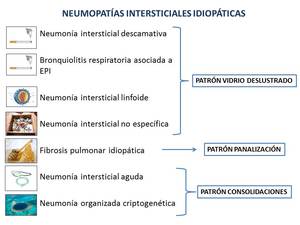
Fig. 1
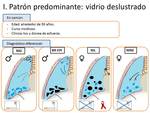
HALLAZGO PREDOMINANTE COMO VIDRIO DESLUSTRADO (Fig.
2).
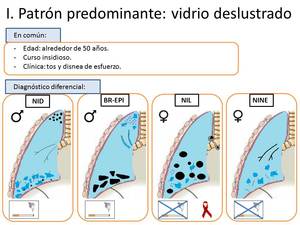
Fig. 2: Diagnóstico diferencial del patrón de vidrio deslustrado.
- Neumonía intersticial descamativa (NID).
Epidemiología y clínica – Es una rara enfermedad que,
aunque se engloba dentro de las enfermedades intersticiales pulmonares idiopáticas,
tiene una clara relación con el hábito tabáquico,
estando presente en más del 80% de los pacientes.
Es más común en hombres con un ratio de 2:1 y suele presentarse en torno a la 4ª-5ª década de la vida.
La disnea de esfuerzo es el síntoma más frecuente,
acompañado en ocasiones con tos seca o productiva,
todo ello de curso insidioso.
Anatomía patológica – Se caracteriza por un un infiltrado inflamatorio en septos,
asociado a un acumulo de macrófagos intraalveolares .
Hallazgos en TC (Fig.
3) – Además del patrón en vidrio deslustrado bilateral y de predominio periférico y basal,
se suele encontrar un discreto patrón reticular basal asociado a bronquiectasias por tracción y enfisema centrolobillar en campos superiores por su asociación con el tabaco.
Otro hallazgo frecuente son los quistes aéreos pequeños,
que suelen localizarse fuera de la zona subpleural y no aglomeran entre sí,
a diferencia de lo que veremos en la panalización.
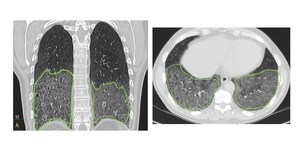
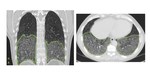
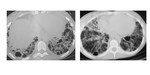
Fig. 3: Paciente de 38 años, fumador importante. El TC en cortes axial y coronal muetran un patrón de vidrio deslustrado en segmentos posterobasales, hallazgos compatibles con NID.
- Bronquiolitis respiratoria asociada a enfermedad pulmonar intersticial (BR-EPI).
Epidemiología y clínica – Al igual que en la NID,
la mayoría de los pacientes que la sufren son fumadores o exfumadores importantes,
en torno a los 40 años y con una ligera predominancia por el sexo masculino.
La clínica se caracteriza por tos y disnea de meses o años de evolución.
Anatomía patológica – Encontramos macrófagos cargados en el interior de los bronquiolos y un infiltrado submucoso y peribronquiolar de linfocitos e histiocitos.
Hallazgos en TC (Fig.
4) – La característica más común es el patrón de vidrio deslustrado junto con nodulillos centrolobulillares mal definidos y engrosamiento del intersticio peribronquial,
todo ello de predominio en campos superiores.
Puede exitir un patron en mosaico en bases secundario a atrapamiento aéreo.
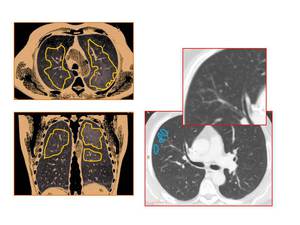
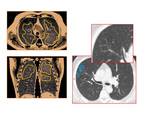
Fig. 4: Paciente de 42 años, fumador importante. El TC en cortes coronal y axial muestra un patrón de vidrio deslustrado en lóbulos superiores, asociado a nodulillos centrolobulillares mal definidos. Hallazgos compatibles con BR-EPI.
- Neumonía intersticial linfoide (NIL).
Epidemiología y clínica – Presenta una estrecha relación con alteraciones del sistema inmune,
preferentemente VIH,
hasta el punto que su presencia en niños define la existencia de SIDA.
Es más común en mujeres,
en torno a la 5ª decada de la vida,
y la clínica consiste en tos y disnea de años de evolución.
Anatomía patológica – Lo más frecuente es un infiltrado inflamatorio en el intersticio pulmonar y los espacios alveolares formado por linfocitos,
células plasmáticas e histiocitos.
Hallazgos en TC (Fig.
5) – Lo más representativo es el vidrio deslustrado y los nodulillos centrolobulillares mal definidos de predominio en bases,
aunque el hallazgo más típico,
no siempre presente,
son los quistes intrapulmonares múltiples,
que pueden llegar a alcanzar un diámetro mayor al centímetro.
También podemos ver engrosamiento del intersticial peribroncovascular y adenopatías mediastínicas.
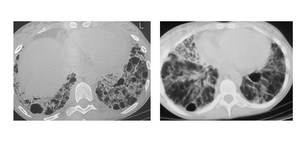
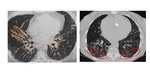
Fig. 5: Paciente de 44 años. El TC muestra múltiples quistes intrapulmonares de predominio en bases, asociado a un patrón reticular, hallazgos compatibles con NIL.
- Neumonía intersticial no específica (NINE).
Epidemiología y clínica – Incluye todas aquellas EPI con alteraciones en la anatomía patológica que no son características de otros tipos de NII.
Es más prevalentes en mujeres no fumadoras con edad media de 50 años.
Se presenta en forma de tos y disnea de esfuerzo de curso insidioso.
Anatomía patológica – Se manifiesta histológicamente en forma de dos patrones: el celular,
donde predomina un infiltrado inflamatorio linfocitario,
y el fibrótico,
con fibrosis intersticial de afectación difusa aunque sin distorsión de la arquitectura alveolar.
A diferencia de lo que observamos en la fibrosis pulmonar,
los cambios histológicos son uniformes tanto en el espacio como en el tiempo.
Hallazgos en TC (Fig.6) – El diagnóstico por imagen es complejo debido a la heterogeneidad de sus hallazgos y su solapamiento con muchas otras entidades.
Lo más frecuente es el patrón de vidrio deslustrado,
presente hasta en 2/3 de los casos,
junto con un patrón reticular fino,
todo ello de predominio en lóbulos inferiores de forma simétrica,
con distribución peribroncovascular o subpleural,
basal y posterior.
En la forma fibrótica es característico la presencia de bronquiectasias por tracción y mínimo grado de panalización.
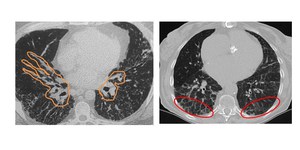
Fig. 6: NINE en sus dos formas de presentación, de predominio peribroncovascular (dcha) y de predominio subpleural (izq).
HALLAZGO PREDOMINANTE EN FORMA DE PANALIZACIÓN (Fig.
7).
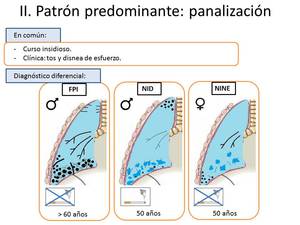
Fig. 7: Diagnóstico diferencial del patrón en panalización.
- Fibrosis pulmonar idiopática (FPI).
Epidemiología y clínica – Es la enfermedad más común de este grupo,
en torno al 50-60% de los casos.
Tiene mayor prevalencia en hombres,
generalmente mayor de 50 años.
La clínica consiste en tos seca y disnea de esfuerzo progresivo,
de años de evolución.
Anatomía patológica – El diagnostico histológico se basa en la presencia de destrucción de la arquitectura normal del parénquima,
con áreas alternantes de pulmón normal,
inflamación,
fibrosis y panalización,
lo que indica que existen lesiones en momentos diferentes.
Puede observarse cierto componente de inflamación ligera.
Hallazgos en TC (Fig.8) – Se caracteriza por un patrón radiológico de NIU,
consistente en patrón reticular,
engrosamiento de septos interlobulillares,
bronquiectasias y bronquiolectasias por tracción,
quistes subpleurales que aglomeran (panalización),
y un patrón en vidrio deslustrado en grado leve,
todo ello con una distribución periférica,
subpleural y de predominio posterobasal.
A medida que progresa la enfermedad,
aparecen anomalías reticulares en vértices que,
junto con la panalización,
constituyen los dos hallazgos más característicos de la FPI.
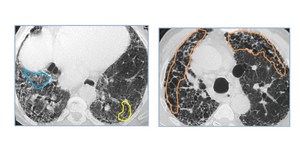
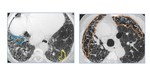
Fig. 8: Paciente de 57 años. El TC muestra desestructuración del parénquima pulmonar, con presencia de panalización (área naranja), patrón reticular (área celeste) y bronquiectasias (área amarilla). Hallazgos compatibles con FPI.
A pesar de ser la única entidad cuyo hallazgo predominante es la panalización,
existe una proporción considerable de pacientes en los cuales la panalización es poco importante,
como en la enfermedad incipiente,
o casos en los que el patrón en vidrio deslustrado adquiere mayor protagonismo,
como en los pacientes con alguna complicación (infección o exacerbación de la enfermedad).
En estas ocasiones el diagnóstico diferencial se realizará principalmente con la NID y con la NINE,
esta última en su forma fibrótica.
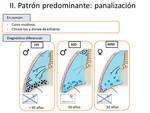
Se establecen tres puntos claves que deberemos identificar para poder distinguir estas tres enfermedades entre sí (Fig.
9):
- Existencia de anomalías reticulares en vértices: específicas de FIP.
No suelen estar presentes en NID ni en NINE.
- Grado de vidrio deslustrado: la NID y la NINE suelen presentar vidrio deslustrado como hallazgo predominante,
mientras que en la FIP no es habitual (lo encontraremos en los casos en los que exista una complicación).
- Grado de panalización: es lo más típico de la FPI y suele ser bastante importante.
La NINE puede presentar mínima panalización en su forma fibrótica,
y la NID puede manifestarse con quistes milimétricos pero que se localizan lejos del espacio subpleural y que no aglomeran,
a diferencia de los observados en la FPI.
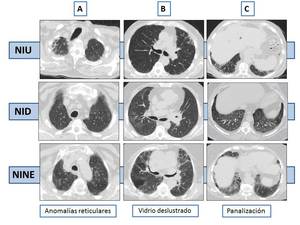
Fig. 9: Diagnóstico diferencial entre FPI, NID y NINE.
Complicaciones y pronóstico – Como complicaciones destacar las infecciones oportunistas,
generalmente víricas o por Pneumocystis carinii; el deterioro acelerado o exacerbación,
asociado generalmente a síntomas sistémicos,
y el carcinoma de pulmón,
que es hasta 14 veces más frecuente en estos pacientes y se sitúa en las regiones de mayor fibrosis.
En cuanto al pronóstico,
presenta una alta mortalidad,
siendo hasta el 50% de los fallecimientos secundarios a la FPI,
en primer lugar por insuficiencia respiratoria y,
como segunda causa más frecuente,
por enfermedad cardiovascular.
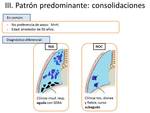
HALLAZGO PREDOMINANTE COMO CONSOLIDACIONES (Fig.
10).
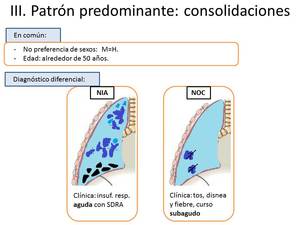
Fig. 10: Diagnóstico diferencial del patrón de consolidaciones.
- Neumonía intersticial aguda (NIA).
Epidemiología y clínica – A diferencia del resto de NII,
se presenta en forma de insuficiencia respiratoria aguda grave,
con criterios de SDRA y necesidad de ventilación mecánica y corticoterapia.
No tiene preferencia por sexos,
y suele aparecer en torno a los 50 años.
Anatomía patológica – La imagen patológica se describe como una forma organizada de DAD indistinguible de la que se encuentra en el síndrome del distrés respiratorio agudo causado por sepsis o por shock.
Existen tres fases:
- La fase exudativa parece en la primera semana tras el inicio; muestra edema alveolar e intersticial,
membranas hialinas,
hemorragia intraalveolar e inflamación aguda intersticial formada por células mononucleadas.
- La fase de organización comienza unas dos semanas después del inicio y muestra fibrosis laxa,
mayoritariamente dentro de los septos alveolares,
y una hiperplasia intensa con atipia de los neumocitos tipo 2.
Suelen encontrarse trombos en arteriolas de pequeño y mediano calibre.
- La fase fibrótica se establece en aquellos casos en los que la enfermedad progresa,
y se caracteriza por la desestructuración del parénquimas y el colapso de las paredes alveolares.
Hallazgos en TC (Fig.
11) – Se clasifican en: a) fase aguda o exudativa,
caracterizada por áreas de vidrio deslustrado que pueden progresar a consolidaciones,
asociado a un patrón en mosaico en bases (Fig.
),
b) fase tardía,
en la que encontramos una distorsión de la arquitectura pulmonar,
bronquiectasias por tracción y quistes.
En aquellos pacientes que sobreviven se observan cambios residuales tales como áreas de hipoatenuación,
opacidades reticulares y fibrosis pulmonar.
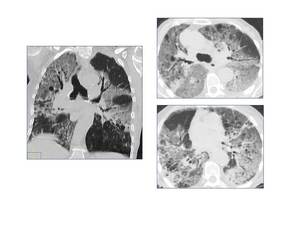
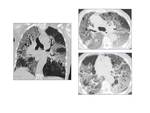
Fig. 11: Paciente de 39 años con SDRA y sin antecedentes personales de interés. El TC en cortes axial y coronal muestra áreas de vidrio deslustrado y focos consolidativos distribuidos de forma generalizada. Hallazgos compatibles con NIA.
Pronóstico – La NIA presenta una alta mortalidad,
alrededor del 80-90%,
debido a un fallo respiratorio fulminante que no responde de forma efectiva a la terapia corticoidea.
- Neumonía organizada criptogenética (NOC).
Epidemiología y clínica – Anteriormente conocida como BONO,
se llegó a clasificar de forma equívoca como una enfermedad de las pequeñas vías aéreas.
Sin embargo,
sus características clínicas,
de imagen y patológicas son claramente diferentes de las de la enfermedad de las pequeñas vías aéreas.
Es más frecuente en torno a los 55 años,
afectando de forma similar tanto a hombres como a mujeres.
La forma habitual de presentación es subaguda con tos,
fiebre,
disnea y pérdida de peso.
Anatomía patológica – El hallazgo característico es la presencia de yemas mixoides de tejido de granulación en las luces de vías aéreas pequeñas,
extendiéndose a conductos alveolares y alveolos.
La arquitectura pulmonar está conservada.
Hallazgos en TC – Lo más característico son las consolidaciones uni o bilaterales (hasta en un 90% de los casos),
con distribución periférica o peribronquial,
más predominante en lóbulos inferiores.
Son muy típicas las dilataciones bronquiales en el seno de la consolidación y el carácter migratorio de los infiltrados (Fig.
12).
Pueden asociarse áreas de atenuación en vidrio deslustrado o un patrón perilobulillar,
consistente en opacidades curvilíneas que delimitan los septos interlobulillares.
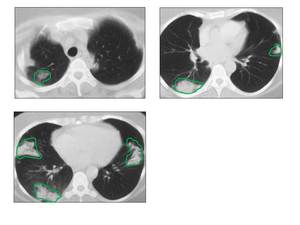
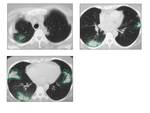
Fig. 12: Paciente de 52 años. El TC muestra focos consolidativos de distribución periférica, con dilataciones bronquiales en su interior. Hallazgos compatibles con NOC.
Un hallazgo menos frecuente,
aunque muy característico,
es el signo del halo invertido,
que consiste en una consolidación con morfología en anillo que rodea un centro en vidrio deslustrado (Fig.
13).
En algunos casos los hallazgos de la TCAR consisten en nódulos pulmonares,
masa solitaria o masas múltiples (15 %) que en ocasiones pueden estar cavitadas.
También pueden observarse opacidades lineales de disposición radial desde el bronquio hacia la pleura,
u otras periféricas,
sin relación con el bronquio,
o bien nodulillos peribroncovasculares y centrolobulillares.
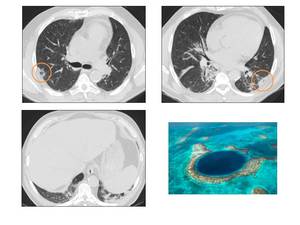
Fig. 13: Signo del halo invertido o atolón (área naranja) en un paciente con NOC.