La tuberculosis es una de las enfermedades infecciosas más antiguas y a pesar de existir un tratamiento eficaz sigue vigente y lejos de ser erradicada.
La mayor prevalencia se encuentra en el sureste asiático y en África,
su incidencia anual es mucho menor en países desarrollados.
En España en el año 2012 se notificaron 6.046 casos de tuberculosis (tasa de incidencia de 13,10 casos por 100.000 habitantes),
de los cuales el 70% eran de localización torácica.
Cataluña presenta la mayor incidencia con 1223 casos,
seguido por Andalucía con 891 casos y Madrid con 782 casos.
Las secuelas y complicaciones de la tuberculosis son hoy en día infrecuentes si se instaura un tratamiento temprano.
Ilustraremos los hallazgos radiológicos atípicos y complicaciones,
considerando los siguientes apartados según su localización en el tórax:
Pulmonar: tuberculoma,
aspergiloma y enfermedad quística/bullosa.
Bronquiales: bronquiectasias,
estenosis traqueo-bronquial,
broncolitiasis y síndrome de lady Windermere.
Mediastino: Fístula broncoesofágica,
tuberculosis pericárdica y mediastinitis fibrosante.
Vascular: Pseudoaneurismas (aneurismas de Rasmussen)
Pleural y pared torácica: engrosamiento pleural,
empyema necessitatis y fístula bronco-pleural.
LESIONES PULMONARES:
1.
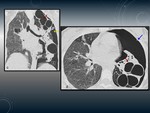
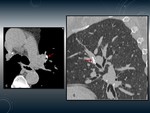
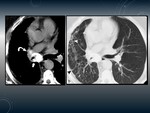
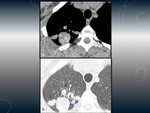
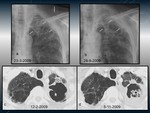
TUBERCULOMA.
Fig. 1
Son lesiones nodulares granulomatosas que se pueden manifestar tanto en la infección primaria como en la posprimaria,
en un 5% de los pacientes.
Hallazgos radiológicos:
- Los tuberculomas pueden ser solitarios o múltiples (de 0.5 -4cm o más grandes).
- Generalmente son lesiones nodulares con bordes bien definidos.
- 80% tienen lesiones satélites.
- Puede existir una calcificación nodular o difusa en un 20-30%.
- Su estabilidad se puede determinar con imágenes seriadas.
Diagnóstico:
- Radiológico en asociación con historia clínica y evolución
- La punción y aspiración es diagnóstica en la mayoría de casos; ante la posibilidad de neoplasia como diagnóstico diferencial,
por lo que en ocasiones el diagnóstico es quirúrgico.
Tratamiento:
- La mayoría de los tuberculomas pulmonares reducen su tamaño tras finalizar el tratamiento antituberculoso.
2.
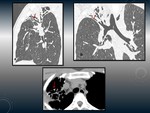
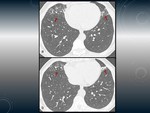
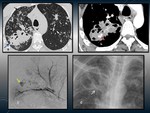
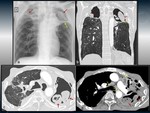
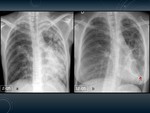
APERGILOMA.
Fig. 2
Colonización por Aspergillus de una cavidad pulmonar pre-existente.
Se corresponde con un conglomerado de hifas mezcladas con moco y detritus celulares,
sin invasión tisular.
La causa más común de estas cavidades es la tuberculosis.
Manifestaciones clínicas:
Puede ser asintomático,
la manifestación clínica más frecuente es la hemoptisis (50-90%).
Fig. 3
Hallazgos radiológicos:
Radiografía de placa simple:
- Signo de la semiluna o del aire creciente: Es una cavidad con un nódulo/masa en su interior que se separa de la pared por un espacio aéreo de tamaño variable,
llamado signo del aire creciente o del menisco.
Fig. 2
TC:
- El hallazgo típico es una lesión nodular generalmente móvil en el interior de una cavidad (forma madura) que presenta el signo del menisco Fig. 2.
En ocasiones puede calcificar.
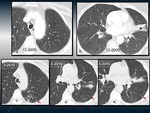
- Puede presentar diferentes estadios evolutivos Fig. 4:
- - Las formas inmaduras se presentan como tractos fúngicos que están adheridos a la pared de la cavidad,
intersectándose unos con otros para formar una red irregular.
Estas formas espongiformes pueden coalescer y dar lugar a la bola de hongos madura o permanecer sin cambios.
- El engrosamiento de las paredes de una cavidad tuberculosa y/o de la pleura adyacente es un signo precoz que nos sugiere la formación de un aspergiloma.
Fig. 5
Diagnóstico:
Tratamiento:
- Aproximadamente un 10% de los micetomas se resuelven espontáneamente.
- El tratamiento quirúrgico,
es ahora excepcional.
- Instilación percutánea intracavitaria de anfotericina B u otras drogas antifúngicas bajo control por TC.
- Embolización de arterias sistémicas en el tratamiento paliativo de la hemoptisis.
3.
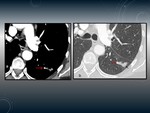
ENFERMEDAD QUÍSTICA/BULLOSA.
Fig. 6 Fig. 7
Es una de las complicaciones más raras de la tuberculosis.
Hallazgos radiológicos
Lesiones de aspecto quístico que crecen y tienden a coalescer,
pueden complicarse con neumotórax y fístulas broncopleurales.
Patogenia
Los quistes se producen en las áreas con tuberculosis activa y consolidaciónes,
probablemente por mecanismo valvular secundario a obstrucción bronquiolar.
Evolución
En ocasiones son reversibles,
otras veces permanecen sin cambios tras finalizar el tratamiento.
LESIONES BRONQUIALES
1.
BRONQUIECTASIAS.
Fig. 8
La incidencia varía entre el 19-65% con un porcentaje más alto en las fases cicatriciales.
Manifestaciones clínicas:
Tos,
sibilancias,
disnea y hemoptisis.
Hallazgos radiológicos
TC
- Dilatación bronquial localizada,
irreversible con engrosamiento de la pared bronquial asociados a otros cambios sugestivos de tuberculosis (pérdida de volumen,
granulomas calcificados).
- Se sospecha posible origen tuberculoso cuando se localizan en los segmentos apical y posterior de los lóbulos superiores.
2.
ESTENOSIS TRAQUEOBRONQUIAL.
Fig. 9
Infrecuente 2-4%.
Secundaria a cambios granulomatosos en la pared traqueo-bronquial o por afectación extrínseca.
El bronquio principal izquierdo es el que está afectado con mayor frecuencia.
Hallazgos radiológicos
TC:
- Engrosamiento concéntrico con estenosis irregular de la luz bronquial,
y realce de la pared,
de un segmento largo bronquial.
- Colapso persistente de un segmento o lóbulo que pueden conllevar bronquiectasias distales.
- Hiperinsuflación pulmonar secundaria.
- Adenopatías mediastínicas.
- Se debe diferenciar de un carcinoma broncogénico.
La afectación larga,
y extensa de varios bronquios,
el estrechamiento circunferencial y la ausencia de masa endobronquial favorecen el diagnóstico de estenosis inflamatoria.
Tratamiento
El diagnóstico temprano y el tratamiento tuberculostático precoz evitan la broncoestenosis.
3.
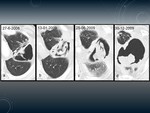
BRONCOLITIASIS Fig. 10 Fig. 11
Se define como material calcificado en la luz bronquial.
El calcio de los ganglios linfáticos erosiona la pared bronquial y puede caer en su interior.
Más frecuente en el lóbulo medio y segmentos anteriores de los lóbulos superiores.
Manifestaciones clínicas
Inespecíficas.
Tos crónica,
hemoptisis,
neumonías de repetición.
Hallazgos radiológicos
Radiografía de tórax:
- Cambio en la posición de un foco cálcico en radiografías seriadas.
- Atelectasia lobar o segmentaria,
impactación mucosa o atrapamiento aéreo.
TC:
- Calcificación endobronquial o peribronqual asociado distalmente a hallazgos de obstrucción bronquial (atelectasia,
impactaciones mucosas,
neumonitis obstructiva o bronquiectasias).
Tratamiento
Las opciones son observación y si producen síntomas persistentes retirarlo por broncoscopia o cirugía.
4.
SINDROME DE LADY WINDERMERRE.
Fig. 12
Se refiere a la infección por mycobacterias no tuberculosas (Mycobacterium avium complex) en pacientes inmunucompetentes con afectación predominante de lóbulo medio y língula.
Suele presentarse en mujeres de más de 50 años,
sin enfermedad pulmonar preexistente.
El diagnóstico es complicado pues el microorganismo es difícil de aislar y cultivar.
El radiólogo debe poner en alerta al clínico con los hallazgos y contexto adecuado.
Manifestaciones clínicas:
Síntomas inespecíficos,
tos,
astenia,
fiebre,
pérdida de peso,
hemoptisis,
disnea.
Hallazgos radiológicos:
Radiografía de toráx:
- Opacidades en lóbulo medio y/o lingula.
TC:
- Nódulos centrolobulillares,
que suelen estar acompañados de opacidades de tipo "árbol en brote" y bronquiectasias que afectan el lóbulo medio y/o la língula.
Tratamiento
Debe instaurarse al menos un tratamiento triple y mantenerse hasta 12 meses después de la negativización de los esputos.
LESIONES EN EL MEDIASTINO
1.
FISTULA ESÓFAGO-MEDIASTÍNICA.
La fistula esófago-mediastínica es rara incluso en pacientes con esofagitis tuberculosa.
La extensión contigua de una adenopatía mediastínica caseosa que erosiona la pared esofágica adyacente es la causa mas frecuente.
Manifestaciones clínicas
Los síntomas pueden incluir fiebre,
tos,
pérdida de peso,
disfagia,
dolor torácico.
Hallazgos radiológicos:
TC:
- Colección mediastínica/engrosamiento esofágico.
- Neumomediastino.
Adenopatías.
- Con mayor frecuencia en región subcarinal.
Tratamiento:
El tratamiento antituberculoso es generalmente suficiente.
2.
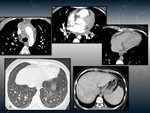
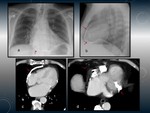
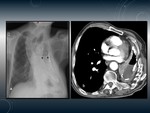
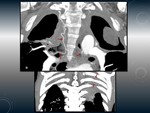
TUBERCULOSIS PERICARDICA.
Fig. 13 Fig. 14
Se origina por diseminación linfática retrógrada desde adenopatías mediastínicas.
Se produce pericarditis constrictiva en el 10% de los pacientes con pericarditis tuberculosa.
Es poco frecuente en nuestro entorno pero es la causa más frecuente de pericarditis en África.
Manifestaciones clínicas:
Pericarditis constrictiva: Signos de insuficiencia cardiaca diastólica.
Hallazgos radiológicos
TC:
- Engrosamiento pericárdico con o sin derrame,
frecuentemente asociado a adenopatías mediastínicas.
- Calcificación pericárdica (por sí sola no indica constricción).
- Hallazgos secundarios a la constricción cardiaca:
- Distensión de la vena cava superior y vena cava inferior.
Reflujo de contraste a la vena cava inferior,
a la ácigos y a las venas suprahepáticas.
- Deformidad y comprensión de las cavidades cardíacas.
- Desviación hacia la izquierda del septo interventricular.
- Engrosamientos septales.
Tratamiento
Tuberculostáticos.
Pericardiocentesis si taponamineto.
Pericardiectomia en casos de pericarditis constrictiva o taponamiento cardiaco recidivante.
3.
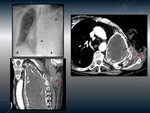
MEDIASTINITIS FIBROSANTE (MF).
Fig. 15
Proceso inflamatorio crónico benigno caracterizado por la proliferación de tejido fibroso en el mediastino.
La forma más frecuente en la tuberculosis es MF focal,
con masas calcificadas típicamente paratraqueales derechas,
subcarinales,
o hiliares.
Posiblemente esta forma de MF focal se debe a una reacción fibroinflamatoria idiosincrásica.
Aunque la tuberculosis es una causa de MF focal es más frecuente encontrarla asociada a histoplasmosis.
Manifestaciones clínicas:
Progresa insidiosamente con síntomas leves como tos,
febrícula y síntomas debido a compresión de estructuras.
Es la causa benigna más común de obstrucción de la vena cava superior.
Hallazgos radiológicos:
TC:
- Masa mediastínica o hiliar calcificada que oblitera los planos mediastínicos e invade estructuras adyacentes (vena cava,
arteria pulmonar,
bronquios).
- Lesiones pulmonares secundarias a la afectación bronquial o vascular (atelectasias,
infartos…).
Diagnóstico
Histológico; pero con el contexto clínico compatible y la masa calcificada se puede hacer el diagnostico basado en los hallazgos del TC.
Tratamiento
La terapia con Ketoconazol y antituberculosa puede estabilizarla en casos donde se observa granulomas activos.
Tratamiento intervencionista de las estructuras estenosadas (stents,
prótesis).
LESIONES VASCULARES:
1.
PSEUDOANEURISMA DE RASMUSSEN.
Fig. 16
Se produce en áreas de tuberculosis activa; el tejido de granulación debilita y erosiona la pared de una arteria pulmonar provocando un pseudoaneurisma.
Con frecuencia se localizan en las paredes de las cavidades tuberculosas.
Se presenta en un 5% de las autopsias en pacientes con historia de tuberculosis cavitaria crónica.
Manifestaciones clínicas:
El síntoma principal es la hemoptisis,
que puede llegar a ser masiva y suponer un riesgo vital.
Manifestaciones radiológicas:
TC (angio):
- Imágenes redondeadas que captan contraste en la periferia de las cavidades tuberculosas.
Tratamiento
Embolización.
LESIONES DE LA PLEURA Y PARED TORÁCICA.
1.
EMPIEMA CRÓNICO TUBERCULOSO.
La infección pleural generalmente se produce por ruptura a la pleura de un foco subpleural caseoso,
y con menos frecuencia por diseminación hematógena.
La afectación de la pleura si no se trata puede quedar encapsulada y formar una colección crónica con engrosamiento y calcificación de las capas pleurales; el material del interior suele contener bacilos tuberculosos latentes (difíciles de demostrar en el cultivo) que en ocasiones pueden provocar complicaciones como fistulizar.
Hallazgos radiológicos.
Radiografía de tórax:
- Colección pleural encapsulada calcificada.
TC:
- Una colección pleural encapsulada,
con engrosamiento y/o calcificación pleural.
Diagnóstico
- Cultivo (aunque existen muchos falsos negativos).
Tratamiento:
En caso de complicaciones.
Drenaje pleural,
sin embargo en algunos casos será necesario un manejo más agresivo como la pleurotomía o bien,
la toracotomía.
2.
FÍSTULA BRONCOPLEURAL.
Fig. 17
Se pueden producir en la fase activa (rotura de una cavidad en la pleura) o más frecuentemente como consecuencia de las secuelas post infección (generalmente secundario a un fibrotórax o empiema pleural cónico).
Manifestaciones clínicas.
Aumento de la producción de esputo,
tos.
Hallazgos radiológicos
Radiografía de tórax:
- Aparición de nivel hidroaéreo en una colección pleural.
TC:
- Aparición de nivel hidroaéreo en una colección pleural.
- En ocasiones se puede demostrar la comunicación entre el espacio pleural y la vía aérea.
Tratamiento.
- Algunas de ellas,
generalmente de muy pequeño calibre,
pueden cicatrizar espontáneamente.
- Drenaje de la cavidad pleural y/o cirugía si persisten.
3.
EMPIEMA NECESSITATIS.
Fig. 18
Es un empiema crónico tuberculoso que se extiende fuera del espacio pleural con la formación de una colección en pared torácica.
Puede ocasionar destrucción ósea.
Manifestaciones clínicas:
Una masa en pared torácica que puede o no presentar signos inflamatorios.
Hallazgos radiológicos:
TC
- Demuestra la comunicación patognomónica entre la colección pleural crónica calcificada y la colección de la pared torácica.
Ecografía
- Útil para valorar la afectación pleural y la asociación con el absceso de tejidos blandos.
Diagnóstico
- Hallazgos clínico-radiológicos.
La combinación de masa en pared torácica y visualización en la placa de tórax de empiema pleural crónico calcificado alertan sobre el diagnóstico.
- Hay gran porcentaje de falsos negativos en la muestra obtenida por aspiración,
incluso en las muestras quirúrgicas.
Tratamiento:
- Los abscesos requieren desbridamiento y resección amplia,
en ocasiones se requiere tratamiento quirúrgico.